Проктит у детей симптомы лечение
Поражение инфекцией подкожно-жировой клетчатки, которая окружает нижние отделы прямой кишки, называется парапроктитом. У новорожденных данный процесс является неспецифическим и характеризуется попаданием в клеточное пространство желудочно-кишечного тракта гнойных микроорганизмов. Болезнь поражает детей реже, чем взрослых, но при исследованиях было выявлено, что в 60% случаев у новорожденного или грудничка заболевание возникает чаще всего.
Содержание
- 1 Что такое детский парапроктит
- 2 Причины развития и симптомы парапроктита
- 3 Методы лечения детей с парапроктитом
- 4 Профилактические мероприятия при парапроктите
- 5 Причины
- 6 Виды и формы заболевания
- 7 Как выглядит проктит: фото заболевания
- 8 Симптомы проктита
- 9 Диагностика
- 10 Лечение проктита
- 11 Свечи
- 12 Соблюдение диеты
- 13 Профилактика
Что такое детский парапроктит
Возникновение болезни в детском возрасте характеризуется отсутствием способности организма фильтровать гноевидные микробы, которые поражают стенки кишечника. Известно, что в детском возрасте болезнь может проявиться мономикробной флорой.
Нарост ретенционного характера, появляется в местах повреждения слизистой кишечника, что является результатом затрудненного прохождения каловых масс. Это образование вскрывается и инфицирует перинатальный отдел, что означает развитие острого парапроктита. Далее происходит концентрирование гноя – в большинстве случаев он прорывается самостоятельно, но случается, что приходится обращаться к хирургии для срочной операции.
В большинстве случаев хроническое течение заболевания проявляется повторным появлением симптоматики парапроктита, после проведенного лечения.
Схема развития парапроктита
Причины развития и симптомы парапроктита
Есть несколько причин, которые вызывают развитие заболевания, но главная из них – инфекция. В качестве патогенов выступают разные факторы:
- стрептококковый вирус;
- стафилококковый вирус;
- злоупотребление протеином;
- анаэробное образование на стенках кишечника;
- кишечная палочка
Инфекция способна проникать внутрь клеток прямой кишки, например в гематогенные и лимфогенные области, из трещин подверженных инфекции и микротравмам слизистой оболочки. Вызываются запорным геморроем.
Инфекция обладает способностью проникать в параректальную ткань, благодаря закупориванию протоков анальной железы. Первоначальное воспаление образуется только в устьях желез. Затем бактерицидные образования проникают дальше, в глубокие слои кишечной стенки. Воспаление переходит в соседнюю параректальную ткань, провоцируя парапроктит.
Патогенные микробы попадают в клетки с протеканием любой хронической инфекционной патологии:
- тонзиллитом;
- кариесом;
- синуситом.
Основными причинами развития патологии у малышей, представляются инфекции кишечного тракта, именно они ослабляют иммунитет и нарушают кишечную микрофлору.
Диагностированный парапроктит у детей до года лечение предполагает незамедлительное. Врачи отмечают, что у ребенка 6 лет лечение желательно проводить без операции, поэтому настолько важно знать первые признаки развития болезни.
Парапроктит имеет обыкновение возникать внезапно, и его появление сопровождают серьезные симптомы и зависят от:
- месторасположения процесса воспаления;
- диаметров образования;
- вида возбудителя;
- способности организма к сопротивлению.
Характерные проявления заболевания:
- озноб и лихорадка (температура поднимается до 38-39 °С);
- появляются признаки интоксикации – слабость, головные, суставные и мышечные боли, снижением аппетита;
- урогенитальные патологии и нарушение стула (сопровождается запорами), боли при мочеиспускании и дефекации;
- боль разной интенсивности в прямой кишке/нижней части живота, которые становятся намного сильнее при дефекации.
Парапроктит делает малыша беспокойным и плаксивым
Различные формы болезни имеют свои особенности. К примеру, подкожная ткань часто отекает, стягиваются и краснеют ткани вокруг ануса, болезненны при пальпации, человек не может сидеть. Очаг воспаления возможно заметить невооруженным глазом.
Диагностика тазовой ректальной формы намного сложней, так как очаги воспаления располагаются глубоко в области таза и проявляются только при общих симптомах.
Обычно родители списывают симптоматику на простудные заболевания, игнорируя риск возможных осложнений. Обращаться к врачу, с подозрением на парапроктит следует, если:
- состояние не улучшается после лечения препаратами от простуды и гриппа;
- общее самочувствие малыша только ухудшается;
- слабость ребенка выражена сильней;
- ухудшаются проблемы с дефекацией и мочеиспусканием.
В таких случаях необходимо срочно начинать лечить заболевание, иначе оно будет вызывать постоянные рецидивы в дельнейшем.
Методы лечения детей с парапроктитом
Для лечения заболевания существует 2 основных метода. Многие врачи прибегают к комплексным мероприятиям.
Консервативные методы
При консервативном методе лечения парапроктита у детей врачи назначают местные средства, в виде ванночек, примочек и клизм. Очень хороший результат в снятии симптомов острого парапроктита дает клизма из меда, которая замечательно помогает от парапроктита у младенцев.
Несмотря на то, что народные средства часто помогают избавиться от проблемы без операций, это не означает, что они подойдут каждому ребенку. При тяжелых формах заболевания родители должны минимизировать риск возникновения осложнений и обратиться к оперативным методам лечения.
Промывания прямой кишки медовой клизмой могут облегчить течение болезни
Оперативные методы
Для устранения патологических образований эффективна операция, назначаемая при любой тяжести болезни (острый и врожденный парапроктит, выявляемый у грудничков). Операция проводится под эпидуральным анестетиком или обезболивание газом. Данный метод состоит в открытии и дренаже абсцесса, механического удаления воспаленного нарыва и закрытии путей, через которые инфекция проникает в другие участки кишечника. Только применение подобных мер способно полностью избавить малышей от острого парапроктита. Если внутри фистулы обнаруживаются инфильтраты, назначается интенсивная антибактериальная терапия, физиотерапия.
Профилактические мероприятия при парапроктите
Проведение профилактических мер позволяет снизить вероятность возникновения заболевания. Так как дети не способны оказывать себе необходимый уход самостоятельно, такая ответственность ложится на плечи родителей.
- Предупредить возникновение запоров – проводить массаж, обеспечить правильное питание.
- Избегать микротравм ануса.
- Не допускать проглатывания малышом посторонних предметов, способных вызвать повреждение слизистой оболочки кишечника.
- Купать или подмывать малыша после каждой дефекации.
- Оказывать своевременную медицинскую помощь при возникновении любой кишечной инфекции.
- Укреплять организм в соответствии с рекомендациями врача.
- Проводить профилактический осмотр у педиатров, согласно установленному графику.
Родителям необходимо внимательно следить за гигиеной малыша во избежание парапроктита
В детском возрасте парапроктит практически не имеет различий со случаями у взрослых. Встречается в острой и хронической форме. Симптоматика, причины, по которым могут возникнуть симптомы заболевания и терапевтические мероприятия одинаковы.
У детей от месяца до года возбудителем обычно является стафилококковая инфекция и сыпи, появившаяся на местах соприкосновения кожи с подгузниками.
Первое, что должны сделать родители – показать ребенка детскому педиатру, заниматься самолечением запрещено. Это только ухудшит ситуацию и приведет к развитию хронической формы и возможных осложнений в будущем.
О способах безоперационного лечения парапроктита можно узнать из видео:
Проктит – это воспаление слизистой оболочки прямой кишки. Часто сочетается с воспалением
сигмовидной кишки (отдел толстого кишечника, который переходит в прямую кишку), и тогда заболевание называется проктосигмоидитом. Если воспаление переходит на жировую ткань, которая окружает прямую кишку, то это заболевание называется парапроктитом.
Точных данных о том, насколько распространен проктит, нет. Заболевание возникает у людей разного возраста, примерно с одинаковой частотой у мужчин и женщин.
Анатомия и физиология прямой кишки
Прямая кишка – конечный отдел кишечника. Ее основная функция – удаление непереваренной пищи. Прямая кишка находится в полости малого таза и окружена со всех сторон жировой тканью. Она начинается от сигмовидной кишки и заканчивается анальным отверстием. Стенка органа состоит из слизистой оболочки, и мышц, которые проталкивают каловые массы.
Слизистая оболочка прямой кишки вырабатывает много слизи, которая служит смазкой для облегчения прохождения кала. Кишка имеет два сфинктера – мышечных кольца. Сжимаясь, они удерживают кал, а во время дефекации (испражнения) расслабляются.
В слизи прямой кишки содержатся некоторые пищеварительные ферменты. Но они действуют слабее, чем в остальном кишечнике. Здесь перевариваются остатки питательных веществ, а все, что не переварилось, уплотняется и выводится наружу.
Вокруг прямой кишки находится геморроидальное венозное сплетение. Это сеть из большого количества вен, которые находятся под слизистой оболочкой и служат для соединения нижней полой (собирающей кровь от всей нижней части тела) и воротной вен (собирающей кровь от кишечника в печень).
У мужчин прямая кишка прилегает к мочевому пузырю и простате, а у женщин – к влагалищу и матке.
Дефекация – сложный рефлекс, во время которого задействуются многие мышцы и нервы. Поэтому в слизистой оболочке прямой кишки находится много нервных окончаний.
Причины проктита и парапроктита
Инфекционные причины проктита:
- Кишечные инфекции, вызванные хламидиями, кампилобактерами, цитомегаловирусом и вирусом герпеса.Неспецифический воспалительный процесс вызывают стрептококки, стафилококки, кишечная палочка и другие микроорганизмы при наличии хронических очагов воспаления в соседних органах.
- Сифилис проявляется в виде первичного шакнра – язвы с серым сальным дном. При вторичном сифиличе вокруг ануса обнаруживают много кондилом – конусовидных возвышений. При третичном сифилисе стенка прямой кишки утолщается, в ней образуются уплотнения – гуммы. Сифилис прямой кишки чаще встречается у женщин.
- Туберкулез. Инфекция проникает в прямую кишку с током крови или через трещины, расчесы. Образуются язвы и свищи.
- Гонорейный проктит чаще встречается у женщин – инфекция переносится в прямую кишку из влагалища.
- Паразитарные заболевания. Проктит часто развивается при глистных поражениях кишечника (острицы, аскариды, цепни, власоглавы, шистосомы и пр.), дизентерии (дизентерийная амеба), балантидиазе (инфузории-балантидии).
- Травмы прямой кишки.
Причины повреждени прямой кишки:
- хирургические вмешательства по поводу геморроя, анальных трещин и иных заболеваний прямой кишки;
- анальные половые контакты: проктит широко распространен среди мужчин, вступающих в гомосексуальные половые связи;
- непереваренные острые предметы в каловых массах, например, кусочки костей и пр.;
- травмы в результате несчастных случаев и умышленные повреждения;
- родовая травма – разрыв влагалища, промежности, стенки прямой кишки;
- анальная трещина – дефект слизистой оболочки и кожи ануса.
Нерациональное питание
Воспаление прямой кишки, которое развивается при неправильном питании, называется алиментарным проктитом.
Пища, при частом употреблении которой может развиваться алиментарный проктит:
- острые блюда;
- приправы и пряности;
- систематическое злоупотребление алкоголем.
Эти виды пищи раздражают слизистую оболочку прямой кишки, приводят к образованию избыточного количества слизи.
Заболевания других органов пищеварительной системы
При нарушенном пищеварении в прямую кишку поступают не до конца переработанные остатки пищи. Они раздражают слизистую оболочку, приводят к выделении чрезмерного количества слизи, воспалению. Многие болезни пищеварительной системы приводят к поносам и запорам, которые тоже являются факторами развития проктита.
Заболевания пищеварительной системы, приводящие к проктиту
- Гепатит (воспаление печени): вирусный, токсический (при отравлениях), алкогольный, лекарственный (в результате побочных эффектов лекарственных средств). Печень вырабатывает желчные кислоты, которые в кишечнике эмульгируют жиры и способствуют их перевариванию. Если этот процесс нарушается, то отмечаются запоры, поносы, вздутие живота, каловые массы раздражают прямую кишку.
- Цирроз (болезнь печени, сопровождающаяся гибелью ее клеток).
- Холецистит – воспаление желчного пузыря. Нарушается накопление и выделение желчи и желчных кислот.
- Панкреатит – воспаление поджелудочной железы, которая выделяет ферменты трипсин (расщепляет белки) и сахаразы (расщепляют углеводы). При этом нарушается переваривание белков и углеводов. Непереваренные протеины подвергаются гниению в толстой кишке. Развиваются нарушения пищеварения, дисбактериоз.
- Гастрит и язвенная болезнь желудка. При этих заболеваниях нарушается пищеварение в желудке. Выделяется большое количество желудочного сока, который содержит соляную кислоту. Вместе с пищей она попадает в тонкую, толстую, а затем и прямую кишку.
- Дисбактериоз кишечника
Дисбактериоз – это заболевание, при котором нарушается состав микрофлоры кишечника. Размножение «полезных» микроорганизмов подавляется, а условно патогенных (способных при определенных условиях вызывать воспаление) – активируется.
Дисбактериоз проявляется в виде запоров, диареи, частого стула, наличия в стуле непереваренных остатков пищи, вздутия живота. Все это приводит к развитию проктита.
Нарушения со стороны кровеносных сосудов
- При застое в геморроидальных венах нарушается отток крови от прямой кишки. Ее слизистая оболочка получает меньше кислорода, ослабляется ее регенерация, защита от инфекции и других повреждающих факторов.
- Заболевания, сопровождающиеся венозным застоем и приводящие к проктиту:
- геморрой: расширение геморроидальных вен, в результате которого под слизистой оболочкой прямой кишки образуются узлы;
- варикозная болезнь: расширение вен, сопровождающееся застоем крови и нарушение кровоснабжения разных органов, в том числе и прямой кишки;
- тромбофлебит: образование в венах тромбов и воспаление их стенок;
- сердечная недостаточность: из-за нарушения функции сердца кровь застаивается в сосудах нижней половины тела;
- венозная недостаточность у людей, которые проводят много времени в положении сидя.
Злокачественные опухоли прямой кишки
Рак прямой кишки всегда приводит к развитию проктита. Это связано с тем, что раковые клетки являются чужеродными, в ответ на них в организме выделяются антитела. Злокачественная опухоль продуцирует токсины, которые поражают слизистую оболочку прямой кишки.
Постепенно метастазы опухоли распространяются на брюшину и приводят к развитию перитонита – воспаления брюшной полости.
Лучевое поражение
Проктит – одно из проявлений лучевой болезни. Большие дозы радиации вызывают поражение слизистой оболочки прямой кишки и хронический воспалительный процесс. Воспаление прямой кишки является характерным осложнением длительной лучевой терапии при злокачественных опухолях
Действие токсических веществ
К проктиту может приводить отравление свинцом и другими тяжелыми металлами.
Аутоиммунные заболевания
Аутоиммунные причины проктита:
1.Болезнь Крона. Это хроническое воспаление кишечника, которое может распространяться на прямую кишку.
2.Хронический неспецифический язвенный колит – аутоиммунно-воспалительное заболевание толстого кишечника, сопровождающееся образованием язв на слизистой оболочке.
Факторы, которые не являются прямой причиной проктита, но способствуют его развитию:
- переохлаждение;
- частые инфекции;
- снижение иммунитета;
- воспалительные заболевания соседних органов: мочевого пузыря (цистит), внутренних женских половых органов (вагинит – воспаление влагалища, вульвовагинит – воспаление влагалища и наружных половых органоы, оофорит – воспаление яичника);
- любые нарушения стула.
Виды проктита
Классификация проктита в зависимости от течения заболевания:
Острый проктит. Симптомы носят постоянный характер, но беспокоят пациента в течение короткого времени. Заболевание часто сопровождается повышением температуры тела, общей слабостью и недомоганием. К острому проктиту могут приводить острые инфекционные заболевания, травмы прямой кишки,
Хронический проктит. Симптомы заболевания выражены слабее, но они беспокоят в течение длительного времени. Течение обычно волнообразное: периодические обострения сменяются ремиссиями (улучшениями состояния). Хронический проктит часто бывает вызван хроническими инфекциями, аутоиммунными заболеваниями, злокачественными опухолями прямой кишки, патологиями сосудов.
Классификация острого проктита в зависимости от характера патологических изменений в прямой кишке:
- катарально-геморрагический – слизистая оболочка прямой кишки отечна, имеет ярко-красный цвет, на ней имеется большое количество мелких кровоизлияний;
- катарально-гнойный – слизистая оболочка прямой кишки отечна, на ней имеется гной;
- катарально-слизистый – слизистая прямой кишки имеет ярко-красный цвет, она отечна, она выделяет большое количество слизи;
- полипозный – на слизистой оболочке прямой кишки образуются выросты, напоминающие полипы;
- эрозивный – на слизистой оболочке прямой кишки образуются эрозии – поверхностные дефекты;
- язвенный – на слизистой оболочке прямой кишки образуются более глубокие дефекты – язвы;
- язвенно-некротический – на слизистой оболочке прямой кишки имеются язвы, происходит ее омертвение и отторжение на определенных участках;
- гнойно-фибринозный – слизистая оболочка прямой кишки покрыта гнойно-фибринозным налетом – тонкой пленкой.
Наиболее тяжелыми формами острого проктита являются: катарально-гнойная, эрозивная, язвенная, полипозная.
Классификация хронического проктита в зависимости от изменений, которые происходят в прямой кишке:
- гипертрофический: слизистая оболочка прямой кишки утолщена, все ее складки очень хорошо выражены;
- нормотрофический: слизистая оболочка имеет обычный вид;
- атрофический: слизистая оболочка истончена, все складки на ее поверхности сглажены.
Симптомы проктита 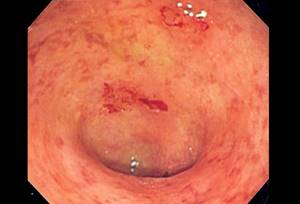 Симптомы острого проктита
Симптомы острого проктита
- Боль в прямой кишке. Она носит острый характер и усиливается при дефекации.
- Другие неприятные ощущения в прямой кишке: жжение, чувство тяжести.
- Боль в промежности – участке, расположенном между анусом и половыми органами. У женщин может отдавать в половые губы и влагалище, у мужчин – в мошонку и половой член.
- Боль в пояснице – встречается при проктите у некоторых пациентов.
- Выделения из прямой кишки. Чаще всего они бывают гнойными и кровянистыми.
- Повышение температуры тела. Обычно до 37 – 38*С.
- Общее недомогание, озноб, повышенная утомляемость.
- Нарушения стула: запор или понос.
- Частые болезненные позывы на дефекацию.
- Примеси свежей крови или ее сгустков в кале. Этот симптом характерен для язвенного и язвенно-некротического проктита.
- Кровянистые выделения, жжение и тяжесть прямой кишки – признаки, характерные для лучевого поражения прямой кишки.
Симптомы острого проктита возникают в течение часов или суток. При правильном лечении они проходят быстро. При их возникновении нужно как можно быстрее обратиться к проктологу.
Симптомы хронического проктита
- Боли в прямой кишке присутствуют, но они выражены очень слабо, практически не причиняют пациенту беспокойства.
- Зуд и жжение. Тоже выражены относительно слабо.
- Повышение температуры тела отмечается не всегда. Чаще всего ее показатели не превышают 37*С.
- Постоянные выделения из прямой кишки. Они имеют вид слизи или гноя.
- Примеси в кале крови при отдельных формах проктита, например, вызванных неспецифическим язвенным колитом, хроническими анальными трещинами.
- Бледность, анемия. Развиваются при хронических кровотечениях в прямой кишке.
- Истощение. Возникает в том случае, если проктит вызван раковыми опухолями прямой кишки и другими тяжелыми заболеваниями.
Хронический проктит может быть изначально самостоятельным заболеванием или результатом недолеченного острого проктита.
Осложнения проктита
острый парапроктит – воспаление жировой клетчатки, которая окружает прямую кишку;
- хронический парапроктит и ректальные свищи – отверстия, которые образуются из-за гнойного расплавления тканей и соединяют прямую кишку с поверхностью кожи, соседними органами (например, прямокишечно-пузырные свищи);
- пельвиоперитонит – воспаление тазовой брюшины – тонкой пленки, которая выстилает изнутри полость живота;
- сигмоидит и колит – воспалительный процесс в вышележащих отделах толстого кишечника: сигмовидной и ободочной кишке;
- полипы и злокачественные опухоли прямой кишки – осложнения хронического полипа;
- сужение прямой кишки из-за рубцевания, вызванного тяжелым воспалительным процессом;
- снижение иммунитета, вызванное хронической инфекцией и воспалительным процессом.
Диагностика проктита
| Вид диагностики | Как проводится | Что помогает выявить |
| Пальцевое ректальное исследование прямой кишки |
Исследование может быть выполнено без специальной предварительной подготовки. Пациент принимает колено-локтевое положение: Врач моет руки и надевает стерильные перчатки. Смазав правый указательный палец вазелином, он вводит его в прямую кишку и проводит исследование. Пальцевое ректальное исследование доставляет многим пациентам неприятные ощущения, поэтому врач должен выполнять его аккуратно и быстро. |
|
| Ректоскопия | Ректоскоп представляет собой металлическую трубку диаметром 1,5 – 2 см и длиной 25 – 30 см с окуляром для осмотра и лампочкой.
Также применяются гибкие фиброколоноскопы – эндоскопическое оборудование наподобие того, которое используют при гастроскопии. Перед исследованием делают очистительную клизму. Пациент занимает коленно-локтевое положение. Врач аккуратно вводит в его прямую кишку ректоскоп, смазаны вазелином. Для того, чтобы лучше осмотреть просвет прямой кишки, ее слега раздувают воздухом. У детей младшего возраста исследование проводят под наркозом. |
|
| Биопсия слизистой | Исследование участка слизистой оболочки прямой кишки под микроскопом. Забор материала осуществляют во время ректоскопии. Проводится только в том случае, если врач считает, что в этом есть необходимость. |
|
| Анализ кала | Общий анализ кала – копрограмма. |
|
| Бактериологический посев кала |
|
|
| Анализ кала на яйца гельминтов, цисты простейших |
|
Лечение проктита
 Общие рекомендации при проктите
Общие рекомендации при проктите
Диета
При проктите нужно исключить из рациона всю пищу, которая раздражает прямую кишку: острое, соленое, кислое, жирное, пряности. Во время острого проктита и обострения хронического следует временно отказаться от овощей, фруктов, ягод, любых сладостей.
Примерная диета при проктите:
|
Завтрак |
Обед |
Ужин |
|
·омлет из белков яиц; ·жидкая рисовая или манная каша на воде с небольшим количеством сливочного масла; ·творог. |
·бульоны из нежирного мяса или курицы; ·отварное мясо, пропущенное через мясорубку; ·протертые супы из овощей; ·отварная рыба; ·котлеты из рубленого мяса курицы; ·кисель. |
·каши на воде; ·сметана и творог; ·отварные котлеты из нежирного мяса; ·белый черствый хлеб. |
Режим и физические нагрузки
При проктите противопоказано длительное пребывание в положении сидя, так как это приводит к ослаблению мышц тазового дна, застою в венах таза и нижних конечностей. Даже при тяжелом состоянии пациента и постельном режиме часто назначают минимальный комплекс физических упражнений.
При язвенном, язвенно-некротическом, полипозном остром проктите обычно пациента госпитализируют в стационар. При других формах лечение проводится амбулаторно в поликлинике.
Хронический проктит лечат также амбулаторно. Госпитализация бывает показана в отдельных случаях при обострении.
Вредные привычки
Во время лечения проктита нужно отказаться от приема алкоголя.
Лечение проктита с применением лекарственных средств, клизм
|
Что применять? |
Зачем применять? |
Как применять? |
|
|
Лечение острого проктита и обострений хронического |
|||
|
Антибактериальные препараты (антибиотики): ·пенициллины; ·цефалоспорины; ·макролиды; ·аминогликозиды; ·тетрациклины; ·левомицетин; ·метронидазол. |
С целью уничтожения болезнетворных микроорганизмов, вызвавших проктит. |
Конкретный антибиотик назначается в зависимости от возбудителя (устанавливается во время бактериологического исследования). Применяются в виде таблеток или инъекций. Антибактериальные препараты применяют строго по времени – через каждые 6, 8, 12 или 24 часа. При герпесвирусной и цитомегаловирусной инфекции применяются противовирусные препараты. |
|
|
Спазмолитики ·Но-Шпа |
·устранение спазма мышц прямой кишки; ·облегчение стула; ·устранение болевых ощущений. |
Внутрь: По 1 – 2 таблетки (0,04 – 0,08 мг) 2 – 3 раза в день. В инъекциях: 2 – 12 мл 2% раствора внутримышечно 1 раз в день. (Машковский М. Д., «Лекарственные средства», справочник, 15-е издание). |
|
|
Антигистаминные средства ·кромогликат натрия; ·налокром; ·бикромат; ·вивидрин; ·интал. |
·расслабление мышц прямой кишки; ·облегчение стула; ·устранение боли. |
По 2 капсулы Налокром 0,2 г 4 раза в день за 30 минут до еды или сна. (Машковский М. Д., «Лекарственные средства», справочник, 15-е издание). |
|
|
Лечение проктита при помощи клизм |
|||
|
Очистительные клизмы |
Регулярное очищение прямой кишки. |
Выполняются ежедневно водой комнатной температуры при помощи специальной емкости – кружки Эсмарха. |
|
|
Лечебные клизмы ·с ромашкой; ·с календулой; ·с колларголом; ·с облепиховым и другими маслами. |
·очищение прямой кишки; ·устранение воспалительного процесса; ·антисептический эффект – уничтожение инфекции; ·снятие раздражения слизистой оболочки прямой кишки. |
Лечебные клизмы проводят после очистительных. Клизмы с ромашкой и календулой. Залить 8 столовых ложек высушенных цветов 4 стаканами крутого кипятка. Остудить до температуры 36*С. Вводить 100 мл настоя в прямую кишку на один час при помощи клизмы в форме груши. Клизмы с из 0,355% колларгола (по 100 мл раствора 1 раз в день) сменяют клизмы с ромашкой на второй неделе. В течение всего острого периода на ночь на один час в прямую кишку вводят 50 мл облепихового или растительного масла. |
|
|
Сидячие ванны с перманганатом калия (марганцовкой) |
·антисептический эффект (уничтожение болезнетворных микроорганизмов). |
Ванны с 0,01% перманганата калия в течение 15 минут – добавить 2 – 3 капли раствора в ванную. |
|
|
Дополнительные меры лечения язвенного и язвенно-некротического проктита |
|||
|
Средства, улучшающие регенерацию тканей ·свечи с метилурациллом; ·инъекции с этаденом. |
·активация регенерации слизистой оболочки прямой кишки; ·восстановление обменных процессов. |
По 1 – 4 свечи метилурацила 0,5 г ректально (в прямую кишку) ежедневно. Пресакральные инъекции (уколы в стенку прямой кишки) 0,2 г этадена по 1 разу в день с интервалом 5 – 6 суток в теченипе 15 – 30 суток. (Машковский М. Д., «Лекарственные средства», справочник, 15-е издание). |
|
|
Комбинированные препараты ·аэрозоль «Гипозоль»: облепиховое масло, метилурацил, этазол натрия. |
·улучшение регенерации тканей; ·устранение воспалительного процесса; ·облегчение дефекации. |
Вводить аэрозоль в прямую кишку при помощи специальной насадки 1 рез в день в течение 2 – 3 недель. Нажатие на клапан во время введения осуществляют 2 – 4 секунды. (Машковский М. Д., «Лекарственные средства», справочник, 15-е издание). |
|
|
Препараты гормонов коры надпочечников – глюкокортикоиды ·метилпреднизолон; ·дексаметазон; ·гидрокортизон; ·триамцинолон; ·будесонид; ·бетаметазон. |
·Подавление воспалительного процесса при проктите, вызванном неспецифическим язвенным колитом. |
Препарат и его доза подбираются строго лечащим врачом, с учетом тяжести и течения заболевания. |
|
|
Лечение хронического проктита в период ремиссии (стихания процесса) |
|||
|
Санаторно-курортное лечение. Грязетерапия. Радоновые ванны. Употребление минеральных вод «Боржоми», «Ессентуки». Массаж. Лечебная гимнастика. Физиотерапия: диатермия. |
|||
Показания к хирургическому лечению проктита
Осложнение в виде парапроктита. Необходимо иссечь очаг гнойного воспаления в жировой ткани, которая окружает прямую кишку.
Осложнение в виде сужения прямой кишки – операция направлена на восстановление нормальной ширины ее просвета.
Долгое вяло текущее воспаление, которое не удается вылечить лекарствами.
Неспецифический язвенный колит – хирургическое вмешательство выполняется по показаниям.
Проктит, вызванный опухолями прямой кишки.
Профилактика проктита
- Правильное питание с умеренным потреблением острой, жареной, жирной, пряной, экстрактивной пищи.
- Отказ от вредных привычек: курения и злоупотребления алкоголем.
- Тщательная гигиена половых органов и ануса.
- Использование средств защиты во время половых контактов.
- Своевременное лечение воспалительных заболеваний соседних органов.
Может ли развиться проктит у ребенка, по каким причинам? Как выявить симптомы, каковы принципы лечения этой болезни у детей?
У детей также встречается
проктит
, причем этим заболеванием чаще болеют дети возрастом до 1 года, что связано с непереносимостью молока.
Причины проктита у детей:1. Первичная причина проктита – травма слизистой оболочки прямой кишки:
- при неправильном введении клизмы, ректальных свечей;
- при неправильном использовании газоотводной трубки;
- проглатывание ребенком инородных тел: игрушек, косточек от фруктов, болтиков и так далее;
- привычные запоры – травма твердыми каловыми массами;
- насилие над ребенком.
2. Вторичные причины:
- непереносимость белка – самая частая причина проктита у детей до 1 года (чаще в возрасте до 1-2 месяцев), которые находятся на грудном вскармливании или на коровьем молоке, соевой смеси;
- кишечные инфекции (острый гастроэнтероколит, колит), вызванные различными возбудителями: дизентерия, сальмонеллез, и прочие;
- дисбиоз кишечника;
- глисты: аскариды, острицы и прочие;
- неправильное питание и другие причины.
Симптомы проктита у грудных детей:
- общее состояние ребенка обычно не нарушено, малыш активный, спокойный, сон и аппетит не нарушены;
- на памперсе или пеленке выявляют слизистые, слизисто-гнойные выделения, возможны с кровянистыми включениями;
- возможны запоры и вздутия кишечника (вследствие сужения анального отверстия);
- возможен недостаточный набор в весе и росте, анемия, задержка развития;
- проктит, возникший в результате непереносимости белка, часто проявляется в комплексе с атопическими дерматитами (диатезами) и другими проявлениями аллергии.
Проктит, связанный с непереносимостью белка является хронической формой проктита.
Особенности течения проктита у детей более старшего возраста:
- выраженная интоксикация (повышение температуры тела до высоких цифр, слабость, отказ от еды);
- частые ложные позывы к акту дефекации;
- сильный зуд в области анального отверстия (дети раздирают «попу» до ран и трещин).
Особенности диагностики проктита в детском возрасте:
- пальцевое исследование прямой кишки через анальное отверстие у детей проводится в крайних случаях и под наркозом, что связано с анатомически узким анусом и его сужением во время болезни;
- ректоскопия и колоноскопия;
- анализ кала: общий, на яйца глист, на скрытую кровь, посев кала;
- при проктите у грудничков диагноз ставится методом от противного – назначают питание высоко адаптированной смесью с расщепленным белком, если прекратились выделения – это проктит, связанный с непереносимостью белка, а если нет, то проводят дальнейшее обследование прямой кишки;
- в грудном возрасте, при наличии кожных проявлений аллергии используют исследование крови на иммуноглобулины Е, таким образом, исключают аллергическую причину проктита.
Лечение проктита у детей:1. Для детей грудного возраста единственным методом лечения является перевод малыша на искусственное питание смесями с расщепленным белком. Грудное вскармливание можно сохранить при условии полного отказа матери от молочных продуктов (включая кисломолочные), яиц (особенно белка), сои, и других бобовых культур, морепродуктов и иных явных аллергенов.
2. Для детей старшего возраста:
- устранение причин, которые привели к развитию проктита: лечение кишечных инфекций, глистных инвазий, запоров и так далее;
- специальная диета, употребление лечебных минеральных вод;
- лечение клизмами, свечами;
- спазмолитики;
- физиотерапия (УВЧ, электрофорез, ультразвук и прочие).
Хирургическое лечение проктита у детей используется крайне редко.
Как часто у детей возникают осложнения проктита? Осложнения проктита у детей возникают реже, чем у взрослых. Наиболее часто встречается сужение прямой кишки и парапроктит. Негативные последствия после проктита возникают только при неправильном или несвоевременном лечении, а особенно при самолечении.
Профилактика проктита у детей:
- строгая диета матери во время беременности и грудного вскармливания;
- здоровое питание ребенка;
- постепенное введение в прикорм твердой пищи ребенку и только при появлении жевательных навыков;
- употребление в пищу только свежих и правильно обработанных продуктов;
- гигиена рук и правильное регулярное подмывание ребенка;
- аккуратное введение в прямую кишку клизмы, газоотводных трубок, свечей;
- наблюдение за ребенком во время игры с мелкими предметами, очистка ягод и фруктов от косточек;
- своевременное лечение любых заболеваний желудочно-кишечного тракта, мочеиспускательной системы.
Ректальный свищ и парапроктит при проктите, как выявить, чем опасен?
При длительном воспалении прямой кишки образуются гнойные язвы в ее стенке. Гной всегда ищет выход. Более благоприятный исход – это если прорыв гноя происходит в просвет кишки. Но расплавленная гноем кишечная стенка со временем истончается, поэтому прорыв гнойного содержимого может произойти в близлежащие ткани, а именно в жировую прослойку окружающую прямую кишку. Такое состояние называется
парапроктитом («
пара-» с латинского «около»
). Парапроктит чаще развивается на фоне хронического проктита, но бывает и при остром процессе.
Такое осложнение проктита требует хирургического вмешательства в виде удаления абсцесса (гнойника). Если этого не было во время произведено, то гной из жировой клетчатки ищет выход и образует ректальные свищи (аномальные ходы, образующиеся путем разрушения ткани, связывающие прямую кишку с окружающими органами или кожей).
Ректальные свищи – это проявление хронического парапроктита.
Какие симптомы указывают на развитие парапроктита?
- усиление болей в прямой кишке, боль острая, простреливающая, часто она локализуется в промежности;
- покраснение в промежности, прощупывается абсцесс – возможно при нижней локализации парапроктита;
- повышение температуры тела до высоких цифр;
- ухудшение общего самочувствия (выраженная слабость, плохой аппетит, головная боль, нарушение сна и так далее);
- болезненные ложные позывы к акту дефекации;
- запор;
- частое мочеиспускание небольшими порциями.
Как мы видим, симптомы очень схожи с течением неосложненного проктита. Но в момент развития острого парапроктита все эти симптомы резко усугубляются. Если на фоне проктита неожиданно поднялась температура тела и усилилась боль, то необходимо срочно бежать к врачу хирургу или проктологу.
Так как поход к проктологу многие пациенты откладывают на неопределенное время (пока совсем не припечет, ведь там ждут неприятные манипуляции), особо терпеливые пациенты приспосабливаются и к состоянию парапроктита. Возникает хроническое его течение, интенсивность симптомов уменьшается, со временем могут появиться симптомы образования ректальных или параректальных свищей.
Симптомы ректальных свищей, зависимо от вида.
| Виды ректальных свищей | Характеристика | Симптомы |
| Аноректальные свищи (рисунок №1): | Свищи, которые соединяют прямую кишку и анус. Все аноректальные свищи носят хронический характер с обострениями и ремиссиями процесса. |
|
|
Выход свища локализуется в промежности возле анального отверстия. | Появление темной точки, вокруг которое покраснение кожи. Из этой точки выделяются гной, кровь и/или кал. Их может быть несколько, они могут сливаться, образуя одну большую рану. |
|
Выход свища располагается непосредственно в просвете сфинктера анального отверстия. | Такие свищи часто сужают анальное отверстие за счет образования рубцов. Поэтому акт дефекации очень болезненный. Боли в области анального отверстия возникают и при ходьбе, длительном сидении, кашле и чихании. Из ануса постоянно выделяется гной, кровь, кал. В некоторых случаях наступает несостоятельность сфинктера анального отверстия, как результат – недержание кала. |
|
Свищ выходит над сфинктером анального отверстия. | Боли в прямой кишке усиливаются при дефекации, характерны частые позывы на дефекацию, не приносящие облегчения. Вместе с калом выделяется гной и кровь. |
| Прямокишечно-влагалищные свищи | Свищ открывается в просвет влагалища женщины. | Из влагалища выделяются гной, кал, кишечные газы. Такой свищ практически всегда сопровождается воспалительными процессами в мочеполовой системе. |
| Прямокишечно-пузырные свищи | Свищ выходит в просвет мочевого пузыря. | У больного выделяется гнойная моча, мутная, с примесями кала, особенно в начале мочеиспускания. Часто развиваются симптомы цистита. |
| Прямокишечно-мошоночные свищи | Выход свища в мошонку у мужчин. | Мошонка увеличивается в размерах, наблюдается ее синюшность, возможно появление свищей на коже мошонки. Часто такое осложнение встречается со свищами, выходящими на переднюю поверхность бедер. |
| Внутренний свищ | Свищ, который впадает в просвет прямой кишки. | Особых симптомов не возникает. Такой свищ обнаруживает доктор при детальном обследовании прямой кишки. |
Общие симптомы ректальных свищей:
- выделение из выхода свища в виде кала, гноя, каловых масс, эти выделения носят постоянный характер и имеют крайне неприятный зловонный запах;
- периодические боли в промежности и анальном отверстии, сильно усиливающиеся во время акта дефекации;
- психоз, невроз и депрессия;
- периодическое повышение температуры тела до 380С;
- слабость, недомогание.
Рис. №1. Схематическое изображение видов аноректальных свищей.
Для диагностики таких свищей, кроме осмотра, используют
инструментальные методы исследования:
- рентгенография с введением в свищ контрастного вещества;
- введение контрастного вещества в прямую кишку и определение выхода свища;
- УЗИ малого таза с контрастированием;
- эндоскопические виды исследования – введение зонда по ходу свища;
- ректоманоскопия и аноскопия – исследование прямой кишки и сфинктера анального отверстия.
Чем опасны парапроктит и ректальные свищи? 1. значительное ухудшение качества жизни,
2.
сепсис – распространение бактериальной
инфекции
в кровь,
3. гнойный
менингит
4.
рубцовые изменения в прямой кишке , как результат – задержка каловых масс и газов и парез кишечника,
5.
перитонит
6. хронические инфекции мочевого пузыря и
почек
, органов половой системы,
7. флегмона передней стенки брюшной полости,
8. перерождение в раковую
опухоль
9.
инвалидность
.
Что делать, как лечить? 1. Эффективно только хирургическое лечение – вскрытие гнойников, удаление свищей, санация пораженных структур и прочее.
2. Назначение антибактериальной терапии обязательно до и после операции.
3. Симптоматическое лечение.
4. Строгая диета.
Лучевой проктит, каковы причины, симптомы, диагностика и лечение?
Лучевой проктит – это хронический проктит, вызванный длительно действующим ионизирующим облучением. Наиболее часто такой процесс является результатом
лучевой терапии
на область живота и малого таза, используемой для лечения онкологических больных (раковые опухоли кишечника,
половых органов у мужчин
и женщин и так далее). Среди таких пациентов лучевой проктит развивается в каждом десятом случае. Симптомы такого осложнения развиваются не во время лучевой терапии, а через несколько месяцев.
Симптомы лучевого проктита:
- ноющие боли в области прямой кишки;
- вздутие кишечника;
- боли в животе;
- зуд и чувство жжения в области анального отверстия;
- слизистые, слизисто-гнойные, гнойные и/или кровянистые выделения из прямой кишки;
- запоры или поносы;
- повышение температуры тела до 380С;
- слабость, утомляемость.
Если вовремя выявить лучевой проктит, то лечение дает позитивные результаты. Чем позже начинается лечение, тем больший риск развития осложнений проктита, среди которых
рак прямой кишки
. Поэтому, если после лучевой терапии возникли такие симптомы, необходимо срочно обратиться к врачу проктологу и онкологу.
Для диагностики такого вида проктита используют те же методы исследования, что и при других видах, причем
биопсия слизистой оболочки прямой кишки обязательно входит в алгоритм исследований с целью дифференциальной диагностики лучевого проктита и раковой опухоли. Для биопсии берут материал в нескольких местах, обязательно захватывают не только слизистый, но и подслизистый слой кишки. Гистологическая картина лучевого проктита отличается от других видов воспаления прямой кишки, хоть, как и при других процессах, наблюдается неспецифическое воспаление.
Кроме биопсии также проводят
обязательный посев кала , так как лучевой проктит в большинстве случаев сопровождается дисбиозом кишечника.
Часто встречается сочетанное поражение прямой кишки:
- лучевой проктит и рак прямой кишки;
- лучевой проктит и метастазы в прямую кишку от первичной опухоли;
- лучевой проктит и прорастание раковой опухоли шейки матки на стенку прямой кишки (частое осложнение рака шейки матки).
Лечение лучевого проктита:1. В основном лучевой проктит после полного обследования не требует госпитализации в больницу, в стационарном лечении нуждаются пациенты с сочетанной патологией и тяжелым и/или осложненным течением заболевания.
2.
Строгая диета и режим (смотрите в разделе статьи
«Лечение проктита»
).
3.
Антибактериальная терапия: согласно результатам посева кала и антибиотикограммы (определение чувствительности возбудителя к
антибиотикам
).
4.
Препараты, содержащие лактобактерии и лактулозу (
Хилак
, Дюфалак, Нормазе, Био-Гайя и другие медикаменты).
5. В некоторых случаях назначают
глюкокортикостероиды (Преднизолон).
6.
Витамины: С, группа В, Е, являющиеся мощными антиоксидантами.
7. Антигистаминные препараты: СупрастинЛоратадин
и другие.
8.
Клизмы: отвар ромашки, колларгол и другие противовоспалительные растворы, масляные клизмы с облепихой.
9.
Обезболивающие свечи и свечи, снимающие спазм кишечника.
После затихания симптомов заболевания:
- сидячие теплые ванные с растворами, обладающими противовоспалительным эффектом;
- физиотерапия: УВЧэлектрофорез;
- стимуляторы процессов рассасывания рубцовых изменений: экстракты алоэ, плаценты, ФИБС, Лидаза, Димексид и прочие.
Показания к хирургическому лечению при лучевом проктите:1. наличие осложнений проктита,
2. сочетанная патология лучевого проктита и раковых опухолей прямой кишки.
Как пройти лечение проктита в домашних условиях? Эффективно ли народное лечение проктита? Можно ли полностью вылечить проктит?
Любой неосложненный проктит с нетяжелым течением можно лечить в домашних условиях. Но все же дома стоит придерживаться рекомендаций проктолога, а не заниматься самолечением, поскольку обязательно необходимо диагностировать заболевание и дифференцировать его от многих других патологий прямой кишки. Ведь все симптомы схожи с таким страшным и распространенным в современное время заболеванием, как рак прямой кишки, при котором самолечение – это ухудшение состояния и потеря драгоценного времени.
Принципы лечения проктита в домашних условиях: 1. Диета с исключением острой, соленой, жирной, жареной пищи, а также сырой пищи растительного происхождения.
2. Нетяжелые
физические упражнения , не допускать длительного сидения.
3.
Гигиена интимных мест.
4.
Отказ от анального секса на время болезни.
5.
Отказ от вредных привычек , особенно любого алкоголя.
6.
Медикаментозное лечение проктита: таблетки (реже инъекции), введение лекарственных препаратов в виде клизм, свечей.
7. Теплые
сидячие ванные .
8.
Народные методы лечения должны быть в комплексе с традиционными, а не заменять их. Необходимо помнить, что неправильное лечение острого проктита приводит к хроническому проктиту, то есть пациент обрекает себя заболеванию на всю жизнь.
9.
При наличии осложнений проктита необходимо в срочном порядке обратиться к врачу, может понадобиться операция.
Наиболее эффективные методы народной медицины для лечения проктита.
| Метод | Ожидаемый лечебный эффект | Как приготовить в домашних условиях? | Способ применения |
| Отвар цветов календулы | Противовоспалительный, антисептический, обезболивающий эффекты на слизистую прямой кишки. | 2 столовые ложки цветов календулы залить 200,0 мл кипятка и поставить на водяную баню на 20 минут, периодически перемешивая. Остужаем и доводим до объема 200,0 мл. | Для клизмы: 100,0 мл отвара разбавляют 50,0 мл кипяченой воды и вводят в виде клизмы (разбавленный отвар должен быть комнатной температуры). Для клизмы с борной кислотой: 1 столовая ложка настоя календулы + 1 столовая ложка 3% борной кислоты. Для приема внутрь: 2 столовых ложки за 30 минут до еды 3 раза в сутки. |
| Клизма с отваром мелиссы и душицы
|
Такая клизма обладает антибактериальным и обезболивающим действием. | 1 столовая ложка мелисы + 2 столовых ложки душицы залить 250,0 мл кипятка и поставить на водяную баню на 20-25 минут, затем настаивать в течение 90 минут. |
Клизма объемом в 100 мл, настой должен быть комнатной температуры. Постараться максимально задержать акт дефекации. |
| Полевой хвощ | Содержит кремниевую кислоту, способствует нормализации кровообращения, снятию отека. | Половину стакана травы заливают 1000,0 мл кипятка и настаивают 10 минут, затем процеживают. | Данный настой рекомендован для теплых сидячих ванн, длительность процедуры 20-30 минут. Проводят ежедневно до выздоровления. |
| Клизма с облепихой | Заживляющий эффект, облепиха восстанавливает поврежденный эпителий кишечника. Облепиховое масло назначается только для снятия острого процесса и симптомов заболевания. | Обычно используют готовую аптечную форму облепихового масла. | Для клизмы используют теплое масло (не горячее). Вводят микроклизмы до 50 мл. |
| Клизмы с прополисом | Прополис – это мощный природный антибиотик. Такую клизму можно применять после первых позитивных результатов лечения другими способами. |
1 столовая ложка прополиса + 4 столовых ложки рафинированного подсолнечного масла. | Подогретую смесь вводят в виде клизмы в объеме 50,0 мл. |
| Клизма с луком, апельсиновыми корками и алоэ | Такая смесь обладает антисептичским и противовоспалительным свойством. | 20 г сухих корок апельсина + 5 г измельченного репчатого лука + 8 мл сока алоэ. Размешать, залить 50,0 мл горячей воды (не кипятка), дать настояться на протяжении 3-х часов. | Клизма в объеме 50 мл в теплом виде. |
| Кора дуба | Кора дуба обладает противовоспалительным и обволакивающим действием. | 1 столовую ложку коры заливают 500,0 мл кипятка и кипятят в течение 10 минут. | Такую клизму вводят в объеме 500,0 мл. |
Можно ли полностью вылечить проктит? Острый проктит при адекватном и своевременном лечении полностью излечим. А вот если заболевание приобрело хроническое течение, то никакие методы лечения не приводят к полному выздоровлению. Но правильной терапией и режимом питания можно добиться длительной ремиссии заболевания и предупредить развитие осложнений.
Фото, как могут выглядеть признаки, симптомы проктита и его осложнений?
Так выглядит
слизистая прямой кишки при язвенном проктите . На слизистой оболочке кишки множественные язвы (с гнойным содержимым), на фоне инъекции сосудов (реакция сосудов на воспаление, гиперемия).
Фото эндоскопического исследования прямой кишки при герпетическом проктите. На слизистой оболочке визуализируются герпетические пузырьки, просвет кишки деформирован за счет рубцовых изменений, это хронический проктит.
Фото: эндоскопическое исследование прямой кишки при раке прямой кишки – одного из видов осложнений хронического проктита. Наблюдается несколько небольших образований и деформация кишечной стенки с повреждением кровеносного сосуда и
кровотечением
.
Фото эндоскопического исследования слизистой оболочки прямой кишки при лучевом проктите. При лучевом проктите характерны полипозные разрастания слизистой оболочки прямой кишки, разрастание соединительной ткани, как результат – деформирование просвета кишки. Также наблюдается бледность слизистой оболочки в результате нарушения кровообращения и гиалиноза сосудов.
А так выглядит другая
форма лучевого проктита – геморрагический проктит . Наблюдается кровоточивость из кровеносных сосудов слизистой оболочки прямой кишки, множественные кровоизлияния (петехии).
А так выглядят
внешние признаки парапроктита . В области промежности покраснение и небольшая припухлость. Такое образование наощупь мягкое, ощущение наполнения жидкостью.
Фото промежности ребенка возрастом до 1 года
с осложненным течением хронического проктита, с образованием парапроктита и ректальных свищей.
В современной медицине выделяют два аспекта развития проктита у детей. Первый связывают с тем, что принятая белковая пища, индуцирует воспаление, которое ограничивается дистальной сигмой и прямой кишкой. Второй аспект – это развитие заболевания у детей на грудном вскармливании, так как подобное состояние для младенцев, которые находятся на искусственном вскармливании, встречается крайне редко.
Клиническая картина проктита у детей
Как правило, проктит, инициированный непереносимостью белковой пищи (ПИНБП), проявляется у детей, которые находятся на грудном вскармливании либо получают смеси на основе сои и коровьего молока.
В целом дети выглядят абсолютно здоровыми. Обнаружить заболевание возможно по их каловым массам, где отмечаются прожилки слизи и крови. В редких случаях дети неспокойны либо учащается их перистальтика кишечника. Вышеописанные симптомы характерны для детей 2-8 недели жизни.
У детей старшего возраста ПИНБП встречается редко. Правда, стоит отметить, что данное заболевание малоисследованно.
Диагностирование проктита у детей
Зачастую, постановка диагноза проктит у детей основываются на клинической картине, а также исчезновению любых симптомов после устранения белковой пищи, которая провоцировала их. Данный подход широко практикуется гастроэнтерологами.
В редких случаях проводятся иммунологические исследования RAST и кожные прик-тесты. С их помощью определяют наличие пищевых IgE, которые, как правило, при ПИНБП отрицательные. В том случае, когда тесты положительные, то это свидетельствует о наличии у ребенка (мамы) сопутствующей IgE-опосредованной пищевой аллергии.
Если же исключив белковую пищу, кровотечение не прекращается, то рекомендуется проведение колоноскопии. Она, как правило, и показывает признаки колита, имеющего неоднородную эритмию и пониженную васкуляризацию. Как правило, слизистая изменяется лишь в области прямой кишки. Правда, в редких случаях возможно поражение и более высоких отделов толстой кишки.
Лечение проктита у ребенка на грудном вскармливании
Если ребенок, у которого установлен диагноз ПИНБП, находиться только на грудном вскармливании, то его продолжение возможно при условии, что мама исключит из своего меню продукты, которые являются подозрительными.
В первую очередь исключается коровье молоко, при условии, что нет подозрений на какой-либо другой продукт. Исключать необходимо абсолютно ВСЕ молочно содержащие продукты и масло сливочное в том числе. Будет не лишним отметить, что на этикетках других продуктов коровье молоко могут обозначать как «сыворотка» либо «казеин». Зачастую, пища, в которой содержится лактоза, безопасна, при условии, что в ней нет других компонентов молока коровы.
Проктит у детей разрешается спустя две недели, при условии полного соблюдения диеты. Однако во многих случаях прожилки крови и слизи исчезают уже спустя 72 часа после полной элиминации белка. Если за это время симптомы не исчезают, то из рациона матери также исключаются соя и яйца. Также рекомендуется в данном случаи обратиться к диетологу, чтобы он составил меню для кормящей матери, так как питание все же должно быть полноценным.
Лечение проктита у ребенка на искусственном вскармливании
Если же ребенок находится на искусственном вскармливании либо на смешанном кормлении (частично грудное молоко матери, а частично смесь), то необходимо заменить смеси, на основе коровьего молока и сои, на гидролизаторы. Очень важно не заменять смеси, основой которых является коровье молоко, на соевые смеси. Причиной тому выступает тот факт, что у детей отмечается повышенная чувствительность к обоим видам белка.
Необходимо подчеркнуть, что зачастую при смене смеси на гидролизат у младенцев наблюдается стул зеленого цвета, однако на исходе заболевания данный факт никак не отображается.
Однако 5-10% детей, у которых наблюдается непереносимость белка сои и молока коровы, будет иметь место и непереносимость к гидролизованным смесям. В таком случае назначают аминокислотные смеси. Важно не заниматься самолечение и подбор смесей предоставить врачу.
Прямая кишка – это нижний конечный отдел кишечника, заканчивающийся заднепроходным отверстием. Под влиянием различных факторов ее слизистые оболочки могут воспаляться, в этом случае развивается заболевание, называющееся проктит. Нередко он носит сочетательный характер и затрагивает еще сигмовидную кишку или жировую клетчатку.
Причины
Проктит (proctitis; греч. proktos задний проход, прямая кишка +-itis) — воспаление слизистой оболочки прямой кишки. Проктит одно из самых распространенных заболеваний прямой кишки, часто сочетается с воспалением в конечной части толстого кишечника — сигмовидной кишке (проктосигмоидит), воспалением внутренней оболочки толстого кишечника (колит), с геморроем или трещинами заднего прохода (см. фото ниже)
Основные причины проктита:
- несбалансированное питание, постоянное нарушение диеты, что включает злоупотребление пряной пищи, блюд, приправленных жгучими приправами, «любви» к алкогольным напиткам – причины алиментарного (пищевого) проктита;
- застойный обычно возникает у пациентов, склонных к длительным запорам, вызванным застоем венозного кровотока и образованием участков закупорки мелких сосудов в прямой кишке;
- лучевой является «побочным эффектом» лучевой терапии онкопатологий органов малого таза, как у женщин, так и у мужчин;
- причиной гонорейного является затекание в анус выделений из половых органов больного, содержащих возбудитель;
- паразитарный – поражение слизистой трихомонадой, дизентерийной амебой.
Принято выделять причины, способные привести к воспалительному процессу в прямой кишке, в две группы.
- Первая группа состоит из местных повреждающих факторов, которые непосредственно влияют на слизистую оболочку органа.
- Вторая группа состоит из факторов общего характера, которые влияют не только на конечные отделы кишечника, но и на весь организм в частности.
Местные повреждающие факторы
Ректальное введение (через анальное отверстие) каких-либо раздражающих веществ:
- Любые эфирные масла (эвкалиптовое, гвоздичное, перечной мяты и так далее);
- Спирт и очищенный скипидар;
- Настойки на стручковом перце, горчице.
Чаще всего, они используются пациентами в качестве народного лечения проктита, что приводит только к усугублению симптомов.
Причины проктита общего характера
- Инфекционные причины: дизентерия, сальмонеллез, эшерихиоз (особенно геморрагическая форма).
- Аутоиммунные болезни, поражающие кишечник: Язвенный колит неспецифического характера (НЯК), болезнь Уиппла, болезнь Крона.
- Паразитарные болезни, например: амебиаз, лямблиоз, аскаридоз, энтеробиоз.
Факторы, которые не являются прямой причиной проктита, но способствуют его развитию:
- переохлаждение;
- частые инфекции;
- снижение иммунитета;
- воспалительные заболевания соседних органов: мочевого пузыря (цистит), внутренних женских половых органов (вагинит – воспаление влагалища, вульвовагинит – воспаление влагалища и наружных половых органов, оофорит – воспаление яичника);
- любые нарушения стула.
Виды и формы заболевания
Классификация проктита в зависимости от течения заболевания:
- Острый проктит
- Хронический проктит
Острый проктит
Острым проктитом называют воспалительный процесс, симптомы которого начали проявляться внезапно. Лечение острого проктита нужно начинать сразу при появлении первых признаков, чтобы потом он не перерос в хроническую форму.
Основополагающим признаком острого проктита является болезненные ощущения в полости прямой кишки. Они имеют весьма сильный характер и усиливаются при акте дефекации. Болезненные ощущения также могут появиться и области промежности, между анусом и половыми органами. У женщин наблюдается боль в половых губах и влагалище, а у мужчин – в мошонке и половом члене. У некоторых пациентов отмечается болевой симптом в области поясницы. Постоянно сопутствует болезненный позыв к дефекации.
Зависимо от характера изменений в слизистой кишки острый проктит делят на:
- Эрозивный – на тканях кишки возникают поверхностные поражения – эрозии.
- Язвенный – слизистые кишечника покрываются более глубокими поражениями – язвами.
- Язвенно-некротический – на тканях кишки присутствуют язвы, на некоторых участках происходит омертвение слизистой и ее отторжение.
- Катарально-геморрагический – слизистая ярко-красная, отечная, на ней видно множество мелких кровоизлияний.
- Катарально-слизистый – ткани приобретают ярко-красный цвет, отекают, при этом начинают выделять много слизи.
- Катарально-гнойный – ткани на вид отечны, на них присутствует гной.
- Гнойно-фиброзный – ткань кишки покрывается тонкой пленочкой – гнойно-фиброзным налетом.
- Полипозный – на слизистой возникают выросты внешне похожие на полипы.
Наиболее тяжелым считается катарально-гнойный, полипозный, эрозивный и язвенный проктит.
Хроническая форма
Симптоматика хронического проктита выражена намного слабее, однако ноющая и тупая боль не отпускает пациента на протяжении длительного периода времени. Протекание болезни волнообразно: регулярные ухудшения состояния больного сменяются частыми ремиссиями.
У большинства людей хронический проктит вызван наличием в организме инфекционных и аутоиммунных заболеваний, доброкачественных или злокачественных опухолей, имеющейся патологией в сосудах, генетической предрасположенностью и т.д
Хроническую форму подразделяют на:
- Гипертрофический — слизистая утолщена, складки набухшие, их глубина увеличена; выявляются очаговые разрастания слизистой (ложные полипы).
- Атрофический — слизистая бледная, истонченная, глубина складок снижена. Через слизистую просвечивают сосуды, расположенные в подслизистом слое.
- Нормотрофический — выявляется изменение окраски, обусловленное хроническим воспалением. Толщина и рельеф слизистой без изменений.
Атрофические и гипертрофические изменения слизистой оболочки делают ее более ранимой.
Выделяют следующие формы заболевания:
- Эрозивный проктит – воспалительное поражение прямой кишки, при котором на слизистой оболочке формируются поверхностные дефекты (эрозии), в последующем заживающие без рубцевания.
- Катаральный проктит – острый воспалительный процесс в прямой кишке, возникающий изолировано или как осложнение при других заболеваниях желудочно-кишечного тракта.
- Язвенный проктит – это форма неспецифического язвенного колита, при которой характерно развитие воспалительного процесса и образование язв на слизистой прямой кишки. Язвенный проктит имеет стадии обострения и симптомы, зависящие от течения заболевания.
Как выглядит проктит: фото заболевания
На фото ниже, вы можете видеть нормальную слизистую оболочку прямой кишки, а рядом проктит.
На фото слева проктита, справа норма
Симптомы проктита
Если в процессе обследования больного обнаружен проктит, симптомы могут быть самыми разнообразными. Они во многом зависят от формы течения болезни.
Острый проктит характеризуется следующими признаками:
- болевым синдромом в нижней части живота;
- чувством дискомфорта;
- чувством тяжести;
- болью во время дефекации;
- зудом;
- тенезмами;
- появлением крови на каловых массах.
Хроническая форма сопровождается следующими симптомами:
- Боли в прямой кишке присутствуют, но они выражены очень слабо, практически не причиняют пациенту беспокойства.
- Зуд и жжение. Тоже выражены относительно слабо.
- Повышение температуры тела отмечается не всегда. Чаще всего ее показатели не превышают 37*С.
- Постоянные выделения из прямой кишки. Они имеют вид слизи или гноя.
- Примеси в кале крови при отдельных формах проктита, например, вызванных неспецифическим язвенным колитом, хроническими анальными трещинами.
- Бледность, анемия. Развиваются при хронических кровотечениях в прямой кишке.
- Истощение. Возникает в том случае, если проктит вызван раковыми опухолями прямой кишки и другими тяжелыми заболеваниями.
Диагностика
Диагноз утверждается врачом на основе истории заболеваний и визуального осмотра. Для уточнения необходимо проводить дополнительные обследования пациента:
- Пальпация стенок прямой кишки.
- Ректороманоскопия. Данная процедура является одной из самых простых и быстрых методов обследования кишечника. Во время манипуляции можно осмотреть полностью толстый отдел и частично затронуть сигмовидный. Одним из несомненных плюсов данной процедуры является то, что при обнаружении какого-либо образования доктор может взять его кусочек на биопсию.
- Цитологическое обследование содержимого кишечника, биопсия кишечных стенок. Так дается полная описательная характеристика воспалительного процесса, что позволяет различить постлучевой, хронический, поверхностный тип болезни от опухоли в прямой кишке. С целью определения состояния флоры кишечника производится посев кала.
Лечение проктита
Проктолог назначает лечение в зависимости от причин, вызвавших воспаление слизистой, и формы недуга. Терапия основана на придерживании определенного диетического питания и комплекса гигиенических мероприятий, а также включает прием лекарственных препаратов.
Эффективное лечение проктита состоит из соблюдения составленной врачом диеты, исключения из рациона острых, сырых, сладких, жирных и жареных продуктов, отказа от употребления алкоголя и курения, мучных и кондитерских изделий, ведения активного и подвижного образа жизни, постоянного проведения физических нагрузок на организм, регулярного очищения прямой кишки с помощью противовоспалительных и лечебных клизм из ромашки, календулы, облепихового масла и т.д.
При проктите противопоказано длительное пребывание в положении сидя, так как это приводит к ослаблению мышц тазового дна, застою в венах таза и нижних конечностей. Даже при тяжелом состоянии пациента и постельном режиме часто назначают минимальный комплекс физических упражнений.
При проктите больному могут назначить следующие препараты:
- Антибактериальные и противовирусные, в зависимости от результатов бактериологических исследований (метронидазол, левомицетин, пенициллин, макролиды и др.)
- Спазмолитики (Но-шпа) – для снятия болевого синдрома, устранения спазма, облегчения дефекации.
- Противоаллергические средства — расслабляют стенки прямой кишки.
- Средства, улучшающие регенерацию тканей (свечи с метилурацилом, облепиховым маслом) – помогают восстановить слизистую оболочку, улучшить обменные процессы, снять симптомы воспаления.
- Гормональные препараты (дексаметазон, гидрокортизон) – назначаются при некоторых видах проктита.
В качестве дополнительных мер рекомендованы очистительные клизмы (для обеспечения опорожнения кишечника), клизмы с лечебными растворами, травами (ромашка, календула, колларгол). Местным антисептическим действием обладают сидячие ванночки с перманганатом калия.
Оперативное вмешательство применяется редко и заключается в резекции различных частей прямой кишки или же в полном ее удалении в зависимости от ситуации. Иногда делают ушивание. При сужениях восстанавливают ширину просвета. При онкологии удаляют опухоль.
Свечи
Введение свечей считается дополнительным, альтернативным методом при лечении проктита. В отдельных случаях с помощью такой формы препаратов получается достичь более быстрого выздоровления, в других ситуациях – данный метод противопоказан.
Конкретный тип свечей назначается в зависимости от состояния больного, симптомов, которые его мучают, и характера протекающего процесса. Если имеет место симптоматика острого проктита, то ректальные средства могут применяться только при лёгких его формах – для снятия проявлений заболевания и более эффективного лечения.
На сегодняшний день для лечения проктита применяются следующие свечи: на основе метилурацила, облепихи, «Ультрапрокт», «Проктозан». При тяжелых формах воспаления прямой кишки (язвенной) врач может назначить свечи на основе «Преднизолона» или «Сульфасалазина».
Суппозитории не являются единственным методом лечения проктита. Лечение этого заболевания включает в себя использование антибиотиков или противовирусных средств (в зависимости от возбудителя инфекции), спазмолитиков, антигистаминных препаратов, клизм, соблюдение диеты. При наличии осложнений может потребоваться операция.
Соблюдение диеты
Рацион имеет очень важное значение при лечении данного заболевания. Необходимо пересмотреть свое питание, соблюдать все требования диеты:
- полностью исключаются алкогольные напитки, поскольку они раздражают слизистую, оставляя повреждения и признаки острого воспалительного процесса на месте контакта,
- следует отказаться от курения, поскольку табачный дым раздражает слизистую в желудочно-кишечном тракте.
- Из рациона больного необходимо исключить либо свести к минимуму употребление:
- жаренных и острых блюд;
- специй и острых соусов;
- продукты богатые клетчаткой (крупы, фрукты и овощи). Диетологи рекомендуют из фруктов есть только яблоки, а овощи употреблять в небольшом количестве и в протертом виде;
- соленые блюда, так как именно соль и задерживает воспалительные процессы;
- сладости и шоколад.
Стоит отметить, что не менее важно при проктите и режим питания. Он должен быть дробным, другими словами питаться необходимо небольшими порциями по пять – шесть раз за день. Таким образом, будет уменьшена нагрузка на кишечник, что выступает своеобразным щадящим режимом.
Наиболее полезно при проктите есть больше кисломолочных продуктов. Обязательным блюдом должен стать творог, кефир, ряженка, домашние йогурты, нежирная сметана. Эти продукты эффективно смягчают стул, облегчают опорожнение кишечника, не раздражают слизистую кишки.
Полезно также включать в рацион приготовленное на пару, отварное нежирное мясо: телятина, говядина, птица, крольчатина. Полезны легкие овощные супы. Овощи, фрукты — только в тушеном, сваренном на пару виде. Полезно есть печеные яблоки.
Меню при проктите на день:
- Завтрак: омлет из белков яиц, порция манной каши, приготовленной на воде с 1 ч. л. сливочного масла. Или чашка кефира с порцией творога.
- Обед: легкий мясной бульон или овощной суп-пюре. Паровые котлеты или кусочек отварной (тушеной рыбы). Запить можно ягодным киселем.
- Ужин: жидкая, хорошо разваренная рисовая каша на воде с 1 ч. л. масла, кусочек отварной курицы, небольшая тарелочка творога, йогурт или стакан ряженки.
Профилактика
Для предотвращения воспалительного процесса следует правильно питаться, избегая продуктов риска и чрезмерного употребления алкоголя. Рекомендации:
- Своевременное лечение патологий, способствующих его появлению;
- Своевременное лечение запоров;
- Отказ от ношения синтетического белья;
- Снижение до минимума употребления спиртных напитков;
- Соблюдение диеты после хирургических вмешательств на прямой кишке;
- Соблюдение всех правил интимной гигиены.