Пиелонефрит у ребенка симптомы и лечение антибиотиками
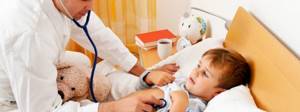
Когда ваш малыш жалуется на неприятные ощущения в области поясницы, боли после похода в туалет, изменение цвета мочи, головную боль и усталость, первое, о чём думают родители — это воспаление почек. Подобное заболевание довольно часто встречается у детей любого возраста и пола, но девочки болеют в два раза чаще мальчиков, что связано с особенностями их мочеполовой системы. Болезнь может иметь большой спектр различных осложнений. Именно поэтому важно знать, как лечить пиелонефрит, можно ли применять народные методики, когда может понадобиться оперативное вмешательство.
Содержание
- 1 Что такое пиелонефрит?
- 2 Лечение пиелонефрита у детей
- 3 Мнение доктора Комаровского о терапии воспалительных процессов в почках
- 4 Прогнозы лечения пиелонефрита
- 5 Отзывы родителей
- 6 Общие сведения
- 7 Причины пиелонефрита
- 8 Факторы, предрасполагающие к развитию пиелонефрита
- 9 Классификация пиелонефрита
- 10 Симптомы острого пиелонефрита
- 11 Симптомы хронического пиелонефрита
- 12 Диагностика пиелонефрита
- 13 Осложнения пиелонефрита
- 14 Лечение пиелонефрита
- 15 К какому врачу обратиться
- 16 Посмотрите популярные статьи
- 17 Острый и хронический пиелонефрит у детей
- 18 Симптомы пиелонефрита у детей
- 19 Диагностика заболевания
- 20 Лечение пиелонефрита у детей, препараты и антибиотики
- 21 Диета при пиелонефрите у детей
- 22 Профилактика пиелонефрита у ребенка
- 23 Диагностика
- 24 Лечение детей раннего возраста
- 25 Профилактика
- 26 Лечение пиелонефрита у грудничка
- 27 Виды и основные симптомы заболевания
- 28 Лечение пиелонефрита у младенцев
- 29 АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
- 30 Антибиотики от пиелонефрита
- 31 Как лечить болезнь: подведение итогов
- 32 Антибиотики для лечения пиелонефрита
- 33 Основные группы антибиотиков для лечения пиелонефрита
- 34 Как антибиотики действуют?
- 35 Пенициллины
- 36 Цефалоспорины
- 37 Аминогликозиды
- 38 Фторхинолоны
- 39 Карбопенемы
- 40 Нитрофураны
- 41 Пиелонефрит у детей и подростков: как вылечить острый и хронический процесс
- 42 Что такое пиелонефрит
- 43 Причины болезни
- 44 Виды заболевания
- 45 Симптомы заболевания
Что такое пиелонефрит?
Пиелонефрит — острое или хроническое бактериальное либо вирусное заболевание почечной ткани, при котором все воспалительные процессы протекают в чашечно-лоханочной системе. Заболевание поражает как мальчиков, так и девочек самых разных возрастов.
Считается, что девочки болеют чаще мальчиков, но при этом лица женского пола гораздо легче переносят острый период пиелонефрита.
Возбудитель проникает в организм с током крови из любого другого источника инфекции (кариозные зубы, гнойные раны, флегмоны, абсцессы, воспалительные заболевания желудочного и кишечного трактов). А также высока вероятность миграции с током мочи микрофлоры, расположенной на поверхности половых органов. Далее патогенный агент заносится в чашечно-лоханочную систему, где поражает клетки почек.
Повышение температуры при пиелонефрите — важный клинический синдром
Причины и предрасполагающие факторы заболевания
Причиной развития болезни является бактериальный или вирусный возбудитель, который проникает в ослабленный организм ребёнка. Стафилококковая, стрептококковая флора, клебсиеллы, протеи, кишечные палочки, синегнойная палочка, микоплазмы и уреоплазмы, вирусы Эхо, Коксаки и Эпштейна-Барр — самые часто встречаемые возбудители пиелонефрита.
Стафилококковая инфекция занимает одну из ведущих позиций в развитиии пиелонефрита
Особенности течения болезни у детей и подростков
Детский организм имеет множество особенностей, благодаря которым течение болезни несколько отличается от клиники пиелонефрита у взрослых людей. Практически все заболевания почек возникают в раннем возрасте, а потом манифестируют через много лет.
Многие подростки могут стыдиться своей болезни и длительное время не обращаться к врачу: это может повлечь за собой формирование серьёзных осложнений.
Принципы выбора терапии
В зависимости от тяжести, распространённости процесса, наличия осложнений и возраста ребёнка подходы к лечению острого и хронического пиелонефрита отличаются незначительно. Существует несколько основных принципов, на которых базируется лечение патологии во всех возрастах:
- Раннее назначение противомикробной терапии. Ещё до того, как в лабораторию приходят результаты бактериологического посева, врач назначает комплексное лечение антибиотиками. Это обеспечивает меньший риск возникновения осложнений.
- Проведение мероприятий по дезинтоксикации и восстановлению потерянных объёмов влаги помогает вернуть кислотно-щелочное равновесие в организме. Количество введённой в организм жидкости должно превышать потери не менее чем в два раза: необходимо ежедневно проводить контроль этого процесса.
- Нестероидные противовоспалительные препараты, травмирующие нежную слизистую желудочно-кишечного тракта, необходимо давать под прикрытием ингибиторов протонной помпы: это снизит риск развития гастрита и язвенной болезни желудка или двенадцатиперстной кишки.
- Чтобы уменьшить риск возникновения дисбактериоза кишечника, рекомендуется принимать различные бифидобактерии и препараты, стимулирующие обменные процессы в организме. Такие лекарственные средства употребляют сразу после основного приёма пищи, что способствует их лучшему усвоению.
- У детей новорождённого и младенческого возраста терапию антибиотиками необходимо сочетать с фитотерапией. Комбинированное лечение должно состоять из рационального применения тех и других средств. Это обеспечит наименьшее поражение других органов и систем.
Лечение пиелонефрита у детей
Терапия пиелонефрита начинается сразу же после постановки диагноза у ребёнка. Его помещают в стационар или отправляют на домашнее лечение, где при соблюдении всех необходимых рекомендаций малыш пойдёт на поправку. Комплексная терапия воспалительных заболеваний почек включает в себя использование медикаментов, средств народной медицины, физиотерапевтических методик, соблюдение диеты и режима питания.
Правильно подобранный комплекс лечебно-профилактических мероприятий снижает риск рецидива болезни до минимально возможного.
Медикаментозная терапия пиелонефрита
Медикаментозная терапия для лечения воспалительных заболеваний почек назначается только врачом-нефрологом в стационаре. Самостоятельно принимать таблетки строго запрещено: это может вызвать ряд серьёзных нарушений в работе различных органов и систем. Многие препараты обладают токсическим воздействием на почки и печень, что делает их неподходящими для назначения детям.
Для терапии пиелонефрита у детей применяют:
- Антибактериальные препараты: Амоксициллин, Амоксиклав, Цефтазидим, Цефуроксин, Цефотаксим, Кетоцеф, Аугментин. Длительность противомикробной терапии составляет не менее двух недель. С помощью таких препаратов можно уничтожить возбудителя инфекции, что благотворно скажется на состоянии чашечно-лоханочной системы почек.
- Противовирусные препараты: Орвирем, Цитовир, Осельтамивир, Занамивир, Кагоцел, Арбидол, Инозин Пранобекс. Антивирусная терапия назначается на срок не более недели. Лекарства предотвращают размножение вирусов в ткани почек, что способствует быстрому устранению клинических симптомов.
- Противовоспалительные лекарственные средства: Нимесулид, Найз, Пероксикам, Набументон, Этодолак, Сулиндак, Метамизол, Ацеклофинак, Диклофенак, Ибупрофен. Благодаря такой специфической терапии появляется возможность снять болевой синдром, избавиться от спазмов и неприятных ощущений в области спины. Курс приёма не более одной недели.
- Дезинтоксикационная терапия: Регидрон, Реополиглюкин, Полисорб, Энтеросгель. Лекарственные препараты этой группы адсорбируют и выводят из организма шлаки и токсины, которые накапливаются во время болезни. Принимать подобные растворы стоит до двух недель.
- Иммуностимуляторы: Тималин, Тимоген, Тактивин, Иммунал, Реаферон. Активация иммунной системы способствует более лёгкому течению болезни без лишних осложнений. Лечение длится курсом до трёх недель.
- Ингибиторы протонной помпы помогают сберечь слизистую оболочку желудка и кишечника от токсического и раздражающего действия нестероидных противовоспалительных препаратов. Чаще всего в детской практике применяют Омепразол, Пантопразол, Рабепразол, Омез. Длится подобное лечение ровно столько, сколько ребёнку будет положено принимать противовоспалительные средства.
- Пробиотики: Линекс, Бифидумбактерин Форте, Энтерол, Бифиформ, Бифинорм. Эти препараты помогут восстановить баланс нормальной микрофлоры, который был нарушен при применении антибиотиков. Длительность курса составит два и более месяца.
Фотогалерея: медикаменты для лечения пиелонефрита в детском возрасте
Рекомендации по диете и питанию при воспалении почек
Правильное питание — основа сохранения здоровья мочеполовой системы детей и подростков. Вредная пища стимулирует отложение солей в органах и тканях и образование камней в чашечно-лоханочной системе. Именно поэтому категорически запрещено употреблять следующие продукты:
- пакетированные соки с большим количеством сахара;
- газированные сладкие напитки;
- чипсы, сухарики массового производства;
- промышленную выпечку с жирным кремом;
- острые соусы и перец;
- домашние соленья;
- жирные сорта рыбы, птицы, мяса;
- консервы и паштеты;
- копчёные колбасы;
- яичный желток;
- магазинную выпечку с мясом;
- красную икру.
Лечебное питание при заболеваниях почек воспалительного характера называется диетой номер семь. Учитывается наличие у ребёнка отёчного синдрома, тяжёлых вторичных инфекционных заболеваний или хронических болезней других органов и систем. Рекомендуемое количество приёмов пищи — от четырёх до шести. Количество соли не должно превышать более пяти граммов в сутки.
Допустимо использовать для питания:
- овощные рагу, приготовленные с небольшим количеством оливкового масла;
- свежие овощи и фрукты;
- зелёный и чёрный чаи;
- минеральную воду;
- злаковый хлеб или хлебцы;
- кисломолочные продукты;
- отварную рыбу;
- морепродукты;
- постные супы;
- тушёное и варёное мясо.
Фотогалерея: рекомендуемые продукты
Показания к хирургическому лечению и ход операции
Оперативное вмешательство в детском и подростковом возрасте — всегда огромный риск. Организм ребёнка сложен и тонок, что делает его универсальной мишенью для развития инфекций. Неокрепший иммунитет легко поддаётся воздействию вредных факторов окружающей среды, из-за чего мочеполовая система во время пиелонефрита особенно чувствительна к действию других патогенных микроорганизмов. Это объясняет высокую частоту развития вторичных гнойных осложнений.
Показаниями к оперативному вмешательству обычно служат:
- нарушение оттока мочи из чашечно-лоханочной системы;
- большой коралловидный камень;
- флегмонозное поражение клетчатки малого таза;
- абсцессы и карбункулы почки;
- длительное течение гнойного пиелонефрита, которое не отвечает на терапию;
- гнойное расплавление почечных сосудов и нервов;
- сморщивание почки.
Операция на почках в детском и подростковом возрасте проводится только при наличии серьёзных показаний
Ход оперативного вмешательства:
- Рассечение кожи и подкожной клетчатки.
- Тупое разъединение мышечной ткани.
- Выделение почки из почечного ложа.
- Рассечение почечной капсулы и выделение почки.
- Удаление гнойных участков и некротизированных элементов.
- Установка специальных дренажей.
- Ушивание раны.
Восстановительный период после подобного оперативного вмешательства длится до года. В это время рекомендуется ограничить спортивные и учебные нагрузки, соблюдать диету и определённый режим.
Физиотерапевтические методики
Физические факторы для лечения болезней почек используются с середины двадцатого века. В настоящее время доказана их эффективность и безопасность: они применяются даже для лечения детей первых дней жизни и ослабленных младенцев. С помощью подобной терапии можно не только предотвратить возникновение инфекции, но и стимулировать защитные резервы организма на её уничтожение.
Чаще всего для комплексной терапии пиелонефрита применяются:
- Ультразвуковой фонофорез — современная методика, которая позволяет внедрять лекарственный препарат в человеческое тело, используя для этого ультразвук. Лекарство попадает в ткани благодаря механическим колебаниям, что обуславливает более быструю и точную доставку. Регенерационные процессы ускоряются.
- Криотерапия. Это методика, основанная на воздействии на организм человека низких температур. Применяется для стимуляции нейроэндокринной и иммунной систем, которые регулируют деятельность всего организма. Точечное воздействие холода позволяет инактивировать воспалительный процесс в почечной ткани.
- Электрофорез — введение препарата в организм, основанное на использовании постоянного тока. Препарат распределяется по кровотоку гораздо быстрее, что обуславливает его максимальное всасывание и доставку в канальцевую систему.
- Магнитотерапия — воздействие на организм пациента с помощью магнитных полей различной частоты. Применяется эта методика для предотвращения рецидива болезни в межприступный период. Магнитные поля обладают способностью возбуждать и тормозить некоторые участки нервной системы, регулирующие деятельность мочеполовой системы.
Народные средства
В случаях неосложнённого течения многие врачи рекомендуют начинать терапию с народных средств. Лечение можно проводить в домашних условиях под наблюдением специалиста-нефролога. Народные методики простые и в то же время действенные, они не оказывают негативного влияния на растущий организм и доступны. Перед началом использования убедитесь, что у ребёнка нет аллергии на компоненты лекарственных растений.
Использование рецептов народной медицины не освобождает ребёнка от приёма антибактериальных препаратов: только они могут повлиять на возбудителя инфекции.
Рецепты, применяемые для терапии пиелонефрита у детей:
- Три столовые ложки травы медвежье ушко залить двумя стаканами крутого кипятка. Дать настояться в течение двадцати минут, остудить и процедить. Поить ребёнка два раза в день после еды в течение месяца. Это лекарственное растение обладает уникальными противовоспалительными свойствами, которые смягчают течение пиелонефрита.
- В литр кипящего молока добавить четыре столовые ложки молотого овса. Варить на медленном огне в течение часа, постоянно помешивая. Добавить щепотку корицы, остудить и подавать ребёнку вместо полдника и во время второго завтрака в течение двух недель. Отвар овса мягко снимает болевой синдром и спазм.
- Толокнянку и лён в количестве двадцати граммов заливают литром горячей воды и оставляют настаиваться не менее одного часа. Когда полученная смесь остынет, её разливают по небольшим бутылкам и дают ребёнку на ночь. Это поможет очистить почки от бактериальных токсинов. Курс приёма — от трёх до шести месяцев.
- Два пакетика аптечной ромашки заварить стаканом воды. Полученный настой должен быть достаточно крепким, поэтому нужно выдержать его не менее трёх часов. Рекомендуется поить ребёнка ромашкой утром: она обладает противовоспалительными свойствами и лёгким мочегонным эффектом. Длительность лечения составит от двух до семи недель.
Фотогалерея: компоненты народных рецептов от воспаления почек
Мнение доктора Комаровского о терапии воспалительных процессов в почках
Доктор Комаровский — известный специалист в области педиатрии, к чьему мнению прислушиваются многие родители. Большая часть его исследований и научных трудов посвящена воспалительным заболеваниям почечной ткани, методикам терапии и профилактики недуга. Соблюдая рекомендации доктора Комаровского, вы сможете защитить своего малыша от рецидива заболевания и стабилизировать его состояние.
Советы доктора Комаровского помогут родителям, которые столкнулись с воспалением почек у ребёнка
Рекомендации, которые способствуют укреплению здоровья ребёнка с пиелонефритом:
- Правильное питание. Здоровая пища — основа нормального функционирования организма. С молоком матери младенец получает все необходимые питательные вещества, витамины и минералы, а также антитела, которые формируют его иммунитет. В более старшем возрасте необходимо поддерживать это соотношение белков, жиров и углеводов, добавляя в рацион больше свежих овощей, фруктов, различных круп и нежирного мяса или рыбы. Сладкие, жирные и жареные блюда негативно повлияют на работу почек.
Свежие овощи содержат большое количество витаминов
- Рациональный приём воды. Почки ежедневно проводят через свои фильтры довольно большой объём жидкости. Если же питьевой режим нарушен, это может привести к формированию камней и солевых отложений, которые послужат благоприятной средой для размножения бактерий. Рекомендуется давать малышу не менее литра чистой воды в сутки. Чем старше становится ребёнок, тем больше воды ему требуется. Помните, что заменять воду газированными напитками, молоком и пакетированными соками строго запрещено: это может привести к формированию других хронических заболеваний пищеварительной системы.
Малыш должен выпивать не менее пяти стаканов воды в день
- Соблюдение режимов сна и отдыха. Здоровый ребёнок для поддержания повседневной активности и нагрузок должен спать не менее восьми или десяти часов в сутки. В более старшем подростковом возрасте этот период может варьировать в зависимости от индивидуальных предпочтений. Во время учебного процесса рекомендуется делать перерывы для разгрузки организма: не стоит сидеть на одном месте более часа, необходимо сделать небольшую гимнастику или вовремя перекусить.
В учебном процессе обязательно должны быть перерывы
- Равномерная физическая активность. Занятия спортивными нагрузками, гимнастикой и активными играми на свежем воздухе укрепляют здоровье ребёнка. Он становится более выносливым, устойчивым к действию вредных факторов окружающей среды и стрессов. Выплеск лишней энергии помогает освободиться от накопившейся за день усталости, что благотворно сказывается на общем состоянии организма.
Игры на свежем воздухе во время прогулки укрепляют иммунитет
- Соблюдение правил личной гигиены. С детства ребёнка нужно учить соблюдению элементарных гигиенических нормативов: мытьё рук после еды, правила пользования туалетной бумагой и влажными салфетками. Каждый вечер малыш должен принимать гигиеническую ванну или подмываться. Особенно важным этот пункт является у девочек: из-за особенностей строения мочеиспускательного канала и близости аногенитальной зоны риск развития восходящего пути инфицирования пиелонефрита гораздо выше, чем у мальчиков.
Малышей необходимо регулярно купать
- Проветривание комнаты перед сном. За день в любом помещении скапливается большое количество микроорганизмов. Если их не удалять путём регулярной вентиляции, это может привести к формированию различных инфекций. Ребёнку гораздо комфортнее будет засыпать и просыпаться в более прохладном помещении с чистым воздухом.
Проветривать комнату надо как в летнее, так и в зимнее время
- Закаливание. Процедуры адаптации малыша к окружающей среде необходимо начинать с первых дней жизни: прогулки на свежем воздухе, прохладный воздух в комнате и грамотно подобранное постельное бельё сделают своё дело. После того как ребёнок научится ходить и самостоятельно ухаживать за собой, можно перейти к более сложным процедурам закаливания: обливание холодной водой, контрастный душ и горячая баня. Такие мероприятия стимулируют активность иммунитета, заставляя его трудиться на благо малыша и убивать возбудителей различных инфекций.
Обливание прохладной водой — лучший метод закаливания
- Ношение правильной одежды. Не спешите закутывать ребёнка в тёплые кофты или шерстяные платки, только лишь столбик термометра опустится ниже плюс десяти. При перегревании малыш быстрее утомляется, легче теряет тепло при переходе из одного помещения в другое, его иммунная система не работает на полную мощность. То же самое можно сказать о слишком лёгкой одежде: она может вызвать переохлаждение, простуду или даже пневмонию. Оберегайте ребёнка от сквозняков и дождей в осенне-весенний сезон, не забывая правильно подбирать вещи. Если вы затрудняетесь в выборе костюма, прочтите рекомендации на этот счёт.
Правильно подобранная одежда обеспечит нормальный температурный режим
Видео: доктор Комаровский об инфекциях мочевыводящих путей
Прогнозы лечения пиелонефрита
Острый пиелонефрит у детей дошкольного и школьного возраста заканчивается полным клиническим и лабораторным выздоровлением в восьмидесяти пяти процентах случаев. Летальность острого пиелонефрита составляет менее двух процентов от всего детского населения, что связано с хроническими аутоиммунными, иммунодефицитными и гипотрофическими состояниями.
Посещение доктора поможет предотвратить возникновение рецидива заболевания
У сорока процентов детей и подростков острая патология может постепенно переходить в хроническую: воспалительный процесс в чашечно-лоханочной системе медленно прогрессирует, формируется склероз, сужение основных мочевыносящих протоков и развивается недостаточность почек различной стадии. Именно поэтому малыши, имеющие ранний диагноз двустороннего или одностороннего пиелонефрита, должны посещать нефролога в течение трёх или четырёх лет после первого приступа болезни. Параллельно таких детей необходимо показывать стоматологу и отоларингологу один раз в шесть месяцев.
Возможные осложнения и неприятные последствия
При неправильно подобранной антибактериальной, симптоматической и патогенетической терапии, а также при нарушении правил личной гигиены у маленького пациента могут возникнуть осложнения. Часть из них довольно легко поддаётся консервативному лечению, в то время как для терапии других придётся долгое время провести в стационаре или даже лечь на операцию. Чтобы избежать формирования подобных симптомов, обращайтесь к врачу при первых признаках заболевания.
К ведущим осложнениям пиелонефрита у детей и подростков обычно относят:
- острую недостаточность почек;
- нарушение кровоснабжения почечной ткани (ишемия);
- хроническую болезнь почек;
- формирование крупных и мелких гнойничков, которые сливаются в карбункулы;
- абсцессы и флегмоны забрюшинного пространства;
- нарушение оттока мочи из почечной лоханки;
- уремическую кому и интоксикацию собственными продуктами распада органических и неорганических веществ;
- инфекционно-токсический шок;
- кистообразование и поликистозы почек;
- нефрогенную артериальную гипертензию симптоматического характера;
- сморщивание одной почки;
- бессимптомную бактериурию;
- хронизацию процесса с переходом его с одной почки на другую;
- повышенное камнеобразование в чашечно-лоханочной системе;
- длительный спазм сосудисто-нервного пучка;
- распространение воспалительных процессов на нижележащие органы и ткани (цистит, уретрит, простатит).
Отзывы родителей
Воспалительные заболевания почек, как и любые другие патологии воспалительного характера, имеют свои особенности течения у детей и подростков. При регулярном соблюдении всех мер профилактики, правильном питании и образе жизни появляется возможность контролировать возникновение болезни. Помните, что ребёнку любого возраста необходимо посещать врача не реже двух раз в год, сдавать анализы мочи и крови, а также консультироваться с профильными специалистами. Эти мероприятия способствуют ранней диагностике и своевременному лечению пиелонефрита на ранней стадии.
Оцените статью:
(0 голосов, среднее: 0 из 5)
Пиелонефрит — это инфекционное заболевание почек, у детей встречается достаточно часто. Неприятные симптомы, такие, как изменение характера мочеиспусканий, цвета мочи, боли в области живота, повышение температуры, вялость и слабость мешают ребенку нормально развиваться, посещать детские учреждения, — заболевание требует медицинской помощи.
Среди других нефрологических (с поражением почек) заболеваний у детей пиелонефрит встречается чаще всего, однако нередки и случаи гипердиагностики, когда за пиелонефрит принимают другую инфекцию мочевой системы (цистит, уретрит). Для того, чтобы помочь читателю сориентироваться в разнообразии симптомов, расскажем в данной статье об этом недуге, о его признаках и методах лечения.
Общие сведения
Пиелонефритом (тубулоинтерстициальным инфекционным нефритом) называют воспалительное поражение инфекционной природы чашечно-лоханочной системы почек, а также их канальцев и интерстициальной ткани.
Почечные канальцы – это своеобразные «трубочки», через которые фильтруется моча, в чашечках и лоханках моча накапливается, поступая оттуда в мочевой пузырь, а интерстиций представляет собой так называемую межуточную ткань почки, заполняющую пространство между основными почечными структурами, это как бы «каркас» органа.
Пиелонефриту подвержены дети всех возрастов. На первом году жизни девочки и мальчики им болеют с одинаковой частотой, а после года пиелонефрит встречается чаще у девочек, что связано с особенностями анатомии мочевыводящих путей.
Причины пиелонефрита
Кишечная палочка — основной возбудитель пиелонефрита у детей.
Инфекционное воспаление в почках вызывают микроорганизмы: бактерии, вирусы, простейшие или грибы. Основной возбудитель пиелонефрита у детей – кишечная палочка, далее идут протей и золотистый стафилококк, вирусы (аденовирус, вирусы гриппа, Коксаки). При хроническом пиелонефрите нередко обнаруживаются микробные ассоциации (несколько возбудителей одновременно).
В почки микроорганизмы могут попадать несколькими путями:
- Гематогенный путь: по крови из очагов инфекции в других органах (легких, костях и т.д.). Этот путь распространения возбудителя имеет наибольшее значение у новорожденных и грудничков: у них пиелонефрит может развиваться после перенесенной пневмонии, отита и других инфекций, в том числе в органах, расположенных анатомически далеко от почек. У детей старшего возраста гематогенное распространение возбудителя возможно при тяжелых инфекциях (бактериальный эндокардит, сепсис).
- Лимфогенный путь связан с попаданием возбудителя в почки через общую систему лимфообращения между органами мочевыделительной системы и кишечником. В норме лимфа оттекает от почек к кишечнику, и инфицирования не наблюдается. Но при нарушении свойств слизистой кишечника, застое лимфы (например, в случае хронических запоров, при диарее, кишечных инфекциях, дисбактериозе) возможно инфицирование почек кишечной микрофлорой.
- Восходящий путь – от половых органов, ануса, уретры или мочевого пузыря микроорганизмы «поднимаются» к почкам. Это наиболее распространенный путь инфицирования у детей старше года, особенно у девочек.
Факторы, предрасполагающие к развитию пиелонефрита
В норме мочевыделительные пути сообщаются с внешней средой и не являются стерильными, то есть всегда есть возможность попадания в них микроорганизмов. При нормальном функционировании органов мочевыделительной системы и хорошем состоянии местного и общего иммунитета инфекция не развивается. Возникновению пиелонефрита способствуют две группы предрасполагающих факторов: со стороны микроорганизма и со стороны макроорганизма, то есть самого ребенка. Со стороны микроорганизма таким фактором является высокая вирулентность (высокая заразность, агрессивность и устойчивость к действию защитных механизмов организма ребенка). А со стороны ребенка развитию пиелонефрита способствуют:
- Нарушения нормального оттока мочи при аномалиях строения почек и мочевыводящих путей, при камнях в мочевой системе и даже при кристаллурии на фоне дизметаболической нефропатии (мелкими солевыми кристалликами забиваются канальцы почек).
- Застой мочи при функциональных расстройствах (нейрогенные дисфункции мочевого пузыря).
- Пузырно-мочеточниковый рефлюкс (обратный заброс мочи из мочевого пузыря в почки) любого происхождения.
- Благоприятные условия для восходящего инфицирования (недостаточная личная гигиена, неправильное подмывание девочек, воспалительные процессы в области наружных половых органов, промежности и ануса, непролеченный вовремя цистит или уретрит).
- Любые острые и хронические заболевания, снижающие иммунитет ребенка.
- Сахарный диабет.
- Хронические очаги инфекции (тонзиллит, синуситы и др.).
- Переохлаждение.
- Глистные инвазии.
- У детей до года развитию пиелонефрита предрасполагают переход на искусственное вскармливание, введение прикормов, прорезывание зубов и другие факторы, увеличивающие нагрузку на иммунную систему.
Классификация пиелонефрита
Российские нефрологи выделяют следующие виды пиелонефрита:
- Первичный (при отсутствии явных предрасполагающих факторов со стороны органов мочевыделения) и вторичный (возникающий на фоне аномалий строения, при функциональных нарушениях мочеиспускания – обструктивный пиелонефрит; при дизметаболических расстройствах – необструктивный пиелонефрит).
- Острый (через 1-2 месяца наступает полное выздоровление и нормализация лабораторных показателей) и хронический (болезнь продолжается более полугода, или за этот период возникает два и более рецидива). В свою очередь, хронический пиелонефрит может быть рецидивирующим (с явными обострениями) и латентным (когда симптомов нет, но периодически в анализах обнаруживаются изменения). Латентное течение хронического пиелонефрита – редкое явление, и чаще всего такой диагноз является следствием гипердиагностики, когда за пиелонефрит принимают инфекцию нижних мочевых путей или рефлюкс-нефропатии, при которых действительно отсутствуют или слабо выражены «внешние» симптомы и жалобы.
Симптомы острого пиелонефрита
Дети 3-4 лет жалуются на боли не в пояснице, а по всему животу или вокруг пупка.
Симптомы пиелонефрита достаточно сильно отличаются у разных детей в зависимости от остроты воспаления, тяжести процесса, возраста ребенка, сопутствующей патологии и т.д.
Можно выделить следующие основные симптомы пиелонефрита:
- Повышение температуры – один из основных признаков, нередко являющийся единственным («беспричинные» подъемы температуры). Лихорадка обычно выраженная, температура повышается до 38°C и выше.
- Другие симптомы интоксикации: вялость, сонливость, тошнота и рвота, снижение или отсутствие аппетита; бледный или серый оттенок кожи, периорбитальные тени («синева» под глазами). Как правило, чем тяжелее пиелонефрит и чем младше ребенок, тем более выраженными будут признаки интоксикации.
- Боли в животе или в поясничной области. Дети в возрасте до 3-4 лет плохо локализуют боли в животе и могут жаловаться на разлитые (по всему животу) боли или боль вокруг пупка. Старшие дети чаще жалуются на боли в пояснице (чаще односторонние), в боку, внизу живота. Боли неострые, тянущие, усиливаются при перемене положения тела и стихают при согревании.
- Нарушения мочеиспускания – необязательный признак. Возможно недержание мочи, учащенное или редкое мочеиспускание, иногда оно бывает болезненным (на фоне предшествующего или сопутствующего цистита).
- Легкая отечность лица или век по утрам. При пиелонефрите выраженных отеков не бывает.
- Изменения внешнего вида мочи: она становится мутной, может иметь неприятный запах.
Особенности пиелонефрита у новорожденных и грудничков
У младенцев пиелонефрит проявляется симптомами выраженной интоксикации:
- высокой температурой (39-40°С) вплоть до фебрильных судорог;
- срыгиванием и рвотой;
- отказом от груди (смеси) или вялым сосанием;
- бледностью кожи с периоральным цианозом (синева вокруг рта, синюшность губ и кожи над верхней губой);
- снижение массы тела или отсутствие прибавки в весе;
- обезвоживание, проявляющееся сухостью и дряблостью кожи.
Малыши не могут предъявить жалоб на боли в животе, и их аналогом выступает ни с чем не связанное беспокойство ребенка или плач. Примерно у половины детей грудного возраста отмечается также беспокойство при мочеиспускании или покраснение лица и «кряхтение» перед актом мочеиспускания. Нередко у младенцев на фоне пиелонефрита возникают расстройства стула (диарея), что в сочетании с высокой температурой, рвотой и признаками обезвоживания затрудняет диагностику пиелонефрита и ошибочно трактуется, как кишечная инфекция.
Симптомы хронического пиелонефрита
Хронический рецидивирующий пиелонефрит протекает с чередованием периодов полной ремиссии, когда никаких симптомов и изменений анализов мочи у ребенка нет, и периодов обострений, во время которых возникают те же симптомы, что и при остром пиелонефрите (боли в животе и спине, температура, интоксикация, изменения в анализах мочи). У детей, длительное время страдающих от хронического пиелонефрита, появляются признаки инфекционной астении: раздражительность, утомляемость, снижается успеваемость в школе. Если пиелонефрит начался в раннем возрасте, он может приводить к задержке физического, а в ряде случаев и психомоторного развития.
Диагностика пиелонефрита
Для подтверждения диагноза пиелонефрита используют дополнительные лабораторные и инструментальные методы исследования:
- Общий анализ мочи – обязательное исследование для всех температурящих детей, особенно если повышение температуры у них невозможно объяснить ОРВИ или другими причинами, не связанными с почками. Для пиелонефрита характерно увеличение лейкоцитов в моче: лейкоцитурия вплоть до пиурии (гной в моче), когда лейкоциты покрывают сплошь поле зрения; бактериурия (появление в моче бактерий), возможно небольшое количество цилиндров (гиалиновых), легкая протеинурия (белок в моче не более 1 г/л), единичные эритроциты. Также о трактовке анализа мочи у детей вы можете прочитать в этой статье.
- Накопительные пробы (по Нечипоренко, Аддис-Каковскому, Амбурже): в них выявляется лейкоцитурия.
- Посев мочи на стерильность и чувствительность к антибиотикам позволяет определить возбудителя инфекции и подобрать эффективные антибактериальные препараты для лечения и профилактики рецидива заболевания.
- В общем анализе крови обнаруживаются общие признаки инфекционного процесса: ускорение СОЭ, лейкоцитоз (повышение количества лейкоцитов по сравнению с возрастной нормой), сдвиг лейкоцитарной формулы влево (появление в крови незрелых лейкоцитов – палочек), анемия (снижение гемоглобина и количества эритроцитов).
- Обязательно проводится биохимический анализ крови с определением общего белка и белковых фракций, мочевины, креатинина, фибриногена, СРБ. При остром пиелонефрите в первую неделю от начала заболевания в биохимическом анализе отмечается повышение уровня C-реактивного белка. При хроническом пиелонефрите на фоне развития почечной недостаточности повышается уровень мочевины и креатинина, снижается уровень общего белка.
- Биохимический анализ мочи.
- Функция почек оценивается при помощи пробы Зимницкого, по уровню креатинина и мочевины в биохимическом анализе крови и некоторым другим анализам. При остром пиелонефрите функция почек обычно не нарушена, а при хроническом часто обнаруживаются некоторые отклонения в пробе Зимницкого (изостенурия – монотонный удельный вес, никтурия – преобладание ночного диуреза над дневным).
- Измерение артериального давления – обязательная ежедневная процедура для детей любого возраста, находящихся в стационаре по поводу острого или хронического пиелонефрита. При остром пиелонефрите давление находится в пределах возрастной нормы. Когда давление начинает повышаться у ребенка с хроническим пиелонефритом, это может свидетельствовать о присоединении почечной недостаточности.
- Кроме того, всем детям проводится УЗИ органов мочевой системы, а после стихания острых явлений – рентгеноконтрастные исследования (микционная цистоуретерография, экскреторная урография). Эти исследования позволяют выявить пузырно-мочеточниковый рефлюкс и анатомические аномалии, способствовавшие возникновению пиелонефрита.
- В специализированных нефрологических и урологических детских отделениях проводятся и другие исследования: разнообразные тесты, допплерография почечного кровотока, сцинтиграфия (радионуклидное исследование), урофлоуметрия, КТ, МРТ и др.
Осложнения пиелонефрита
Пиелонефрит – серьезное заболевание, требующее своевременного адекватного лечения. Отсрочки в лечении, недостаточный объем проводимых лечебных мероприятий могут привести к развитию осложнений. Осложнения острого пиелонефрита связаны чаще всего с распространением инфекции и возникновением гнойных процессов (абсцессы, паранефрит, уросепсис, бактериемический шок и др.), а осложнения хронического пиелонефрита обусловлены обычно нарушением функции почек (нефрогенная артериальная гипертония, хроническая почечная недостаточность).
Лечение пиелонефрита
При остром пиелонефрите ребенку показано обильное питье.
Лечение острого пиелонефрита у детей должно проводиться только в условиях стационара, причем крайне желательна госпитализация ребенка в ускоспециализированное отделение: нефрологическое или урологическое. Только в стационаре есть возможность постоянно оценивать динамику анализов мочи и крови, проводить другие необходимые исследования, подбирать наиболее эффективные лекарственные препараты.
Лечебные мероприятия при остром пиелонефрите у детей:
- Режим – температурящим детям и детям, предъявляющим жалобы на боли в животе или поясничной области, в первую неделю болезни назначается постельный режим. При отсутствии лихорадки и сильных болей режим палатный (разрешаются передвижения ребенка в пределах своей палаты), затем – общий (включая ежедневные спокойные прогулки на свежем воздухе по 30-40-60 минут на территории больницы).
- Диета, основной целью которой является уменьшение нагрузки на почки и корректировка обменных нарушений. Рекомендуется стол №5 по Певзнеру без ограничения соли и с расширенным питьевым режимом (жидкости ребенок должен получать на 50% больше возрастной нормы). Однако, если при остром пиелонефрите отмечается нарушение функции почек или обструктивные явления, соль и жидкость ограничивают. Диета белково-растительная, с исключением любых раздражающих продуктов (пряностей, острых блюд, копченостей, жирных блюд, наваристых бульонов). При дизметаболических нарушениях рекомендуется соответствующая диета.
- Антибактериальная терапия – основа медикаментозного лечения острого пиелонефрита. Проводится в два этапа. До получения результатов исследования мочи на стерильность и чувствительность к антибиотикам препарат подбирают «наугад», отдавая предпочтение тем, которые активны в отношении наиболее частых возбудителей инфекции мочевой системы и при этом не токсичны для почек (защищенные пенициллины, цефалоспорины 2 и 3 поколения и др.). После получения результатов анализа выбирается препарат, наиболее эффективный в отношении выявленного возбудителя. Длительность антибактериальной терапии – около 4 недель, со сменой антибиотика через каждые 7-10 дней.
- Уроантисептики – это препараты, способные обеззараживать мочевые пути, убивать бактерий или останавливать их рост, но антибиотиками не являющиеся: невиграмон, палин, нитроксолин и др. Их назначают еще на 7-14 дней приема.
- Другие медикаментозные препараты: жапропонижающие, спазмолитики (при болях), препараты с антиоксидантной активностью (унитиол, бета-каротин – провитамин A, токоферола ацетат – витамин E), нестероидные противовоспалительные препараты (ортофен, вольтарен).
Лечение в условиях стационара продолжается около 4 недель, иногда дольше. После выписки ребенок направляется для наблюдения к участковому педиатру, если в поликлинике есть нефролог – то и к нему тоже. Наблюдение и лечение ребенка осуществляется в соответствии с рекомендациями, данными в стационаре, при необходимости их может подкорректировать нефролог. После выписки не реже 1 раза в месяц проводятся общий анализ мочи (и дополнительно на фоне любого ОРВИ), каждые полгода выполняется УЗИ почек. По завершении приема уросептиков на 1-2 месяца назначаются фитопрепараты (почечный чай, лист брусники, канефрон и др.). С учета ребенок, перенесший острый пиелонефрит, может быть снят только через 5 лет при условии отсутствия симптомов и изменений анализов мочи без проведения медикаментозных противорецидивных мероприятий (то есть ребенку за эти 5 лет не давали уросептиков или антибиотиков, и рецидива пиелонефрита у него не возникало).
Лечение детей с хроническим пиелонефритом
Лечение обострений хронического пиелонефрита проводится также в условиях стационара и по тем же принципам, что и лечение острого пиелонефрита. Детям с хроническим пиелонефритом в период ремиссии также может быть рекомендована плановая госпитализация в специализированный стационар для подробного обследования, выяснения причин заболевания и подбора противорецидивной терапии.
При хроническом пиелонефрите выявить причину его развития чрезвычайно важно, поскольку только после устранения причины можно будет устранить и само заболевание. В зависимости от того, что именно послужило причиной инфицирования почек, назначаются и лечебные мероприятия: оперативное лечение (при пузырно-мочеточниковом рефлюксе, аномалиях, сопровождающихся обструкцией), диетотерапия (при дизметаболической нефропатии), медикаментозные и психотерапевтические мероприятия (при нейрогенной дисфункции мочевого пузыря) и т.д.
Кроме того, при хроническом пиелонефрите в период ремиссии обязательно проводятся противорецидивные мероприятия: курсовое лечение антибиотиками в малых дозах, назначение уросептиков курсами на 2-4 недели с перерывами от 1 до 3 месяцев, фитотерапия по 2 недели каждого месяца. Дети с хроническим пиелонефритом наблюдаются нефрологом и педиатром с проведением плановых обследований вплоть до перевода во взрослую поликлинику.
К какому врачу обратиться
При остром пиелонефрите обычно начинает обследование и лечение педиатр, а затем назначается консультация нефролога. Детей с хроническим пиелонефритом наблюдает нефролог, дополнительно может быть назначена консультация инфекциониста (в неясных диагностических случаях, подозрении на туберкулез и так далее). Учитывая предрасполагающие факторы и пути попадания инфекции в почки, полезно будет проконсультироваться с профильным специалистом — кардиологом, гастроэнтерологом, пульмонологом, неврологом, урологом, эндокринологом, ЛОР-врачом, иммунологом. Лечение очагов инфекции в организме поможет избавиться и от хронического пиелонефрита.
Хронический пиелонефрит: симптомы и лечение
Оценка статьи:
(среднее: 4,50)
Посмотрите популярные статьи
В последнее время очень участились случаи развития пиелонефрита почек у детей, причем заболевания встречается одинаково часто, как у школьников, так и у детей младшего возраста.
Пиелонефрит у ребенка – что это значит?
Пиелонефритом у детей называют воспалительно-инфекционное заболевание почек, во время которого поражаются чашечка, лоханка, канальцы и ткань почки. Патологический процесс может быть односторонним или двусторонним, возникать самостоятельно или на фоне других заболеваний.
Пиелонефрит у детей до года в большинстве случаев развивается, как осложнение после недолеченного ОРВИ, тонзиллита или фарингита. Чаще заболевание диагностируют у девочек, что обусловлено анатомическим строением мочеиспускательного канала – уретра широкая и короткая, что облегчает проникновение болезнетворных бактерий из окружающей среды.
Острый и хронический пиелонефрит у детей
В зависимости от течения заболевания, клинической картины, давности и степени выраженности симптомов различают:
- Острый пиелонефрит;
- Хронический пиелонефрит.
Острая форма заболевания характеризуется развитием бурной клинической картины и появлением дизурических явлений. Хронический пиелонефрит у ребенка развивается в результате не леченного или запущенного острого поражения почек, а также на фоне имеющихся давних инфекционных поражений мочевыводящих путей.
Основным признаком перехода заболевания в хроническую форму течения является долгое присутствие клинической картины пиелонефрита, а также возникновение нескольких рецидивов инфекции за последние полгода.
В зависимости от причин возникновения различают:
- Первичный пиелонефрит – патологический процесс развивается непосредственно в тканях почки изначально;
- Вторичный пиелонефрит – заболевание развивается в результате наличия в организме очагов инфекции.
Инфекционный возбудитель попадает в ткани почки несколькими путями:
- С током крови;
- С током лимфы;
- Восходящим путем – из окружающей среды.
Основными причинами возникновения пиелонефрита у детей являются:
- Несоблюдение правил личной интимной гигиены, например, неправильное подмывание девочек, в результате чего кишечная палочка из прямой кишки попадает в уретру и вызывает развитие воспалительного процесса;
- Наличие в организме очагов хронической инфекции, из которых инфекционные возбудители с током крови или лимфы могут свободно перемещаться в организме и провоцировать развитие воспалительных процессов – кариозные зубы, хронический тонзиллит;
- Воспалительные заболевания мочеполовой системы, в результате которых инфекционный возбудитель может распространяться на почки – уретрит, цистит, вульвит, вульвовагинит, баланопостит;
- Кишечные инфекции;
- Гнойный омфалит – воспаление пупочной ранки у новорожденных;
- Переохлаждение организма, в частности поясничной зоны;
- Травмы и удары области поясницы, в результате которых может развиваться воспалительный процесс.
Предрасполагающими факторами к развитию детского пиелонефрита являются недавно перенесенные вирусно-инфекционные заболевания – ангина, корь, паротит, ветрянка, ОРВИ, скарлатина, а также глистная инвазия.
Симптомы пиелонефрита у детей
Первые симптомы пиелонефрита появляются внезапно, клиническая картина характеризуется появлением ряда признаков:
- Повышение температуры тела до 38,5-39 градусов;
- Озноб и повышенная потливость;
- Боли при мочеиспускании, уменьшение количества отделяемой мочи (моча при пиелонефрите у ребенка мутная на вид, что обусловлено большим содержанием в ней лейкоцитов);
- Нарастающая слабость, вялость, плаксивость, симптомы интоксикации организма;
- У грудничков возможны постоянные срыгивания, у детей постарше открывается рвота;
- Понос;
- Боли в животе, поясничной области, которые усиливаются при физических нагрузках или легком постукивании по пояснице (положительный симптом Пастернацкого).
При хроническом пиелонефрите клиническая картина заболевания выражена не так ярко: у ребенка наблюдаются дизурические явления (боли и жжение при мочеиспускании, недержание мочи), отсутствует аппетит, кожные покровы бледные, ребенок вялый.
При отсутствии своевременной диагностики и адекватного лечения болезнь может осложняться нефросклерозом, артериальной гипертензией, растяжением и скоплением жидкости в почке, развитием хронической почечной недостаточности.
Диагностика заболевания
Как правило, при обнаружении у ребенка вышеуказанных клинических симптомов родители спешат обратиться за медицинской помощью к педиатру. Собрав анамнез жизни и болезни ребенка, врач проводит первичный осмотр, включающий в себя аускультацию, пальпацию живота, постукивание по поясничной области.
При подозрении на воспаление почек врач выдает ребенку направление на консультацию к нефрологу или урологу. Для подтверждения диагноза пациент должен пройти комплексное развернутое обследование, в которое входят:
- Анализы крови (общий клинический и биохимия);
- Анализы мочи (общий, по Нечипоренко, по Амбурже, определение рН мочи и бактериальный посев мочи);
- УЗИ почек;
- Иногда, для определения возбудителя, назначают ПЦР-диагностику и метод ИФА.
В некоторых случаях целесообразно проведение КТ, экскреторной урографии и ангиографии почек.
Детский пиелонефрит необходимо дифференцировать от воспалительных заболеваний малого таза у девочек, острого аппендицита, гломерулонефрита, поэтому иногда помимо консультации нефролога или уролога пациенту необходима консультация детского гинеколога и хирурга.
Лечение пиелонефрита у детей, препараты и антибиотики
Эффективное лечение пиелонефрита у детей основано на проведении медикаментозной терапии, соблюдении диеты и питьевого режима.
Во время острого периода заболевания ребенок должен находиться в постели. Если аппетит отсутствует, то родителям не стоит настаивать, исключение лишь составляет грудное молоко у детей, находящихся на естественном вскармливании.
Основой лечения заболевания являются антибактериальные препараты. Антибиотики при пиелонефрите у детей подбираются специалистом в индивидуальном порядке после проведения теста на чувствительность инфекционного возбудителя к препарату.
Предпочтение отдается лекарствам из цефалоспоринового ряда – Цефтриаксон, Цефуроксим, Цефодекс, Цефотаксим. Наряду с антибиотиками в зависимости от возраста ребенка назначаются уросептики – Фурадонин, Фуразолидон, Нитрофурил.
При высокой температуре, а также для купирования болевого синдрома в области поясницы пациенту назначают препараты на основе Парацетамола – Панадол суспензия, Эффералган, Цефекон суппозитории.
Кроме медикаментозного лечения очень важно соблюдать питьевой режим, увеличив суточную дозу жидкости до 1,5-2 л, а для грудничков старше 6 месяцев до 750 мл.
В период стихания острой клиники заболевания ребенку назначают фитотерапию, физиотерапевтические процедуры, ЛФК, массаж, лечение минеральными водами, санаторно-курортное лечение.
- Ребенок после перенесенного пиелонефрита должен состоять на диспансерном учете у уролога или нефролога в течение 1 года, после чего при отсутствии осложнений заболевания или его рецидивов пациента можно снять с учета.
Диета при пиелонефрите у детей
Во время острой фазы заболевания при отсутствии аппетита у больного не стоит настаивать на приеме пищи, однако питьевой режим нужно строго соблюдать. После нормализации температуры тела и купировании острой фазы пиелонефрита ребенку предлагается щадящая диета.
Из рациона на время исключаются:
- Мясо и рыба жирных сортов;
- Шоколад;
- Свежий хлеб;
- Сливочное масло;
- Крепкий чай и кофейный напиток;
Сдоба.
Предпочтение отдается молочно-растительным блюдам, в частности разваристым кашам, приготовленным на воде с добавлением молока, овощам и фруктам, овощным супам, творогу, кефиру, простокваше. Из мяса разрешена индейка и кролик в виде котлет, приготовленных на пару.
Профилактика пиелонефрита у ребенка
Профилактикой пиелонефрита у детей являются:
- Своевременное лечение ОРВИ и инфекционно-воспалительных заболеваний;
- Контроль состояния зубной эмали, лечение кариеса на начальном этапе его развития;
- Отсутствие переохлаждений;
- Соблюдение личной интимной гигиены, в частности правильное подмывание девочек — спереди назад;
- Регулярная смена одноразовых подгузников у детей до года;
- Укрепление иммунитета, вакцинация по возрасту.
Прогноз острого пиелонефрита у детей, при своевременном диагностировании и комплексном лечении — благоприятный, у 95% пациентов наступает полное выздоровление и только у 5% болезнь переходит в хроническую форму с периодами обострений и ремиссий.
(Visited 2 024 times, 1 visits today)
Оцените статью:
(0 голосов, среднее: 0 из 5)
Заболевания почек занимают довольно большую нишу среди всех болезней. Значительная роль данных органов в человеческом теле относит пиелонефрит к реестру заболеваний с тяжелым исходом, вплоть до смертельного. Чтобы этого избежать, надо знать то, какие следует принимать антибиотики при пиелонефрите.
Чаще всего заболевания почек развиваются в результате нарушения обмена веществ или аутоиммунной реакции. Отдельная группа заболеваний — воспалительные поражения почек. Они развиваются в результате атаки на них собственных иммунных клеток или непосредственно из-за воздействия микроорганизмов на структуры органа. Среди воспалительных заболеваний выделяется пиелонефрит.
Основными клиническими признаками развившегося пиелонефрита являются повышение температуры до 38-39° С, симптомы общей интоксикации (одышка, озноб, тахикардия), боли в пояснице (а также положительный симптом поколачивания). В моче обнаруживается значительный лейкоцитоз — более 18 (преимущественно за счет увеличения нейтрофилов как показателя бактериальной инфекции). Визуально определяется изменение ее цвета (в норме моча соломенно-желтого цвета, а при развитии пиелонефрита она может становиться красной и зеленой). При микроскопическом исследовании мочи определяются бактерии, выраженный нейтрофилез.
Так как причиной заболевания является бактерия, лечить пиелонефрит нужно при помощи антибиотикотерапии.
В первую очередь перед началом лечения обязателен комплекс мероприятий, направленный на подтверждение диагноза инфекционного пиелонефрита и на верификацию бактерии. Обычно для этого берут несколько посевов: на флору (для определения типа и класса возбудителя) и на чувствительность к антибиотикам (для определения наиболее эффективного средства).
Затем, до получения данных анализа посева на микрофлору, назначаются антибиотики от пиелонефрита широкого спектра действия. Надо знать название то, какие антибиотики назначают для лечения пиелонефрита:
После получения результата на посев количество антибиотиков уменьшается в зависимости от типа бактерии. До получения результата на чувствительность к лекарствам терапия ведется узким препаратом, оказывающим влияние на конкретную группу микроорганизмов. При положительной чувствительности к тому или иному средству все остальные препараты при пиелонефрите и цистите отменяются, а лечение ими проводится до полной элиминации микроорганизма из почки.
Это обуславливается фармакодинамикой препарата и зависит от того, сколько реакций претерпевает препарат до того, как попадет в место назначения. Поэтому именно внутривенное введение лекарств обуславливает скорейшее выздоровление.
Кроме условий, указанных выше, имеется еще одно, не менее важное: лекарство для лечения пиелонефрита должно обладать бактерицидным, а не бактериостатическим действием.Антибактериальные препараты полностью уничтожают бактерию с полным выведением ее и продуктов метаболизма с мочой; бактериостатические же направлены на прекращение всех обменных процессов в клетке микроорганизма. Однако такие антибиотики от пиелонефрита не элиминируют бактерию, в результате чего сохраняется высокий риск развития рецидива заболевания.
При неправильном введении антибиотика при пиелонефрите и цистите возможно развитие абсцессов в месте введения (характерно для внутримышечного лечения).
В редких случаях развивается аллергия на вводимый антибиотик при пиелонефрите, проявляющаяся зудом, повышением температуры. В тяжелых случаях возможно развитие анафилактической реакции, вплоть до шока или отека Квинке.
Воспаление почек инфекционного характера, называют пиелонефритом. Болезнь довольно распространена у детей месячного возраста (в основном поражает девочек), и имеет тесную взаимосвязь с простудными вирусными инфекциями. Частые простудные заболевания и другие факторы, влияют на возникновение воспалительного процесса в почках. Пиелонефрит у детей (которым не исполнился 1 год), в зависимости от вида и формы болезни, обычно неплохо поддается лечению. После проведения терапевтического курса, в течение 5-ти лет нужно состоять на учете врача для предупреждения рецидивов болезни.
Наиболее распространенным возбудителем болезни является кишечная палочка, а также менее известные бактерии, такие как энтерококки, хламидии, микроб протей. Бактерии у новорожденных детей заносятся через кровь — гематогенным (восходящим) способом. Заражение происходит при гнойной ангине, воспалении легких, различных дерматозах.
Признаком болезни может быть высокая температура без признаков простуды.
повышение температуры тела до 40-ка градусов при полном отсутствии симптомов простуды (чихание, кашель, насморк); отказ малыша от груди или молочной смеси; плач и капризы ребенка без видимой причины; нарушенный либо избыточный отток мочи — большие перерывы между мочеиспусканиями или, наоборот, недержание мочи; изменение окраса мочи и наличие характерного резкого запаха; беспокойный сон ребенка по ночам; дефицит в весе; усталость и вялость младенца.
Вернуться к оглавлению
Диагностика
При обнаружении подозрительных симптомов у детей раннего возраста, родители обращаются к врачу — педиатру. В случае подозрения на заболевания мочевыводящих путей или почек — к детскому урологу. Врач-уролог даст направление на необходимые анализы. Первое направление — общий анализ мочи. Для правильного сбора утренней порции мочи, следует подготовить стерильную стеклянную баночку и помыть малыша перед процедурой, в противном случае анализ может дать неточные результаты.
Второе направление — сдача анализа по Нечипоренко (исследуется средняя порция мочи). Третье направление на анализ, который проводится наиболее часто — по Зимницкому. Его делают при подозрении на воспалительный процесс в почках либо почечную недостаточность. Процедура сбора проходит немного сложнее — необходимо собрать среднюю порцию мочи, во время каждого мочеиспускания, в 8 разных емкостей.
Биохимический анализ крови поможет оценить работу внутренних органов.
Для диагностики болезни (помимо исследований мочи), проводят:
Метод лабораторной диагностики — биохимический анализ крови, позволяющий оценить работу внутренних органов (печени, почек, мочевого пузыря). Инструментальные методы исследования — УЗИ почек и органов мочеиспускательного канала. Сбор кала на бактериологическое исследование (определяет наличие глистных инвазий у младенцев). Проведение ректального обследования (пальцевое исследование прямой кишки).
Лечение детей раннего возраста
Терапия при пиелонефрите, не обойдется без применения антибиотиков, уросептических средств, и лекарственных препаратов на растительной основе (гомеопатических, пробиотических, БАДов). Лечащий врач (уролог либо нефролог) имеет право назначать необходимые лекарства, устанавливать нужную дозировку и длительность курса лечения. Лечить пиелонефрит у ребенка самостоятельно, категорически запрещается.
В самом начале, врач назначит антибиотики, длительность приема которых составит 3 недели. Затем на смену одним антибиотикам, приходят другие, длительность приема которых определяется сугубо индивидуально. После окончания курса антибиотиков, назначаются уросептические препараты — лекарственные средства на растительной основе, применяемые для восстановления мочевого пузыря и мочевыводящих путей. После прохождения антибактериальной терапии, врач назначит пробиотики, необходимые для восстановления кишечной микрофлоры и улучшения пищеварения. На сегодняшний день пробиотических средств распространено довольно много, можно подобрать любое — подходящее по цене и форме выпуска.
Профилактика
Профилактические меры для предупреждения появления пиелонефрита у детей грудного возраста:
Следить, чтоб ребенок не сидел на холодной поверхности. В осенне-зимний период — тепло одевать малыша на прогулку. Ухаживать за ребенком и внимательно следить за его гигиеной. Укреплять иммунитет ребенка (давать витамины, закалять). Своевременно обращаться к врачу при появлении подозрительных признаков у малыша, не пытаться их устранить самостоятельно.
После перенесенного заболевания и проведения терапевтического курса, родителям следует два раза в год приводить малыша на инструментальное исследование почек (УЗИ), сдавать анализ мочи, и консультироваться со специалистом. Все это нужно проходить даже при отсутствии подозрительных симптомов, чтобы предупреждения рецидива болезни. Предупреждение болезни и своевременное лечение, позволят оградить грудничка от различных недомоганий и неприятных последствий для здоровья.
Источник:
Лечение пиелонефрита у грудничка
Оглавление:
Виды и основные симптомы заболевания Лечение пиелонефрита у младенцев Профилактика пиелонефрита в домашних условиях
Такое заболевание, как пиелонефрит у грудных детей, встречается крайне редко и зачастую является следствием перенесенной простуды. В запущенных формах пиелонефрит может вызывать серьезные осложнения. Однако этого не произойдет, если молодые родители вовремя примут соответствующие меры.
Виды и основные симптомы заболевания
Пиелонефрит, возникающий у новорожденных, проявляется в двух основных формах:
Первичной. Данный подвид заболевания возникает вследствие инфекций, присутствующих в кишечнике ребенка. Причиной первичного пиелонефрита может стать даже вовремя не вылеченный дисбактериоз, грипп и ОРВИ. Потенциальную опасность представляют и кокковые инфекции, воздействию которых зачастую подвергаются младенцы. Вторичной. Вторичный пиелонефрит в основном обусловлен врожденными аномалиями мочевыводящей системы. Речь идет о неправильном расположении почек, их структуры, а также об излишне маленьких размеров. В результате этого в организме наблюдается дефицит почечной ткани, нагрузка на которую увеличивается пропорционально взрослению ребенка.
Однако пиелонефрит имеет ярко выраженные симптомы, которые просто не сможет не заметить заботливый родитель:
Повышение температуры. При пиелонефрите у малыша могут наблюдаться значительные скачки температуры, вплоть до 39 градусов. Признаком пиелонефрита также считается снижение аппетита и даже полный отказ от приема пищи. Нарушение мочеиспускания. Слишком частое мочеиспускание маленькими порциями должно явиться для родителей поводом для беспокойства. При этом малыш испытывает дискомфорт, становится плаксивым и неспокойным. Может наблюдаться и кардинально противоположная ситуация: ребенок постоянно пьет, но практически не ходит на горшок. Нетипичный цвет мочи. Цвет, характерный для мочи грудничка, светло-желтый, практически прозрачный. В том случае если она приобретает темный оттенок, можно смело обращаться к врачу. Однако изменение цвета могут давать и различные медикаментозные средства, фрукты с красящим эффектом: свекла, клубника и даже морковь. Срыгивание. Первичные симптомы пиелонефрита внешне могут напоминать и кишечные инфекции, проявляющиеся у малыша в виде срыгивания и жидкого стула.
Организм грудничка чрезвычайно восприимчив к внешним инфекциям и требует от родителей постоянного внимания. Любое изменение в состоянии следует тщательно контролировать для того, чтобы малыш рос здоровым и крепким.
Вернуться к оглавлению
Лечение пиелонефрита у младенцев
Лечение грудных детей – достаточно сложный процесс, кардинально отличающийся от лечения годовалых детей и старше. Его должен корректировать исключительно педиатр для того, чтобы не нарушить жизненно важные процессы. Однако свою лепту внести в этот процесс должны и родители, для начала правильно собрав анализы ребенка:
для сбора анализа следует подготовить чистый сосуд или стеклянную баночку; перед процедурой новорожденного необходимо подмыть для того, чтобы исключить вероятность попадания в мочу кишечных инфекций; брать анализ следует рано утром, до первого кормления малыша; первые капли мочи категорически не подходят для диагностики – следует дождаться так называемой вторичной мочи и именно ее отнести для анализа.
Зачастую результаты приходят уже на следующий день в больницу или отдаются на руки родителям. На основании полученной клинической картины и назначается лечение. Достоверно известно, что причины пиелонефрита лежат в воспалительном процессе, развивающемся в почках. Именно поэтому, для того чтобы купировать процесс, врач назначает малышу антибиотики, пусть и в минимальной дозировке. Давать такие лекарства ему придется не менее 10 дней, комбинируя с отварами из лекарственных трав. В особо сложных случаях в дополнение к медикаментам будут назначены и физиопроцедуры.
После перенесенного пиелонефрита родителям придется поставить малыша на учет к участковому педиатру и урологу. Каждые 3 месяца в течение года придется сдавать анализ крови и проходить ультразвуковое исследование почек. Такие меры принимаются для того, чтобы предотвратить рецидив и обеспечить нормальное развитие и функционирование почек ребенка.
Источник:
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
ИНФЕКЦИЙ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У ДЕТЕЙ
Л.С. Страчунский, А.Н. Шевелев
При осложненных ИМП частота выделения Е.сoli снижается (35-40%), чаще встречаются другие возбудители – Proteus spp. Pseudomonas spp. Klebsiella spp. грибы (преимущественно С.albicans ).
Чувствительность возбудителей к антибиотикам
Чувствительность возбудителей к антибиотикам имеет решающее значение при выборе препарата для эмпирической терапии. В России отмечается высокая частота резистентности внебольничных штаммов Е.coli. выделенных у взрослых, к ампициллину (33%) и ко-тримоксазолу (18%). Резистентность к гентамицину, нитрофурантоину, налидиксовой кислоте и пипемидовой кислоте относительно невысока и составляет 3-6%. Наиболее активны фторхинолоны (норфлоксацин, ципрофлоксацин, пефлоксацин и др.), уровень резистентности к которым составляет менее 3%.
Антибиотики назначают в подавляющем большинстве случаев эмпирически, основываясь на локальных данных по чувствительности уропатогенов.
Источник:
Содержание:
Пиелонефритом называют воспалительное поражение чашечно-лоханочной системы почки. Оно развивается чаще всего двумя путями: ретроградным (при попадании инфекции из мочевого пузыря) или гематологическим (бактерия попадает в почку через общий кровоток).
Локализуясь в лоханках почки, бактерия начинает активно вырабатывать антигены, вызывая реакцию со стороны иммунной системы. Попадая в почку, клетки (нейтрофилы) атакуют данные продукты метаболизма бактерии и собственные клетки почки (они повреждаются антигенами бактерии, и собственная иммунная система начинает воспринимать их как атипичные).
За счет этого развивается воспаление с развитием соответствующей клинической картины.
Антибиотики от пиелонефрита
Антибиотики при пиелонефрите и цистите из группы фторхинолонов — моксифлоксацин. Активен против большинства микроорганизмов и паразитов, но обладает достаточно выраженным токсическим действием. Курс лечения данным препаратом — 7 дней. Аминогликозиды — амикацин. Действует на ограниченное число бактерий в силу выработавшейся устойчивости. Карбапенемы — имипенем. Препарат довольно эффективный, относится к препаратам выбора для лечения пиелонефрита. Вводится преимущественно внутривенно на изотоническом растворе. Срок лечения — 7 дней.
Лекарства используются преимущественно внутривенно. Подобный образ введения определен тем, что таким образом практически 100% медикамента доставляется с током крови к почкам.
В первую очередь антибиотик не должен оказывать повреждающего действия на почки. Из-за болезни почек чашечно-лоханочный аппарат почки и так претерпевает перегрузки. Если антибиотик, используемый для лечения, будет еще и поражать почку, это вызовет ее перегрузку. А это приведет к почечной недостаточности.
Другим обязательным условием должно быть выведение антибиотика с мочой. В таком случае создается максимальная концентрация препарата в моче, что обуславливает эффективность лечения.
При использовании антибиотиков определяются критерии успешности лечения — совокупность признаков, указывающих на положительную или отрицательную динамику в лечении пиелонефрита. К ним относятся:
Ранние критерии — снижение температуры, исчезновение озноба, уменьшение проявлений интоксикации, улучшение состояния, восстановление фильтрационной и выделительной функций почек, нормализация стерильности мочи. Данные критерии определяются в течение первых 48 часов после начала лечения. Наличие всех из них указывает на правильный выбор противомикробного средства и его адекватное действие на почечную ткань. Поздние критерии. Они проявляются примерно через 2-4 недели после начатого лечения. К ним относятся полное исчезновение повторных подъемов температуры, отсутствие озноба на протяжении 2 недель от начала лечения антибактериальными средствами, а также отрицательные результаты исследования мочи на наличие бактерий в течение недели после окончания лечения. Данные критерии символизируют об элиминации микроорганизма из чашечно-лоханочной системы.
Если какие-либо из критериев не проявили себя в указанные сроки, следует задуматься либо о смене препарата, либо о дополнении уже имеющегося лечения еще одним антимикробным средством.
Перед лечением пиелонефрита следует обязательно проконсультироваться с врачом для определения конкретных дозировок. Антибиотики при заболевании хронический пиелонефрит и при цистите широкого действия назначаются в стандартных дозах, а узкие препараты от хронического пиелонефрита нужно дозировать более тщательно. Если доза будет меньше той, что требуется для элиминации бактерии, антибиотик позволит бактерии адаптироваться к его введению. Если же назначить слишком много антибиотика от хронического пиелонефрита, высок риск поражения почек или печени.
При лечении пиелонефрита и цистите антибиотиками часты случаи развития осложнений заболевания. К ним относят дисбактериоз кишечника (развивается при высоких дозах используемого антибиотика или при длительном лечении (более месяца)).
Обязательно соблюдение условий стерильности при введении препаратов, так как может иметь место генерализация инфекционного процесса (за счет поступления микроорганизма извне с кожи или окружающей среды).
При чрезмерно большом количестве вводимого препарата высок риск развития метаболического (или, как его называют, токсического) гепатита или хронической почечной недостаточности. В некоторых случаях бывает развитие панкреатита.
Если же препараты дозировать правильно, нет практически никакого риска развития осложнений (максимум будут проявлять себя побочные эффекты, но какой антибиотик при пиелонефрите в настоящее время их не вызывает).
Как лечить болезнь: подведение итогов
Выбор антибактериальной терапии для лечения пиелонефрита — дело непростое. Он должен быть крайне эффективным против вызвавшего развитие заболевания возбудителя и не должен нагружать почку, чтобы не ухудшать уже имеющуюся картину заболевания.
Именно из-за того, что нужно учесть эти два нюанса, лечение пиелонефрита должно полностью согласовываться с лечащим врачом, так как при самолечении можно не только не оказать никакого влияния на течение заболевания, но и навредить себе.
Антибиотики для лечения пиелонефрита
Содержание
Пиелонефрит имеет на данный момент весьма высокое распространение. Особенно это касается детей дошкольного возраста из-за особенности анатомического строения мочевыводящей системы. Также этому заболеванию подвержены женщины, которые находятся в положении. Частым предшественником воспаления почки является цистит.
Пиелонефрит имеет следующие симптомы:
высокую температуру тела; боль в поясничной области; тошнота и рвота; выраженная слабость; потоотделение и озноб; часто предшественником пиелонефрита является цистит, тогда к общей симптоматике добавляется учащенное мочеиспускание.
Постукивание по пояснице сопровождается резкой болью
Как известно, лечение пиелонефрита антибиотиками единственное правильное решение. Какие антибиотики при пиелонефрите будут наиболее эффективными? А также существует ли одновременно действующий антибиотик при пиелонефрите и цистите?
Основные группы антибиотиков для лечения пиелонефрита
пенициллины; фторхинолоны; сульфаниламиды; производные оксихинолина; цефалоспорины; нитрофураны; аминогликазиды.
Выбор антибактериального средства зависит от того, какой возбудитель вызвал пиелонефрит
Именно для этого врач назначает посев мочи на микрофлору и чувствительность к антибиотикам. Также определение необходимого средства ограничено возрастом пациента, сопутствующими заболеваниями и, в случае женщин детородного возраста, наличием беременности.
Антибиотики при цистите и пиелонефрите должны соответствовать следующим критериям:
отсутствие токсического влияния на почки; максимальная концентрация в моче; обладать большим спектром действия.
Как антибиотики действуют?
Пенициллины
Данная группа препаратов характеризуется тем, что они воздействуют на энтерококки, кишечную палочку, которая во многих случаях является причиной пиелонефрита. Имеют относительно мало побочных эффектов. На данный момент врачи отдают предпочтение так называемым защищенным пенициллинам, они имеют в своем составе клавулановую кислоту, которая бережет их от разрушения ферментами бактерий. Ярким представителем полусинтетических пенициллинов является флемоксин солютаб, его используются с успехом в лечении беременных женщин, при пиелонефрите у детей.
Самым маленьким пациентам его позволительно принимать с трехмесячного возраста
Амоксиклав является аминопенициллином, он также применяется для лечения пиелонефрита у женщин в положении и детей, однако у последних, с 12 лет.
Если есть подозрение на то, что инфекция вызвана синегнойной палочкой, то применяются карбоксипенициллины. Тикарциллин один из препаратов данной группы. Однако это средство обычно назначают в комбинации с другими из-за большого уровня вторичной устойчивости к карбоксипенициллинам. Чаще всего к ним добавляют фторхинолоны или аминогликазиды.
Цефалоспорины
Кроме вышеуказанных средств с успехом применяют лекарства и этого ряда. Они чаще всего используются в условиях стационара. Хорошо накапливаются в почечной ткани и моче, имеют невысокую токсичность.
Для лечения тяжелых и осложненных форм пиелонефрита берут обычно цефалоспорины последнего поколения
Цефипим один из цефалоспоринов 4 поколения. Он активен в отношении грамотрицательных и грамположительных бактерий, синегнойной палочки. По сравнению с препаратами третьего поколения действуют сильнее на Гр+ бактерии. Третье поколение цефалоспоринового ряда характеризуется тем, что их назначают при остром процессе, они достаточно быстро купируют его. Второе поколение имеет действие на кишечную палочку и других энтеробактерий. Применяются чаще всего в условиях поликлиники. Первое поколение имеет ограниченный круг воздействия, поэтому эти цефалоспорины не применяют при остром воспалении.
Аминогликозиды
Аминогликозиды( гентамицин, амикацин) назначают только при осложненных формах болезни. Они весьма токсичны, действуют на слух и почки. Плохо всасываются в пищеварительном тракте. Но они справляются «на отлично» с синегнойной палочкой. Часто с целью усиления эффекта их совмещают с пенициллинами и фторхинолонами.
Фторхинолоны
Все чаще применяются для лечения пиелонефрита. Ципрофлоксоцин, офлоксоцин это лекарства первого поколения. Они активно уничтожают большую часть возбудителей инфекции, низкотоксичны, имеют минимальный набор побочных реакций. В основном пить в виде таблеток. В настоящее время проверенным средством является ципрофлоксоцин. Его назначают в дозе 250 мг дважды в день, возможно повышение дозировки при необходимости.
Второе поколение представлено левофлоксоцином. Он менее успешно борется с синегнойной палочкой, но гораздо эффективнее по отношению к Гр+ бактерий, чем первое поколение.
Фторхинолоны противопоказаны беременным и детям до шестнадцати, т.к. они токсичны в отношении суставов
Карбопенемы
Эту группу антибиотиков используют в исключительно тяжелых случаях. Они обладают ультрашироким спектром воздействия, стойкостью к бета-лактамазам, особым ферментам бактерий. Применяются при заражении крови, при пиелонефрите, вызванном несколькими возбудителями сразу, при неэффективности ранее назначаемого лечения.
Не работают в отношении хламидийной флоры, метицилллрезистентных стафилоккоков.
Нитрофураны
Это вторая группа препаратов после сульфаниламидов, которая используется для обширного медицинского назначения. Они обладают и бактерицидными, и бактериостатическими свойствами. Чаще всего они используются следующие представители нитрофуранового ряда:
Источник:
Пиелонефрит у детей и подростков: как вылечить острый и хронический процесс
Пиелонефрит у детей и подростков – это воспалительный процесс, развивающийся в почечной ткани под воздействием микроорганизмов (чаще всего это бактерии). Болезнь имеет свои особенности протекания у новорожденных, детей до года и подростков.
Не всегда симптомы патологии явно выражены, тем не менее, она приводит к гибели нормальной почечной ткани. Диагноз устанавливает врач нефролог. Лечение комплексное, длительное.
Что такое пиелонефрит
Пиелонефритом называется воспалительный процесс, чаще всего гнойного характера, развивающийся в эпителии, который выстилает чашечки и лоханки почек.
Позже бактериальное воспаление распространяется на подлежащую почечную ткань, расплавляя канальцы, вовлекая в процесс кровеносные и лимфатические сосуды (при гломерулонефрите процесс начинается с поражения клубочков).
Болезнь опасна тем, что в периоде заживления на месте структур, пораженных бактериями, часто развивается склероз – ткань, подобная рубцовой. Это чревато развитием почечной недостаточности. а также трудно контролируемой артериальной гипертензии со всеми вытекающими последствиями.
Пиелонефритом чаще болеют новорожденные мальчики, а с 3 месяцев жизни ситуация изменяется – на 1 заболевшего ребенка мужского пола приходится 6 девочек. Подобная структура заболеваемости наблюдается не только у грудничков, но и у дошкольников, и у подростков. Связано это с анатомией мочеполовой системы девочки: мочеиспускательный канал женщины короткий, широкий и прямой, а открывается недалеко от влагалища, колонизированного различной флорой даже в норме.
У детей насчитывают один пик заболеваемости пиелонефритом – в возрасте до 3 лет. Далее болезнь регистрируется реже, вновь поднимая голову с 18 лет.
Причины болезни
Пиелонефрит у детей и подростков развивается при попадании в почечную ткань практически любого микроорганизма в инфицирующей дозе. Чаще всего это бактерии:
Также заболевание могут вызвать грибы (например, Кандида ) и внутриклеточные паразиты (хламидии и уреаплазмы).
Микроорганизмы-причины попадают в почечную ткань такими путями:
из мочеиспускательного канала вверх, вызывая цистит. потом по мочеточникам – в почки с кровью – из других очагов инфекции в организме: в данном случае история болезни содержит сведения о том, какое заболевание предшествовало развитию пиелонефрита.
Способствуют развитию патологии у ребенка старше года такие условия, когда он вынужден долгое время терпеть позывы к мочеиспусканию. Это увеличивает вероятность ретроградного заброса мочи в мочеточники из мочевого пузыря (энурез. наоборот, снижает этот риск).
Заболевание часто развивается у детей любого, не только годовалого возраста, при применении антибиотиков: развивается дисбактериоз и кишечника, и влагалища (или крайней плоти). В таких условиях патогенной флоре легче добраться до почек.
Другими факторами риска развития пиелонефрита являются:
нарушение тонуса мышцы, находящейся в месте впадения мочеточника в мочевой пузырь: моча забрасывается против своего нормального тока нарушение обмена веществ, которые приводят к выпадению кристаллов в моче мочекаменная болезнь нейрогенный мочевой пузырь: патология, развившаяся на нервной почве у детей старше, чем 2 года.
Виды заболевания
По длительности течения заболевания выделяют такие виды пиелонефрита:
острый: болезнь длится не более 2 месяцев, может сопровождаться осложнениями, которые могут потребовать хирургической коррекции. Заканчивается процесс выздоровлением хронический: длится полгода или более, за этот период наблюдается несколько ремиссий и не менее двух обострений.
Острый процесс может протекать как в виде гнойного воспаления с образованием одного или нескольких гнойных очагов, так и в виде отека почки. Хронический же пиелонефрит проявляется незначительным отеком органа, на фоне которого развиваются очаги склероза, страдает кровоснабжение почек.
Читайте также: Эффективность лечения пузырно-мочеточникового рефлюкса у детей
По характеру возникновения воспалительного процесса почек, выделяют следующие виды детского пиелонефрита:
первичный: развивается на фоне острого или хронического воспаления одного из органов, может развиться при попадании микрофлоры в почки из уретры вторичный: развивается в том случае, когда мочевыводящие пути имеют аномальное строение (эктопия мочеточников, их избыточная длина, патологическая извитость). Такой пиелонефрит своим развитием обязан ухудшению оттока от почек; часто дебютирует у маленьких детей (до года), реже развивается в более старшем возрасте.
Симптомы заболевания
Острый пиелонефрит появляется резко, внезапно, после переохлаждения. Можно перечислить следующие общие признаки болезни:
повышение температуры рвота головная боль боль в пояснице частое и болезненное мочеиспускание изменение цвета или неприятный запах мочи.
Если процесс имеет вторичный характер, то вначале будут отмечаться такие признаки, как задержка мочи, когда ребенок долго не мочится, затем происходит акт мочеиспускания повышенным объемом мочи.
Симптомы отличаются в зависимости от возраста ребенка. Рассмотрим подробнее.
Острый пиелонефрит у грудничка
Грудничок не может пожаловаться на боли в пояснице, мышцах или голове, но родители могут отметить:
высокая температура бледно-серый цвет кожи срыгивание отказ от еды при грудном вскармливании понос вялость могут быть судороги .
Острый пиелонефрит у дошкольников
Если ребенок в 1 год еще не может предъявить какие-либо жалобы, и пиелонефрит можно заподозрить при тщательном обследовании, то в 2 года и старше ситуация меняется. Кроме повышения температуры, рвоты и отсутствия аппетита ребенок указывает на болевой синдром в животе, чаще в области около пупка, имеющие умеренный характер. Такая боль отдает в бедро, надлобковую область, промежность. Также ребенок может пожаловаться на болезненность мочеиспускания, а родители замечают неприятный запах мочи.
Острое воспаление у школьников и подростков
Диагностика патологии основывается на таких жалобах ребенка:
боль в боку или спине высокая температура, которая регистрируется более 2 суток озноб определение крови в моче мочеиспускание болезненное и учащенное.
Признаки хронического пиелонефрита
Это заболевание развивается обычно у маленьких детей, после того как в возрасте 1 год или раньше отмечались симптомы острого воспаления почек.
О хроническом воспалительном заболевании чашек и лоханок почек свидетельствуют:
невыраженные боли в пояснице ощущение замерзания поясницы изредка – странные позывы к мочеиспусканию (слабые или, наоборот, императивные) задержка роста недостаточные прибавки массы тела при грудном или искусственном вскармливании бледность кожи.
Иногда только тщательно описанная история болезни может помочь педиатру заподозрить хронический тип воспаления.