Кератит у ребенка симптомы и лечение
Содержание:
- Сущность заболевания
- Причины
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Последствия
- Профилактика
Так как дети в силу своего любопытства хотят изведать всё и поэтому суют свой нос и ручки куда попало, под угрозой всегда находятся слизистые их рта и глаз. Они очень нежные, чувствительные и моментально реагируют на любую попавшую на них грязь. Происходит это довольно часто, и у родителей не всегда получается тут же промыть пострадавшие органы. В результате может начаться воспаление, которое потребует определённого лечения. Именно так развивается кератит у детей — одно из самых распространённых заболеваний органов зрения.
Содержание
- 1 Сущность заболевания
- 2 Причины
- 3 Классификация
- 4 Симптоматика
- 5 Диагностика
- 6 Лечение
- 7 Последствия
- 8 Профилактика
- 9 Причины
- 10 Симптомы
- 11 Виды
- 12 Лечение
- 13 Профилактика
- 14 Как распознать кератит у деток?
- 15 Как офтальмологи советуют лечить детский кератит?
- 16 Особенности лечения заболевания при помощи физиотерапии
- 17 А как насчёт народных методов лечения кератита у детей?
- 18 Рекомендации глазного врача по профилактике кератита у деток
- 19 Выводы
- 20 Бактериальные кератиты
- 21 Туберкулезные кератиты
- 22 Инфекционно(токсико)-аллергические кератиты
Сущность заболевания
Когда ребёнку ставят такой диагноз, многие родители даже не знают, что это такое, хотя заболевание достаточно распространённое именно для детского возраста. Согласно медицинскому справочнику, кератит — это воспалительный процесс в роговице глаза (передней, наиболее выпуклой прозрачной части глазного яблока). Имеет разную природу происхождения, в зависимости от которой различается несколько видов и форм заболевания.
Происхождение названия. Термин «кератит» восходит к греческому слову «keratos», которое переводится как роговое вещество + постфикс -itis.
Причины
Чтобы избежать данного заболевания, родители должны знать причины возникновения кератита у детей. Тогда они смогут оградить ребёнка от опасных факторов, провоцирующих развитие воспаления глазной роговицы. Они могут брать своё начало внутри детского организма (эндогенные) и атаковать извне (экзогенные).
Эндогенные факторы:
- заболевания век и мейбомиевых желез;
- эрозия роговицы;
- инфекции бактериальной природы;
- грибок;
- аллергия;
- нейропаралитические заболевания и употребление психотропных веществ;
- ослабленный иммунитет;
- авитаминоз;
- некоторые аутоиммунные заболевания: сахарный диабет, псориаз;
- ОРЗ, ОРВИ;
- глистные инвазии.
Экзогенные факторы:
- физическая, механическая, химическая, лучевая травма глаза (ожоги, царапины);
- несоблюдение правил личной гигиены, загрязнение слизистой глаза;
- переохлаждение организма;
- неправильное ношение контактных линз.
В зависимости от причин, кератит у детей может быть разных видов. В офтальмологии существует целая классификация этого заболевания. Каждая форма отличается своими особенностями, может проявляться неодинаково и требует отдельного, индивидуального лечения.
Полезный совет. Во избежание кератита родителям нужно внимательнее следить за состоянием глаз ребёнка. Они должны быть всегда чистыми.
Классификация
В офтальмологии существует следующая классификация кератитов у детей.
В зависимости от причин
- Аллергический кератит
Представляет собой реакцию детского организма на какой-то аллерген. Это может быть пыльца растений, шерсть животных, употреблённые в пищу цитрусовые, бытовая пыль и многое другое. Включает в себя весенний кератоконъюнктивит и онхоцеркозный кератит.
- Аутоиммунный
Причины — такие заболевания, как псориаз или сахарный диабет.
- Бактериальный
Причины — травма, ношение контактных линз. Активные бактерии — Staphylococcus aureus, синегнойная палочка, кокковая флора (стафилококк, пневмококк, стрептококк). Разновидность — амёбный кератит вследствие раннего или неправильного ношения контактных линз ребёнком. Основной симптом — в центре глаза образуется инфильтрат (кровяной сгусток) серого цвета с последующим пожелтением (накапливается гной). Разновидности этой формы кератита у детей:
- стафило-пневмо-дипло-стрептококковая;
- туберкулёзная;
- сифилитическая;
- малярийная;
- бруцеллёзная.
При отсутствии необходимого лечения в перспективе такая форма заболевания может спровоцировать слепоту.
- Весенний кератоконъюнктивит
Симптомы — сильное воспаление (покраснение) и изъязвление роговицы глаза. Причина — аллергия.
- Вирусный
Причина — вирусы, в 70% это герпес. Разновидности:
- аденовирусная;
- герпетическая;
- коревая;
- оспенная.
Последствия — понижение зрения.
- Герпетический
Причина — вирус простого или опоясывающего герпеса. Внутри этой группы различают ещё несколько форм кератитов:
- Первичный диагностируется у детей до 5 лет. Причина — слабый иммунитет. Протекает тяжело, проявляется герпетическими пузырьками.
- Постпервичный. Причина — слабый иммунитет. Симптомы — резь и боль в глазах, судорожные сокращения век.
- Дисковидный. Симптомы — воспаление в центре роговицы в форме диска, покраснение глаза, отёк век, конъюнктивы, повышается внутриглазное давление.
- Посттравматический. Причины — неосторожная царапина, попадание инородного тела, ультрафиолетовые, термические или химические ожоги. Симптомы — врастание сосудов в роговицу, судорожный спазм век, желтые гнойные выделения из глаз.
Последствия — «дендритные язвы», постоянные рецидивы.
- Грибковый
Причина — паразитические грибки. Симптомы — корнеальный синдром, боль, смешанная гиперемия глаза, изъязвление поверхностных и глубоких слоёв роговицы. Поражается сосудистая оболочка. Прогноз — появление бельма и существенное снижение зрения. Диагностика данной формы кератита у детей часто затруднена, что может привести к ошибкам в лечении.
- Инфекционный
Причина — заражение роговицы вирусами, аденовирусами, грибками, амёбами, хламидиями. Включает в себя вирусный, герпетический и грибковый кератиты.
- Краевой поверхностный
Причина — инфекционные заболевания глаз: блефарит или конъюнктивит. Роговица поражается только с края. Образуются серые мелкие вкрапления, которые с течением времени либо рассасываются, либо образуют язву.
- Неязвенный
Отличительный симптом — отёк эпителия без образования язв на роговице. Причина — попадание в глаз грамм-отрицательных бактерий.
- Обменный
Причина — нарушение обмена веществ, авитаминоз. Чаще всего начинается в результате нехватки витамина А (ретинола). Формы данного кератита:
- аминокислотная (белковая);
- авитаминозная.
Последствие — ослабление иммунитета.
- Онхоцеркозный
Причина — аллергические реакции. Поражаются передний и задний отделы глаз. Прогноз — склероз оболочек глаз, снижение зрения, слепота. Ранний признак — конъюнктивально-роговичный синдром: слезотечение, зуд, светобоязнь, блефароспазм. Диагностируются также гиперемия, отёк конъюнктивы, образование валика вокруг лимба.
- Ползучая язва роговицы
Причина — поверхностная травма мелкими инородными телами, дакриоцистит (нередкое у детей гнойное воспаление слёзного мешка). Обычно течение болезни тяжёлое. Среди опасных осложнений — прободение роговицы.
- Токсико-аллергический
Причина — переохлаждение, ОРЗ, грипп, глистные инвазии. Основные симптомы — отёки и краснота роговицы с появлением воспалённых бугорков с кровеносными сосудами, пересекающими слизистую, помутнение. Разновидности:
- фликтенулёзная (скрофулёзная);
- аллергическая.
Данная форма кератита детьми и подростками переносится очень тяжело.
- Травматический кератит
Причина — различного рода травмы глаза.
- Фотокератит
Причина — ожог роговицы после долгого пребывания ребёнка на солнце или от сварочного аппарата.
В зависимости от локализации
Существует классификация кератитов у детей по локализации (расположению воспалительного процесса):
- центральный;
- парацентральный;
- ограниченный;
- периферический;
- диффузный.
Данная форма кератита выявляется только в лабораторных условиях.
В зависимости от формы
Ещё одна классификация детских кератитов — по форме воспалительных инфильтратов на роговице глаза:
- ландкартообразный;
- точечный;
- в виде веточек;
- монетовидные.
Все эти формы кератита у детей отличаются своими симптомами и причинами. Классификация нужна для того, чтобы правильно выбрать курс терапии. Если травматическая форма лечится обычными противовоспалительными препаратами, то для вирусных и бактериальных разновидностей потребуются более мощные средства, направленные на уничтожение зловредной микрофлоры, попавшей на роговицу глаза. Родителям же не обязательно разбираться во всех этих группах: им нужно своевременно заметить первые признаки кератита у своего ребёнка и обратиться к врачу.
Имейте в виду. Одно из самых опасных последствий герпетического кератита у детей — «дендритные язвы», которые представляют собой разрыв нервных клеток.
Симптоматика
Изучив классификацию, можно заметить, насколько многообразны симптомы кератита у детей, и каждый из них может указывать на определённую форму заболевания. Несмотря на эти нюансы, есть типичные признаки, по которым можно распознать воспалительный процесс роговицы глаза ещё на начальном этапе его развития. К ним относятся:
- светобоязнь;
- гиперемия (покраснение) конъюнктивы;
- слезотечение;
- режущая боль;
- жалобы на инородное тело в глазу;
- снижение остроты зрения: ощущение пелены, тумана перед глазами;
- сосуды на поверхности глаза приобретают ярко-красный цвет и похожи на разветвлённое дерево;
- блефароспазм: непроизвольное сокращение мышцы глаза, что приводит к спазматическому смыканию век;
- зуд;
- отёк, сухость, помутнение роговицы;
- образование инфильтрата (помутнения), на месте которого со временем образуется язва;
- нитчатая слизь в конъюнктивном мешке.
Иногда родители тревожатся, заразен или нет кератит, так как в семье могут быть ещё дети, и нужно ли изолировать их от больного малыша. Да, он передаётся контактно. Многие симптомы кератита схожи с проявлениями аллергического конъюнктивита. Даже врачам требуется многоступенчатая и тщательная диагностика, чтобы развести эти два заболевания и назначить в итоге правильное лечение. Поэтому важную роль здесь играет современная диагностика.
Полезный совет. Есть категория родителей, которая, увидев покраснение или помутнение слизистой оболочки глаза у ребёнка, не придают этому особого значения. Промывают глаз, применяют первые попавшиеся в аптечке капли, считают, что это из-за переутомления или бессонницы. Любые проблемы с глазами у детей должны заставлять родителей немедленно идти на консультацию к офтальмологу.
Диагностика
Чтобы не ошибиться в диагнозе, врач проводит целый ряд диагностических мероприятий. Среди них:
- сбор анамнеза (опрос родителей);
- соскоб инфильтрата и его микроскопическое исследование;
- лабораторные и общие исследования на выявление других внутренних заболеваний у ребёнка, которые могли послужить причиной развития воспалительного процесса в роговице глаза;
- биомикроскопия глаз с применением щелевой лампы;
- мазок с конъюнктивы;
- иммунологические методы исследования;
- диагностические пробы с различными антигенами;
- зеркальная микроскопия заднего эпителия роговицы.
После того, как будут получены и проанализированы все данные в ходе диагностики, врач сможет поставить точный диагноз и определить у ребёнка тип кератита. От этого будут зависеть методы и длительность лечения.
Ликбез для родителей. Одним из приборов для диагностики кератита у детей является щелевая лампа. Она представляет собой аппарат для проведения микроскопического анализа частей глаза — конъюнктивы, век, склеры, радужки, роговицы, хрусталика.
Лечение
Сколько лечится кератит, будет зависеть от запущенности заболевания и своевременности обращения к офтальмологу. Родители должны неукоснительно соблюдать все его рекомендации после подтверждения диагноза. Это могут быть как медикаментозные препараты, так и народные средства.
Медикаментозное лечение
Медикаментозное лечение кератита у детей предполагает назначение следующих препаратов:
- мази (1 раз в сутки, на ночь): эритромициновая, тетрациклиновая, ципрофлоксацин, колистиметат, ролитетрациклин, ацикловир, зовиракс;
- глазные капли (до 4-ёх раз в сутки): мирамистин, ломефлоксацин, ципрофлоксацин, колистиметат, ролитетрациклин, диклофенак, циклопентолат, атропин, тропикамид, офтальмоферон, полудан, актипол;
- внутримышечные инъекции пенициллина, нестероидных противовоспалительных средств (диклофенака натрия), витаминов группы В, аскорбиновой кислоты;
- НПВС могут вводить ректально (суппозитории Вольтарен) или перорально (таблетки Индометацин);
- внутривенные инъекции растворов глюкозы, гемодеза, аскорбиновой кислоты;
- препараты для укрепления иммунитета;
- метронидазол;
- одновременно проводится лечение заболеваний, которые послужили толчком к развитию кератита;
- механическое туширование язвы спиртовым раствором бриллиантового зелёного, спиртовым раствором йода, крио- , термо, диатермокоагуляцией;
- лазерстимуляция, магнитотерапия с применением 20% гелей актовегина или солкосерила;
- электрофорез с лидазой и коллализином;
- промывание противомикробными препаратами;
- лечебная кератопластика.
Самолечение кератита у ребёнка исключается, иначе это может привести к необратимым и опасным последствиям.
Народные средства
Очень эффективным считается лечение кератита народными средствами, но они оказываются действенными лишь в том случае, если разрешены офтальмологом и идут как вспомогательные для основного курса терапии.
- закапывание масла облепихи, 1% водного экстракта прополиса, настоя мокрицы;
- контрастные компрессы: прикладывание к глазам салфеток, смоченных то в холодной, то в горячей воде;
- примочки с настоями из цветков донника, очанки прямостоячей, календулы, ромашки.
Ответы на вопрос, как долго лечится кератит у детей, могут быть разными, так как длительность курса терапии зависит от многих факторов. Это и общее состояние здоровья малыша, и запущенность заболевания, и его тип. В среднем это 2-4 недели в стационарных условиях. Если вовремя не спохватиться и не обратиться к врачу, последствия могут быть самыми печальными.
Особое внимание! Очень часто в рецептах народных средств против кератита предлагается использовать сок чеснока или чистотела. Знайте, что они очень раздражающе действуют на слизистую оболочку глаза и могут вызвать ожог.
Последствия
Опасные осложнения кератита у детей могут быть необратимыми, если лечение было начато слишком поздно или родители занялись самолечением болезни без консультации у офтальмолога. К ним относятся:
- шрамы на роговице;
- бельмо;
- снижение зрения;
- «дендритные язвы»;
- склероз оболочки глаз;
- постоянные рецидивы;
- перфорация (образование отверстия) роговицы;
- слепота.
Чтобы последствия кератита у детей были не такими опасными, нужно вовремя предпринимать профилактические меры. Они снизят риск заболеваемости, а если воспаление всё-таки начнётся, его форма будет не настолько тяжёлой.
В утешение. Несмотря на то, что последствия кератита очень опасны для здоровья детей, они диагностируются лишь в 4-5% случаев. Современная медицина и забота родителей не допускают развития столь страшных осложнений.
Профилактика
Профилактика кератита у детей заключается в следующих мерах, которые должны предпринимать родители с самого рождения ребёнка. Их основная цель — защита роговицы глаза от занесения на неё инфекций, бактерий, вирусов. Вот что рекомендуют для этого офтальмологи.
- Изоляция от носителей кератита.
- Соблюдение правил личной гигиены.
- Предотвращение травмирования глаз.
- Своевременное лечение любых заболеваний.
- Устранение аллергенов из обихода ребёнка.
Кератит диагностируется у детей не так уж и редко, хотя всё-таки конъюнктивит более распространён. Однако его последствия могут быть настолько серьёзны, что в состоянии изменить жизнь ребёнка. Родители всегда должны помнить об этом, быть начеку, предпринимать все возможные профилактические меры, а при первых подозрениях на воспаление роговицы глаза немедленно обращаться за помощью к врачам.
Кератит у детей – воспалительное заболевание, поражающее прозрачную оболочку глаза (роговицу). Возникает под влиянием бактериальных, вирусных инфекций, механических травм, авитаминоза. Если не проводится лечение, кератит может спровоцировать ухудшение зрения, вплоть до его потери.
Причины
Причины, вызывающие кератит у детей, бывают инфекционного (вирусы, грибки, бактерии), механического (ожоги, царапины), аллергического и травматического происхождения. В зависимости от источника, выделяют различные виды болезни, имеющие общие и индивидуальные симптомы.
Симптомы
- режущая боль в глазах;
- слезотечение;
- ощущение инородного тела;
- бледность роговицы;
- инфильтраты различных оттенков (от светло-серого до гнойного желтого).
Виды
Основные виды кератита, которые встречаются в детском возрасте: бактериальный, герпетический, аллергический, обменный (авитаминозный) и посттравматический.
Бактериальный
Бактериальный кератит характеризуется появлением язв в глазу ребенка. В детском возрасте встречается редко. Возбудителем обычно является кокковая инфекция, но иногда болезнь возникает из-за полученной травмы глаза. Заболевание сопровождается глазной болью, жжением, после устранения воспалений на белой части глазного яблока появляется бельмо.
Токсико-аллергический
Токсико-аллергический кератит имеет сложную форму течения. Обычно встречается у детей от рождения до 14 лет и подростков. Причинами возникновения токсико-аллергической формы являются ранее не долеченные заболевания (ОРЗ, ОРВИ), переохлаждение, глистные инвазии.
Отличить токсико-аллергический кератит можно по характерным бугоркам с сосудами, пересекающих глазное яблоко. Расширение сосудов вызывает помутнение прозрачной оболочки глаза (роговицы) и безвозвратное ухудшение зрения.
Обменный (авитаминозный)
Авитаминозный кератит возникает из-за дефицита витаминов в организме ребенка:
- нехватка витамина «А». Начальный этап болезни сопровождает сухость глаз, на роговице образуется сероватое помутнение, конъюнктиву поражают белые бляшки;
- дефицит витамина «B» и нарушение работы желудочно-кишечного тракта. Образуется точечное помутнение роговицы, распространяющееся в разных областях глаза. Со временем помутнение превращается в язвы, которые словно разрывают глазное яблоко;
- дефицит витаминов PP и E вызывает воспаление глаз.
Герпетический
Герпетический кератит является самым распространенным заболеванием среди маленьких детей. Возникает из-за активности герпесного вируса в организме. Возбудитель болезни наиболее часто активизируется на фоне: переохлаждения, психологических расстройств (стресс), травмирования глаз, лихорадочных проявлений (высокая температура, озноб).
Течение заболевания возможно в легкой и тяжелой формах, с проявлением осложнений: развитие вторичной глаукомы, катаракты, появление прозрачности хрусталика.
Первичный
Первичный герпетический кератит встречается среди малышей до 5 лет. Основная причина – не до конца сформированный детский иммунитет. Герпетический кератит характеризуется сложным течением, сопровождается герпетическими пузырьками на глазном яблоке и по телу (руках, ногах, туловищу, лице).
Постпервичный
Постпервичный герпетический кератит возникает, как и первичный, на фоне ослабленного иммунитета. Проявляется следующими симптомами: резь и боли в глазах, судорожные спазматические сокращения век, сыпь на теле отсутствует.
Дисковидный
Дисковидный герпетический кератит охватывает глубокие области роговицы, в центре которой возникает воспаление в форме диска. Глаза краснеют, появляется отек роговицы, век, конъюнктивы, возникает повышенное внутриглазное давление.
- Возможно, вы искали: как вылечить покраснение глаз у ребенка
Посттравматический
Посттравматический кератит у детей развивается из-за неосторожной царапины, попадания и удаления инородного тела с роговицы, ультрафиолетовых, термических или химических ожогов. Заболевание характеризуется прямым врастанием ответвлений сосудов в роговицу, судорожным спазмом век, желтыми гнойными выделениями из глаз.
Лечение
Безотлагательное лечение под наблюдением специалиста необходимо для любого типа заболевания. Кератит – заразное заболевание, лечение больных детей проводится в условиях госпитализации.
Для выявления возбудителя болезни офтальмолог обследует пациента, назначая ряд анализов. Ассистенты проводят промывание глаз, берут мазок инфильтрата, собирают общий анализ крови. После того, как будет получен результат, назначается комплексное лечение.
Мази и противомикробные средства
Мази при кератите применяют один раз в день на ночь, противомикробными средствами рекомендуется капать в глаза не менее 4 раз.
- 1 % эритромициновая мазь;
- 1 % тетрациклиновая мазь;
- 0,3% мазь или раствор ципрофлоксацина;
- мазь или раствор колистиметат, ролитетрациклин;
- 0,01 % раствор мирамистин;
- 0,3 раствор ломефлоксацина.
Противовоспалительные
Противовоспалительные препараты используют для снижения воспалительных процессов – 0,1 % раствор диклофенака, 4 раза в день по 1 капле. Для снижения риска возникновения внутренних синехий используют растворы: 0,5 циклопентолат, 1% атропин, 0,5 % тропикамид.
Инъекции
Лечение кератита проводится совместно с постановкой инъекций – антибиотиков. Лечение проводится уколами внутримышечно и внутривенно.
Внутримышечно
Самым распространенным и эффективным является лечение, с применением пенициллинов. Уколы ставятся не менее 5 раз в сутки, иногда могут назначить 10 инъекций.
Внутривенно
Внутривенно проводится дезинтаксиционное лечение 5 % раствором глюкозы, 200-400 мл раствора гемодеза, 2 г. по 200-400 мл аскорбиновой кислоты. При долгом заживлении назначают препараты, стимулирующие иммунитет. Лечение осуществляется метронидазолом 500 мг в день, либо через день.
Профилактика
Поскольку кератит заразен, главной профилактической мерой является, изолирование ребенка от больных людей. Гигиена также является главной частью в профилактике болезни.
- Побеспокойтесь о безопасности и предотвращении травмирования глаз.
- Оградите малыша от острых предметов (карандаши, ручки).
- Приучайте малыша чаще умывать лицо, следите, чтобы он не тер глаза грязными руками.
Здравствуйте, дорогие друзья! Всем родителям хорошо известно, насколько любопытными бывают дети. Они так и норовят сунуть свои ручки куда не следует, а потом лезть ими в лицо, ставя под угрозу слизистые оболочки рта и глаз, которые невероятно чувствительны и уязвимы.
Очень часто по этой причине развивается кератит у детей, который считается одним из наиболее распространённых глазных заболеваний. Оно характеризуется возникновением воспалительного процесса в роговой оболочке, подвергающейся воздействую множества внешних раздражителей.
Сейчас я расскажу вам о том, как лечится детский кератит, и что советуют делать офтальмологи для скорейшего избавления от этого недуга.
Как распознать кератит у деток?
Характерные признаки кератита у детей выражаются в:
- повышенной чувствительности органа зрения к источникам света;
- появлении болезненных ощущений в глазу;
- слезоточивости;
- снижении зрительной остроты;
- нарушении прозрачности роговой оболочки;
- блефароспазме;
- перикорнеальной инъекции глазных сосудов.
Что касается инфильтрата при детском кератите, его оттенок может меняться. При наличии лейкоцитов он обретает сероватый цвет, когда есть гной — жёлтый, а в случае васкуляризации — ржавый. Чёткие границы отсутствуют из-за ярко выраженного отёка тканей, которые его окружают.
Читайте также: Эффективное лечение кератита у взрослых.
Роговица в месте образования инфильтрата становится тусклой, а воспалённый участок обретает шероховатость. При этом чувствительность роговой оболочки заметно снижается.
Как офтальмологи советуют лечить детский кератит?
У детей зачастую появляется инфекционный кератит, объединяющий в себе вирусный, бактериальный, грибковый, паразитарный и герпетический виды. Это достаточно серьёзное заболевание, поэтому терапия должна быть начата безотлагательно. Она проводится под наблюдением квалифицированного глазного врача.
Сперва необходимо выявить возбудителя болезни. Для этого проводится тщательное обследование ребёнка, в ходе которого ему промывают глаза, берут мазок инфильтрата и кровь на анализ. После получения результатов офтальмолог назначает комплексное лечение.
Терапия данной болезни у детей, как и у взрослых, предполагает применение различных лекарственных препаратов. Большинство глазных специалистов сходятся во мнении, что наиболее эффективными средствами для устранения воспаления роговицы являются следующие:
- Мази (применяются перед сном). Бороться с кератитом помогают мази на основе тетрациклина и эритроминица, Ципрофлоксацин, Колистиметат и Зовиракс.
- Капли (применяются около 3-4 раз в день). Мирамистин, Атропин, Колистиметат, Диклофенак, Офтальмоферон. При помощи последних глазных капель лечат аденовирусный, герпетический и вирусный кератит.
- Внутримышечные инъекции. Для этого используют растворы пенициллина, Диклофенака натрия, а также витамины В и С.
- Иммуномодуляторы. Отлично зарекомендовали себя таблетки Метронидазол, которые используют в качестве стимулятора иммунной системы.
Особенности лечения заболевания при помощи физиотерапии
Для усиления лечебного эффекта маленьким пациентам, страдающим кератитом, офтальмолог может назначить проведение следующих физиотерапевтических процедур:
- Прижигание язвенных поражений спиртовым раствором зелёнки или йода (3%). Для этого также применяются крио-, термо и диатермокоагуляция. Подобные манипуляции позволяют вылечить бактериальный кератит.
- Стимуляция лазером и магнитная терапия, в ходе которых применяются 20%-тные гели Актовегин или Солкосерил.
- Электрофорез с лидазой и коллализином.
- Лечебная кератопластика.
Что такое кератит и как его эффективно лечить, читайте здесь.
А как насчёт народных методов лечения кератита у детей?
Говоря о том, как лечить кератит в детском возрасте, нельзя обойти вниманием народные средства. Их рекомендуется использовать в качестве дополнения к основной терапии, однако предварительно необходимо проконсультироваться с лечащим офтальмологом.
Добиться хорошего эффекта в процессе лечения воспаления роговой оболочки помогают следующие природные средства:
- облепиховое масло;
- водный экстракт прополиса (2%);
- донник, очанка прямостоячая, ромашка, календула.
Масло облепихи и экстракт прополиса используется для закапывания поражённых органов зрения, а из лекарственных трав делаются примочки, которые следует прикладывать к воспалённой роговице.
Как показывают отзывы многих родителей, чьи дети страдали данной болезнью, применение рецептов народной медицины действительно ускоряет лечебный процесс. К тому же, с их помощью удаётся укрепить иммунитет ребёнка, что крайне важно при любых зрительных недугах.
Рекомендации глазного врача по профилактике кератита у деток
Чтобы предотвратить возникновение такой неприятной глазной патологии, офтальмологи настоятельно рекомендуют выполнять следующие профилактические мероприятия:
- Носить специальные защитные очки во избежание повреждения глаз.
- Быть предельно аккуратным при использовании химических веществ, из-за которых можно получить серьёзные ожоги роговицы.
- Правильно носить и ухаживать за контактными линзами.
- Укреплять иммунитет. Для этого нужно употреблять витамины и чаще бывать на свежем воздухе.
- Своевременно лечить сопутствующие болезни органов зрения (конъюнктивит, блефарит и пр.).
- Своевременно обращаться за офтальмологической помощью. Это нужно делать, как только проявились первые симптомы воспаления роговицы. Только ранняя диагностика позволит достичь положительного результата.
Выводы
В случае пренебрежения врачебными рекомендациями могут возникнуть серьёзные последствия в виде снижения зрительных функций или, что ещё хуже, потери зрения. Родители должны понимать, что затягивать с лечением нельзя, так как это может негативно сказаться на здоровье любимого чада.
Благодаря методам современной медицины и родительской заботе можно будет предотвратить возникновение кератита или существенно облегчить его течение. Желаю крепкого здоровья вам и вашим детям!
Понравилась статья? Будем рады Вашему комментарию и положительному отзыву!
С уважением Ольга Морозова.
Кератиты (keratitis) составляют примерно 0,5% в структуре детской глазной заболеваемости, однако из-за выраженных остаточных помутнений часто приводят к снижению зрения (до 20% случаев слепоты и слабовидения).
Ведущий признак кератита — наличие воспалительного инфильтрата (инфильтратов) в разных отделах роговицы, характеризующегося многообразной формой, величиной, различной глубиной залегания, цветом, чувствительностью, васкуляризацией. Очень рано кератит можно заподозрить при возникновении светобоязни, блефароспазма, слезотечения, чувства инородного тела в глазу (засоренность), боли, а также перикорнеальной инъекции. Инъекция может быть также конъюнктивальной, т. е. смешанной. В связи с тем что воспаление роговицы характеризуется потерей ее прозрачности, возникает различной степени снижение зрения.
Цвет инфильтратов зависит от их клеточного состава. Так, при небольшом количестве лейкоцитов инфильтраты имеют серый цвет, с увеличением гнойной инфильтрации помутнение роговицы приобретает желтоватый, а после ее исчезновения — белесоватый оттенок. Свежие инфильтраты имеют расплывчатые границы, а в стадии обратного развития — более четкие.
При появлении в роговице инфильтрата теряется ее прозрачность, сферичность, зеркальность и блеск, что, как правило, обусловлено в первую очередь нарушениями целости эпителия. При многих видах кератитов, особенно поверхностных, эпителий в области инфильтрации разрушается, отслаивается и эрозируется. В этом легко убедиться, если капнуть на роговицу 1—2% раствор щелочного флюоресцеина, который окрашивает эрозированную поверхность в зеленоватый цвет. Глубокие инфильтраты могут изъязвляться.
Чаще всего к инфильтратам роговицы из области лимба подходят или в них врастают (окружают, пронизывают) поверхностные либо глубокие сосуды (паннус). Поверхностные сосуды имеют ярко-красный цвет. Они древовидно ветвятся и анастомозируют. Глубокие сосуды проникают в толщу роговицы из эписклеры и склеры. Они менее ярко окрашены, имеют вид кисточек, щеточек, а также прямолинейный ход, что обусловлено особенностями условий новообразования сосудов и плотностью ткани роговицы. Как правило, сосуды в роговице появляются в период прогрессирования заболевания.
Появление сосудов в роговице положительно влияет на рассасывание инфильтрата и служит компенсаторным, защитным актом, однако при врастании сосудов снижается прозрачность роговицы. Поверхностный или глубокий паннус при различных кератитах имеет разнообразную локализацию и интенсивность, что отличает его от своеобразного паннуса при трахоме, когда он располагается почти исключительно в верхнем сегменте лимба и роговицы, спускаясь все ниже и ниже, иногда поражая всю роговицу.
Наиболее частый исход кератитов — помутнение роговицы. Оно обусловлено не столько прорастанием сосудов, сколько соединительнотканным перерождением (рубцевание) ее глубоких нерегенерирующих структур и, как правило, не подвергается полному обратному развитию. В связи с этим при кератитах отмечается стойкое снижение остроты зрения разной степени.
В зависимости от свойств возбудителя кератиты могут сопровождаться изменением чувствительности роговицы. При этом возможно как снижение, даже потеря, так и повышение (токсико-аллергические процессы) чувствительности. Снижение чувствительности роговицы может отмечаться не только в больном, но и в здоровом глазу, что свидетельствует об общем нарушении нервной трофики (герпес и др.).
Клинические проявления определенных видов и форм кератитов могут варьировать у детей разного возраста в зависимости от общего исходного состояния их организма, свойств возбудителя, путей его распространения и локализации поражения, а также от состояния оболочек глаза.
Для того чтобы облегчить диагностику, а также выбор и осуществление лечения в детской практике целесообразно различать кератиты только по этиологическому принципу — бактериальные, вирусные, аллергические, обменные (табл. 23).
Классификация кератитов у детей
I. Бактериальные: 1) стафило-, пневмо-, дипло-, стрептококковые;
2) туберкулезные;
3) сифилитические;
4) малярийные, бруцеллезные и др.
II. Вирусные: 1) аденовирусные;
2) герпетические;
3) коревые, оспенные и др.
III. Инфекционно (токсико)-аллергические: 1) фликтенулезные (скрофулезные);
2) аллергические (цветочные, пищевые и другой природы аллергены) — полинозы
IV. Обменные: ) аминокислотные (белковые);
2) авитаминозные.
V. Прочие: 1) грибковые;
2) нейропаралитические;
3) посттравматические и др.
В последние два десятилетия у детей наблюдаются в основном герпетические, стафило- и стрептококковые и токсико-аллергические кератиты. Изредка встречаются туберкулезно-метастатические и еще реже — сифилитические, а также грибковые кератиты. Как осложнения при повреждениях глаз развиваются посттравматические кератиты.
Бактериальные кератиты
Ползучая язва роговицы (Ulcus sernens)
Заболевание характеризуется сильными режущими болями в глазу, слезо- и гноетечением, светобоязнью, блефароспазмом, выраженной смешанной инъекцией и хемозом. Инфильтрат в роговице имеет серовато-желтоватый цвет. В первые сутки он распадается, в результате чего образуется язва дисковидной формы с гнойным кратерообразным дном (рис. 91). Один край этой язвы — регрессирующий, гладкий, другой — прогрессирующий, подрытый, желтый; в этом месте всегда отмечаются диффузные помутнения и инфильтрация роговицы.
Прогрессирующий край быстро растет, и в течение нескольких дней язва захватывает большую часть роговицы. Сосуды, глубокие или поверхностные, к язве обычно не подходят. За короткий период в процесс вовлекается сосудистая оболочка. Нарастают боли в глазу, цвет радужки становится желто-зеленым, зрачок принимает неправильную форму из-за возникновения мощных задних спаек. На дне передней камеры образуется гипопион желтого цвета и жидкой консистенции, состоящий из фибрина и лейкоцитов.
Рис. 91. Ползучая язва роговицы Могут наступить лизис (растворение) роговицы и ее прободение. Если инфекция через прободное отверстие попадает внутрь глаза, то развивается острое воспаление всех оболочек глаза (панофтальмит).
Язва роговицы встречается преимущественно у детей, проживающих в сельской местности, где возникновение язвы почти всегда связано с нарушениями целости эпителия роговицы во время уборки и обмолота колосовых культур, заготовления сенажа и др. Находящиеся в конъюнктивальной полости плазмокоагулирующие штаммы бактерий, чаще всего пневмококки, стафило- и стрептококки, диплобацилла, синегнойная палочка и др., внедряются в поврежденную роговицу и, обладая мощными протеолитическими свойствами, вызывают бурный, молниеносный, воспалительно-некротический процесс.
Таблица 23. Дифференциально-диагностические признаки кератитов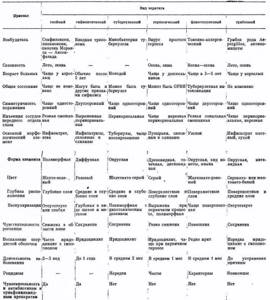
Лечение язвы роговицы состоит прежде всего в общем и местном применении ударных доз антибиотиков и сульфаниламидных препаратов. Незамедлительно следует устранить (купировать) боль в глазу путем закапывания анестетиков, лучше 5% раствора новокаина, через каждый час.
Антибактериальные, нейротрофические, регенераторные и другие препараты в виде капель и мази вводят в конъюнктивальный мешок форсированным методом через каждые 5 мин в течение часа с последующим часовым перерывом, а затем вновь в продолжение часа и так 3—4 раза в день на протяжении 3—5 дней, т. е. до стихания процесса и начала эпителизации язвы. Предварительно перед инстилляциями глаза промывают слабыми дезинфицирующими растворами, а также очень слабыми растворами кислот и щелочей для подкисления или ощелачивания среды конъюнктивального мешка в зависимости от свойств возбудителя.
Одновременно с сульфаниламидными препаратами и антибиотиками применяют витаминные капли, а также мидриатики или миотики (2—3 раза в день) в зависимости от глубины язвы. При быстром течении процесса, когда имеется опасность прободения роговицы, производят крио- и диатермокоагуляцию прогрессирующего края, парацентез и промывание передней камеры антибиотиками широкого спектра действия; при не утихающих болях в области глаза и торпидном течении процесса назначают периорбитальные новокаиновые блокады.
Внутрь назначают анальгетики (салицилаты), десенсибилизаторы (глюконат кальция, супрастин и др.). В период выздоровления проводят рассасывающую терапию (дионин, лидаза и др.) в виде капель и электро(фоно)фореза. Кортикостероиды и ферменты в активной стадии болезни противопоказаны, а в стадии регенерации — полезны. Нередко в последующем (через 6—12 мес) можно ликвидировать бельмо с помощью наиболее оптимального варианта, кератопластики или кератопротезирования.
Катаральная язва роговицы (Ulcus catarrhalis)
Катаральная язва роговицы, или поверхностный катаральный кератит, характеризуется тем, что на фоне бактериального конъюнктивита, заболеваний края век (блефарит и др.) или слезных органов (дакриоцистит) по краю роговицы концентрично лимбу появляются небольшие сероватые инфильтраты. Они располагаются преимущественно поверхностно — в эпителии и под ним. Возникновение инфильтратов сопровождается перикорнеальной инъекцией, светобоязнью, слезотечением и блефароспазмом. Нередко ощущается боль.
Инфильтраты в одних случаях склонны к обратному развитию без рубцевания, в других сливаются, некротизируются, после чего образуются более или менее глубокие язвы в виде дугообразно изогнутых канавок, оставляющие после себя помутнение роговицы. Процесс обычно вялый, но продолжительный. Сравнительно (благоприятное течение данного вида кератита обусловлено слабой вирулентностью и патогенностью возбудителя и устойчивостью роговицы. Этиологический диагноз основывается на клинических данных и результатах лабораторных исследований (соскоб, посев).
Лечение катаральной язвы роговицы состоит в общем и местном применении антибиотиков и сульфаниламидных препаратов, к которым чувствительна бактериальная флора. Антибиотики, сульфаниламидные препараты, амидопирин, витамины и рассасывающие средства назначают в виде форсированных инстилляций (по 4—5 циклов в день в течение 7—10 дней). Перед закапыванием этих препаратов обязательно вводят анестетики (лучше 5% раствор новокаина) и промывают полость подогретым раствором одного из антисептиков.
Назначают также мидриатики, чаще короткого действия (1% раствор гоматропина, 0,25% раствор скополамина), 2—3 раза в день, витаминные капли и мази.
В периоде стихания и обратного развития болезни проводят более активную рассасывающую терапию в виде электро(фоно)фореза ферментов, тканевых препаратов и др. Показана также общая и местная десенсибилизирующая терапия (кортикостероиды, хлорид кальция, супрастин и др.). Принимают меры к устранению источника заражения.
Необходимо помнить, что каждая патогенная флора, вызывающая язвы роговицы, развивается в определенной среде и обладает чувствительностью не ко всем антибиотикам и сульфаниламидным препаратам. Так, например, при диплобациллярной язве антибиотики и сульфаниламидные препараты неэффективны.
Их назначение без результатов лабораторных исследований лишь задержит применение нужных медикаментов (сульфат цинка), а следовательно, создаст условия для ухудшения течения процесса. Еще один пример. Развитию пневмококка способствует щелочная среда, следовательно, при наличии таковой показаны промывание глаз 2% борной кислотой. В случае обширных рубцовых изменений через 6—12 мес после выздоровления может быть произведена кератопластика или кератопротезирование.
Туберкулезные кератиты
К туберкулезным кератитам относят гематогенные метастатические кератиты. На роговицу процесс может распространиться из ресничного тела через венозный синус склеры (Шлеммов канал), радужки при образовании передних спаек, влаги передней камеры с роговичных преципитатов, со слизистой оболочки или с кожи век.
Клинически, как правило, различают две основных формы туберкулезного метастатического кератита — глубокий диффузный и глубокий ограниченный. Поражается, как правило, один глаз.
Диагноз туберкулезного метастатического кератита устанавливают на основе клинико-лабораторных данных и сведений о предшествующих заболеваниях.
Глубокий диффузный кератит (keratitis profundus diffusus) проявляется смешанной инъекцией сосудов глазного яблока с преобладанием перикорнеальной, незначительной светобоязнью и слезотечением. Роговица выглядит полиморфно-диффузно мутной. В глубине этого помутнения роговицы при биомикроскопии видны отдельные серовато-желтые инфильтраты разных размеров. С области наружного и внутреннего лимба к этим инфильтратам тянутся вновь образованные сосуды. Близ инфильтратов они дихотомически ветвятся и охватывают их, т. е. инфильтраты находятся как бы в корзиночках.
Эти инфильтраты могут распространяться со стороны эндотелия и глубоких слоев на средние и поверхностные слои, сопровождаясь изъязвлением. Обычно инфильтраты не склонны к слиянию и проходят самостоятельный цикл развития. На эндотелии роговицы могут обнаруживаться полиморфные серовато-желтоватые преципитаты. Нередко в воспалительный процесс вовлекается и радужка. Течение заболевания длительное, отмечаются ремиссии. Помутнения роговицы не склонны к просветлению. Зрение неуклонно и резко снижается.
Глубокий ограниченный (склерозирующий) кератит (keratitis profundus circumscriptus), так же как и диффузный, развивается с явлениями раздражения глаза. Чаще в наружной половине склеры вблизи лимба появляется секторообразный участок выраженной гиперемии и отека. От этого участка в средние и глубокие слои роговицы начинают распространяться единичные или множественные серовато-белые инфильтраты. Эпителий над ними приподнят и «истыкан». Васкуляризация роговицы вначале выражена незначительно. Течение заболевания длительное, наблюдаются рецидивы. Обычно к нему присоединяется воспаление сосудистой оболочки (передний увеит, иридоциклит).
Через месяцы, а иногда и годы в тех местах, где раньше были инфильтраты, даже невооруженным глазом можно обнаружить диффузное белесоватое языкообразное помутнение роговицы, локализующееся преимущественно у лимба. Область лимба в этом месте не контурируется. Примыкающая склера имеет аспидно-серый цвет и может быть даже немного истончена. На участках склерозированной роговицы и лимба видны вновь образованные сосуды.
Лечение туберкулезных метастатических кератитов проводит окулист совместно с фтизиатром. Оно включает в себя общее и местное применение специфических антибактериальных и десенсибилизирующих препаратов в сочетании с комплексом витаминов группы В. Кроме того, назначают высококалорийную диету с ограничением углеводов и солей. Рекомендуют производить инстилляции не только антибактериальных средств, но также кортикостероидов, мидриатиков короткого действия, салицилатов (амидопирин), сульфаниламидных препаратов. Рано начинают проводить рассасывающую терапию (дионин, йодид калия, лидаза, кислород и др.).
Лечение продолжают в течение 2 мес в условиях стационара. Вопрос о продолжении общего этапного (санаторное) лечения после клинического излечения кератита решает фтизиатр. Переболевшие дети должны находиться под диспансерным наблюдением в специализированном диспансере и глазном кабинете. Под влиянием комплексной терапии даже в отдаленные сроки нередко наступает заметное просветление роговицы, особенно у детей дошкольного возраста, зрение значительно повышается.
Сифилитический кератит (keratitis syphiliticus)
Заболевание может быть врожденным и приобретенным. Сифилитический кератит встречается очень редко, чаще развивается при врожденном сифилисе. Процесс носит паренхиматозный характер. Явления воспаления возникают в задних слоях роговицы, ее строме. Обычно заболевают дети в возрасте от 5 лет и старше. Кератит нередко является одним из признаков триады Гетчинсона.
В клинике паренхиматозного кератита чаще наблюдаются три последовательных периода: 1) прогрессивный период, или период инфильтрации, характеризуется тем, что внезапно среди полного здоровья в лимбе появляется сероватое матовое помутнение. При детальном биомикроскопическом исследовании устанавливают, что это помутнение состоит из инфильтратов, расположенных в средних и задних слоях роговицы. Отдельные инфильтраты сливаются между собой (в отличие от туберкулезных), постепенно помутнение достигает центра, и, наконец, вся роговица становится мутной, как матовое стекло, но изъязвления не наступает (как при туберкулезе). Поверхность роговицы над помутнением шероховатая.
Явления раздражения сначала выражены нерезко, однако по мере увеличения инфильтрации появляются светобоязнь, блефароспазм, слезотечение и боль. В процесс вовлекается сосудистая оболочка, возникает иридоциклит. Имеется смешанная инъекция глаза, резко нарушаются зрительные функции. Период инфильтрации длится около 3—4 нед;
2) период васкуляризации характеризуется тем, что из лимба в роговицу начинают прорастать сосуды. Они располагаются в глубоких слоях, идут прямолинейно, не разветвляются, не анастомозируют и имеют вид щеточек (а не корзиночек, как при туберкулезе). Количество сосудов может быть настолько большим, что васкуляризированная роговица напоминает спелую вишню. Зрение значительно снижено. Процесс сопровождается явлениями ирита и циклита. Этот период продолжается в среднем 6—8 нед;
3) регрессивный период, или период рассасывания помутнений, проявляется постепенным уменьшением признаков раздражения и воспаления. Периферия роговицы медленно просветляется, позже рассасываются помутнения и в центральной части. Уменьшаются боли, светобоязнь, инъекция глаза. По мере рассасывания помутнений зрение восстанавливается. Рассасывание идет очень медленно и может продолжаться больше года.
При сифилитическом кератите, как правило, поражаются оба глаза, однако чаще второй глаз вовлекается в патологический процесс через недели, месяцы, а иногда и годы. Могут возникать рецидивы болезни, но не ранее чем через год.
Различают лимбальную, центральную (инфильтраты в центральной части глубоких слоев роговицы), кольцевую и аваскулярную (бессосудистая) формы сифилитического кератита.
Диагностика и дифференциальная диагностика сифилитического кератита основывается на том, что при этом заболевании выявляются положительные специфические серологические реакции (Вассермана, Нонне—Аппельта и др.), а также пять характерных клинических признаков: 1) цикличность; 2) двустороннее поражение; 3) отсутствие изъязвлений роговицы; 4) сопутствующий ирит или иридоциклит; 5) восстановление зрения.
Сифилитический кератит необходимо дифференцировать в основном от туберкулезного метастатического кератита.
Приобретенный сифилитический керитат, как правило, односторонний, течение его более легкое и продолжительность заболевания меньше. Прогноз при приобретенном сифилитическом кератите, как правило, благоприятный. В 70% случаев зрение в той или иной мере восстанавливается, однако в ряде случаев на роговице могут оставаться стойкие помутнения (бельма).
Лечение паренхиматозного кератита осуществляют в кожно-венорологическом диспансере. Не нужно забывать о том, что основным заболеванием является врожденный сифилис, поэтому в первую очередь проводят специфическую терапию сифилиса антибиотиками, а затем препаратами ртути, мышьяка и др.
Местное лечение в основном должно быть направлено на блокирование воспаления, рассасывание инфильтрата и инактивацию ирита и иридоциклита. С этой целью проводят форсированные инстилляции антибиотиков, салицилатов, витаминов, циклофосфана, а также энергичную атропинизацию (1% раствор атропина или мазь). Если с помощью атропина не удается максимально расширить зрачок, то применяют следующий метод: сначала инсталлируют 1% раствор кокаина, затем через 3—5 мин закапывают 1% раствор атропина (а иногда 10% раствор атропина или мезатона) и спустя 15—20 мин делают аппликацию с 0,1% раствором адреналина в течение 10 -15 мин. Показаны пиявки на область виска, а также тепло на глаз в любом виде (парафин, лампа-солюкс, грелка и др.).
Особенно важное значение имеет применение кортикостероидов в ранние сроки. Форсированные инстилляции, а нередко и субконъюнктивальные инъекции этих препаратов во многих случаях способствуют быстрому улучшению состояния роговицы. Иногда их применение вызывает абортивное течение процесса: быстро исчезает инфильтрация в роговице и запустевают сосуды. По мере стихания воспалительных явлений для рассасывания помутнений можно назначать фонофорез дионина, лидазы, алоэ и др. Если спустя 2 года после активного лечения в роговице все же осталось помутнение и в результате этого резко снижено зрение (менее 0,2), то может быть произведена кератопластика или кератопротезирование.
Инфекционно(токсико)-аллергические кератиты
Фликтенулезный кератит (keratitis phlyctaenulosus)
Фликтенулезный, или скрофулезный, кератит в недалеком прошлом был самым распространенным заболеванием глаз у детей, преимущественно дошкольного возраста. Наиболее частой его причиной была туберкулезная интоксикация. В настоящее время в связи с ранней обязательной профилактикой этой патологии, а также благодаря высокому санитарно-гигиеническому уровню, хорошим жилищным условиям и полноценному питанию случаи туберкулезной интоксикации и заболевания туберкулезом в СССР значительно снизились. Это привело к резкому уменьшению заболеваемости скрофулезом. Среди детского городского населения случаи скрофулеза глаз стали единичными.
Фликтенулезный кератит — острое заболевание с резко выраженными признаками воспаления роговицы. Фликтена представляет собой субстрат неспецифического воспаления, в ней нет возбудителя болезни. Она состоит из эпителиоидных, лимфоидных и гигантских клеток, по строению напоминает папулу, возникающую на коже после реакции Пирке. Пузырек под влиянием пролиферативных процессов преобразуется в узелок.
В зависимости от локализации, величины фликтен и васкуляризации роговицы принято различать несколько разновидностей кератита: поверхностный фликтенулезный; глубокий инфильтративный (краевой инфильтрат, краевая язва); фасцикулярный (пучочковидный); паннозный; некротический. У детей встречаются преимущественно фасцикулярный и поверхностный кератит.
Фликтены располагаются или вблизи от лимба, или на центральных участках роговицы, занимая ее поверхностные или глубокие слои. Прогрессирование процесса обычно наблюдается у ослабленных детей и приводит к тому, что фликтены, расположенные в любой части роговицы, изъязвляясь, захватывают строму вплоть до задней пограничной пластинки. В зависимости от локализации и величины инфильтратов снижается зрение. В случаях частых рецидивов заболевания, а иногда и при первой атаке может развиваться скрофулезный паннус, который распространяется с любого участка лимба, а не только сверху (как при трахоме).
Клинически этот паннус характеризуется врастанием в роговицу густой сети поверхностных сосудов, среди которых располагается большое количество мелких круглых инфильтратов, сливающихся между собой по мере развития процесса. Отмечаются диффузное помутнение и красноватый оттенок роговицы. После ликвидации паннуса остаются стойкие и значительные помутнения роговицы.
Фасцикулярный (пучочковый) кератит (keratitis fasciculosus), или «странствующая фликтена», развивается из краевого инфильтрата, расположенного у лимба. Особенностью его является наличие прогрессирующего края, обращенного к центру роговицы. Периферический край инфильтрата очищается и эпителизируется, а прогрессирующий распространяется нередко до тех пор, пока головка инфильтрата не дойдет до противоположной части лимба. Инфильтрат распространяется как бы в сопровождении сосудов и имеет вид кометы. Процесс характеризуется резко выраженным корнеальным синдромом и повышенной чувствительностью роговицы. После рассасывания инфильтрата остается лентовидное помутнение роговицы и более или менее выраженное снижение зрения.
Поверхностный фликтенулезный кератит (keratitis superficialis phlyctaenulosus) проявляется множеством серовато-белых помутнений с нечеткими границами, располагающихся в поверхностных слоях. Максимум заболеваемости приходится на первые 2—3 года жизни, так как в этот период повышается инфицированность туберкулезом и отмечается высокая общая аллергизация, характерная для младшего детского возраста. Грудные дети болеют редко, поскольку в этом возрасте инфицированность туберкулезом вообще невелика.
Скрофулезные проявления возникают чаще у детей двух крайних конституциональных типов, характеризующихся следующими признаками: 1) торпидный тип скрофулезный вид лица и шеи (вид «молодого поросенка»), гиперстенические признаки, гидрофильность тканей, склонность к диатезам, гипотиреоидные симптомы; 2) эретический тип — астеническое телосложение, нежная тонкая кожа, яркий румянец, длинные ресницы, гипертиреоз.
Частота фликтенулезных заболеваний зависит от времени года: наибольшее количество случаев наблюдается на весенние месяцы (май), отмечается также небольшой осенний подъем. Имеют значение также санитарно-гигиенические условия, характер питания зимой (недостаток витаминов А, группы В, С, зелени). Длительность болезни 1—2 мес. Возможны обострения и рецидивы.
Результаты клинико-рентгенологического обследования больных с фликтенулезным кератитом свидетельствуют о высокой частоте туберкулезных изменений у этих детей. Установлено, что чем моложе больные фликтенулезом, тем чаще у них обнаруживается активно протекающий туберкулезный процесс. Положительные результаты туберкулиновых реакций (80—90%) также указывают на инфицированность большинства этих больных. Туберкулинонегативных случаев встречается очень немного. Они могут зависеть от технических погрешностей и влияния различных анергизирующих факторов, среди которых важная роль принадлежит недостаточности витамина А.
Обнаружение признаков фликтенулеза нередко позволяет диагностировать туберкулез в ранней стадии, особенно в детском возрасте. Их значение возрастает еще и потому, что у детей при некоторых формах туберкулеза слабо выражены физикальные проявления, заболевание протекает бессимптомно или маскируется гриппоподобными заболеваниями.
У большинства больных в крови отмечается моноэозинофилия, которую расценивают как проявление аллергизации организма при туберкулезе первичного периода. При тяжелом течении скрофулеза резко выражена гипоальбуминурия, возникновение которой объясняется изменением трофических процессов и повышенной проницаемостью капилляров.
Лечение фликтенулезных кератитов проводит офтальмолог совместно с фтизиатром. Оно направлено в первую очередь на устранение вторичных аллергизирующих факторов. С этой целью проводят дегельментизацию, санацию полости рта, рекомендуют ограничить употребление углеводов и соли и т. д. Одновременно с этим осуществляют активную противовоспалительную и десенсибилизирующую (глюконат кальция, супрастин и др.) терапию. Лекарственные препараты для общего употребления назначает фтизиатр (стрептомицин, фтивазид и др.).
Местно проводят форсированные инстилляции растворов антибиотиков, сульфаниламидных препаратов, амидопирина, кортикостероидов, хинина, витаминов, а также назначают мидриатики. Для снятия боли закапывают 5% раствор новокаина. При торпидном течении показаны инстилляции цитостатика циклофосфана. Для ликвидации острых явлений проводят рассасывающую терапию (дионин, йодид калия, папаин, микродозы дексазона и др.).
Лечение кератита продолжается около месяца. Необходимо строгое соблюдение диеты. Терапия осуществляется в условиях глазного стационара. Переболевшие дети подлежат диспансеризации в специализированном диспансере и в глазном кабинете детской поликлиники.
Аветисов Э.С., Ковалевский Е.И., Хватова А.В.