Гломерулонефрит у детей симптомы причины лечение
Категория: Детские заболевания Просмотров: 7512
Содержание
Гломерулонефрит у детей — основные симптомы:
- Головная боль
- Боль в пояснице
- Слабость
- Головокружение
- Тошнота
- Повышенная температура
- Рвота
- Отек ног
- Быстрая утомляемость
- Отечность лица
- Отечность век
- Сильная жажда
- Повышенное артериальное давление
- Снижение зрения
- Редкое мочеиспускание
- Снижение работоспособности
- Вялость
- Дискомфорт в области поясницы
- Дневная сонливость
- Изменение цвета мочи
Гломерулонефрит у детей – представляет собой инфекционно-аллергическую патологию, при которой воспалительный процесс локализуется в почечных клубочках. Среди специалистов из области педиатрии считается наиболее распространённым приобретённым детским недугом.
Наиболее часто заболевание развивается из-за проникновения в детский организм патологических микроорганизмов. Однако на развитие воспаления могут повлиять системные недуги, отравление токсическими веществами и укусы ядовитых насекомых.
Клинических проявлений настолько много, что они делятся на несколько больших групп. Основу симптоматики составляют мочевой синдром, сильные головные боли, отёчность и возрастание кровяного тонуса.
С установлением правильного диагноза не возникает проблем, благодаря специфическим признакам, лабораторным показателям и широкому спектру инструментальных обследований.
Лечение гломерулонефрита у детей включает в себя целый комплекс консервативных методик, особое место среди которых отведено лечебной физкультуре. Хирургическое вмешательство в этом случае используется крайне редко.
В Международной классификации болезней подобная патология имеет несколько шифров, которые диктуются её разновидностью. Таким образом, код по МКБ-10 при острой форме будет — N 00, при быстропрогрессирующем течении – N 01, в случаях хронического варианта протекания – N 03.
Этиология
В подавляющем большинстве случаев источником гломерулонефрита у детей выступают такие болезнетворные микроорганизмы:
- гемолитический стрептококк;
- стафилококк;
- пневмококк;
- энтерококк;
- возбудители таких недугов, как вирусный гепатит В, корь и краснуха, а также ветряная оспа и герпес;
- паразиты, например, виновники малярии и токсоплазмы;
- грибки из семейства Кандида.
Причины гломерулонефрита у детей, имеющие под собой не инфекционную, а аллергическую основу:
- укусы ядовитых насекомых или змей;
- чужеродные белки;
- передозировка лекарственными препаратами;
- отравление химическими веществами, а именно ртутью или свинцом;
- введение вакцин или сывороток;
- пыльца растений.
Помимо этого, повлиять на развитие воспаления в почечных клубочках могут:
- наследственная предрасположенность;
- аутоиммунные заболевания;
- системная красная волчанка;
- резкая смена климата;
- длительное переохлаждение или, наоборот, перегрев детского организма;
- цистит, пиелонефрит и иные инфекции в органах мочеполовой системы;
- геморрагический васкулит;
- детский ревматизм;
- перенесённые ранее острые респираторно-вирусные патологии, в частности, пневмония и ангина, импетиго и скарлатина, фарингит и стрептодермия;
- гиповитаминоз;
- бессимптомное носительство стрептококков, например, на кожном покрове.
Необходимо учитывать, что в некоторых случаях не удаётся выяснить, что стало провокатором гломерулонефрита у ребёнка.
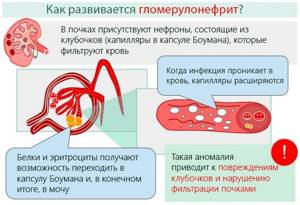
Механизм развития гломерулонефрита
В основную группу риска входят дети дошкольной и младшей школьной возрастной категории, реже болезнь диагностируется у малышей первых 2-х лет жизни. Примечательно то, что мальчики страдают от недуга в несколько раз чаще девочек.
Классификация
В зависимости от варианта протекания патология делится на:
- острый гломерулонефрит у детей – является таковым, если возникает впервые. Отличается резким началом и может закончиться либо полным выздоровлением, либо переходом в вялотекущее течение;
- подострый гломерулонефрит – также называется быстропрогрессирующим или злокачественным. Характеризуется устойчивостью к терапии, частым развитием последствий, а также он нередко приводит к смерти ребёнка;
- хронический гломерулонефрит у детей – такой диагноз ставят при отсутствии лечения острого варианта протекания воспаления.
Отдельно стоит выделить постстрептококковый гломерулонефрит у детей – при этом полностью доказана взаимосвязь развития данного недуга с перенесённой ранее патологией стрептококковой природы.
По механизму развития воспалительный процесс в клубочках почек бывает:
- первичным – выступает в качестве самостоятельной болезни;
- вторичным – является осложнением иных заболеваний.
В зависимости от распространённости патологии существует:
- диффузный гломерулонефрит у детей;
- очаговый гломерулонефрит.
По локализации воспаления болезнь протекает в таких формах:
- интракапиллярной – очаг расположен непосредственно в сосудистом клубочке;
- экстракапиллярной – источник размещается в полости капсулы клубочка.
В зависимости от характера воспалительного процесса гломерулонефрит бывает:
- экссудативным;
- пролиферативным;
- смешанным.
Формы недуга по клинической картине:
- гематурическая – на первый план выходит присутствие примесей крови в урине, а возрастание АД появляется не сразу;
- нефротическая – гломерулонефрит с нефротическим синдромом характеризуется возникновением сильных отёков;
- гипертоническая – наблюдается яркое выражение повышения кровяного тонуса и слабое проявление иных признаков;
- смешанная – при этом не представляется возможным выделить ведущее клиническое проявление;
- латентная – в таких ситуациях симптоматика может полностью отсутствовать, а изменения самочувствия в худшую сторону практически не наблюдается. Очень часто диагноз ставят на основании изменения лабораторных показателей.
Симптоматика
При развитии вирусного гломерулонефрита у детей целесообразно отметить про длительность инкубационного периода, который составляет от двух до трёх недель. Если болезнь имеет иную природу, то время инкубации определить невозможно.
Признаки подобного заболевания делятся на две большие группы – общие и специфические. Первая категория включает в себя:
- общую слабость и вялость;
- быструю утомляемость и снижение работоспособности ребёнка;
- приступы тошноты, заканчивающиеся рвотой;
- головные боли различной интенсивности;
- возрастание температуры;
- ноющая болезненность и дискомфорт в области поясницы.
Основные признаки гломерулонефрита
Острый диффузный гломерулонефрит или очаговая форма воспаления имеет такие специфические клинические проявления:
- отёчность разной степени выраженности – наблюдается у 90% пациентов. Могут присутствовать лишь отеки век по утрам или сильная отёчность нижних конечностей и лица. При тяжёлом варианте течения происходит развитие полостных отёков, например, в плевральной полости или в брюшине;
- возрастание АД до 160 на 110 миллиметров ртутного столба, реже отмечается повышение до 180 на 120 мм рт. ст.;
- мочевой синдром – о нём говорят, если происходит изменение оттенка урины и уменьшение частоты позывов к мочеиспусканию.
ХГН у детей встречается достаточно редко, что обуславливается ранним обращением родителей больного за квалифицированной помощью. Тем не менее для хронического гломерулонефрита характерны такие признаки:
- слабость;
- головокружения;
- постоянная жажда;
- сонливость в дневное время суток;
- незначительные отеки, чаще наблюдается их полное отсутствие;
- прогрессирование артериальной гипертензии;
- головные боли;
- снижение остроты зрения;
- слабое выражение мочевого синдрома.
Диагностика
На фоне того, что заболевание имеет специфические симптомы, поставить правильный диагноз педиатр или детский нефролог сможет уже на этапе первичного осмотра маленького пациента. Однако для подтверждения подозрений клинициста и выявления тяжести поражения почек необходимы различные инструментально-лабораторные исследования.
В первую очередь клиницисту нужно:
- ознакомиться с историей болезни не только больного, но и его близких родственников – это может указать на вторичный характер патологии;
- собрать и проанализировать жизненный анамнез;
- провести тщательный физикальный осмотр – для оценивания степени отёчности. Сюда также стоит отнести измерение кровяного давления;
- детально опросить пациента или его родителей – это нужно для определения интенсивности выраженности и первого времени появления симптомов.
Лабораторная диагностика гломерулонефрита у детей направлена на выполнение:
- общего и биохимического анализа крови;
- анализа урины по Нечипоренко или по Зимницкому;
- иммунного анализа сыворотки крови.
Инструментальные обследования ограничиваются осуществлением:
- биопсии почек;
- УЗИ поражённого органа.
Биопсия почки под контролем УЗИ
Помимо этого, могут потребоваться дополнительные консультации таких специалистов:
- офтальмолог;
- стоматолог;
- инфекционист;
- отоларинголог;
- ревматолог;
- кардиолог;
- уролог;
- генетик.
Лечение
Детский гломерулонефрит можно лечить при помощи таких консервативных методик:
- приём лекарственных препаратов;
- соблюдение диетического питания;
- строгий постельный режим, вплоть до полного выздоровления;
- осуществление ЛФК при гломерулонефрите – комплекс упражнений назначается в индивидуальном порядке для каждого пациента.
Медикаментозное лечение острого гломерулонефрита у детей включает в себя:
- мочегонные средства;
- антибиотики;
- лекарства для снижения АД;
- цитостатики;
- гормональные вещества;
- препараты для снижения вязкости и улучшения свёртываемости крови;
- витаминотерапию.
Также не последнее место занимает диета ребёнка при гломерулонефрите – всем пациентам показано соблюдение правил диетического стола №7, основные правила которого направлены на:
- ограничение жидкости – пить разрешается не больше 600 миллилитров в сутки;
- снижение потребления белков;
- исключение из рациона соли.
При остром диффузном гломерулонефрите нередко прибегают к:
- процедуре гемодиализа;
- хирургическому вмешательству – операция подразумевает трансплантацию донорского органа.
Возможные осложнения
Помимо того, что хронизация воспалительного процесса в клубочках почек само по себе является последствием отсутствия терапии острой формы недуга, осложнениями болезни также могут стать:
- отёчность лёгких;
- почечная эклампсия;
- кровоизлияние в мозг;
- уремия;
- сильнейшие судорожные припадки;
- нефротическая энцефалопатия;
- острая или хроническая почечная или сердечная недостаточность.
Профилактика и прогноз
Чтобы не допустить развитие гломерулонефрита у детей, необходимо:
- избегать переохлаждения или перегрева организма;
- ограничить потребление соли;
- своевременно лечить любые инфекции и аллергические заболевания;
- обеспечение родителями регулярного осмотра детей у педиатра.
В подавляющем большинстве ситуаций прогноз недуга благоприятный – гломерулонефрит заканчивается полным выздоровлением. Крайне редко наблюдается хронизация воспаления или развитие иных осложнений. Летальный исход наступает лишь в 2% случаев.