Фотодерматоз у детей симптомы лечение
Категория: Кожные заболевания Просмотров: 17575
Фотодерматоз — основные симптомы:
- Головная боль
- Высыпания на коже
- Кожный зуд
- Головокружение
- Тошнота
- Повышенная температура
- Сосудистые звездочки
- Шелушение кожи
- Заложенность носа
- Покраснение лица
- Отечность губ
- Слезоточивость
- Жжение кожи
- Появление узелков на коже
- Появление язв
- Пузырьки на коже
- Ухудшение общего состояния
- Повышенная чувствительность кожи
- Гиперпигментация кожи
- Утолщение кожи
Фотодерматоз — воспалительный процесс на коже в результате повышенной чувствительности как к прямым, так и к отраженным солнечным лучам. Отсутствие терапии может привести к серьезному повреждению эпидермиса.
Спровоцировать развитие дерматологической аномалии могут самые разные предрасполагающие факторы, начиная от протекания аутоиммунных процессов и заканчивая использованием некачественных косметических средств.
Фотодерматозы обладают неспецифическими признаками, характерными для других кожных заболеваний. Основными симптомами принято считать покраснение, зуд кожи, отечность, шелушение, появление множественных высыпаний по типу крапивницы.
Для подтверждения диагноза следует обратиться за помощью к дерматологу или аллергологу. Процесс диагностирования носит комплексный подход и включает тщательный физикальный осмотр, ряд лабораторных и инструментальных процедур.
Лечение фотодерматоза проводится только консервативными способами. Терапия заключается в пероральном приеме и местном использовании лекарственных препаратов. Не исключается применение нетрадиционных методов.
Фотодерматоз — аллергия на солнечные и ультрафиолетовые лучи, но сам солнечный свет не содержит аллергены. Повышенную чувствительность кожного покрова стимулируют вещества, расположенные на коже — фотосенсибилизаторы.
Патогенез заключается в том, что под влиянием солнечных лучей освобождаются и активируются свободные радикалы — нестабильные частички в организме, которые вступают в реакцию с белками. На этом фоне формируются новые комбинации — антигены, способные выступать в качестве пускового механизма для аллергического процесса.
Реакция человеческого организма может быть следующей:
- Фототравматический эффект. Развивается из-за длительного нахождения под прямым солнечным излучением, особенно с 10 до 16 часов. На кожном покрове возникают ожоги.
- Фототоксический. Обусловлен бесконтрольным применением лекарственных препаратов как перорально, так и в виде инъекций. Отмечают появление волдырей, отечность и покраснение.
- Фотоаллергический. Возникает, когда иммунная система человека воспринимает ультрафиолет как чужеродное и опасное влияние. Кожа становится шершавой, покрывается мелкими высыпаниями.
Фотосенсибилизаторами могут выступать много неблагоприятных факторов, которые принято разделять на внешние и внутренние.
Первая группа объединяет вещества, которые попадают непосредственно на поверхность кожного покрова:
- порошки, моющие вещества и иные средства бытовой химии;
- медикаменты;
- косметические средства, особенно те, в составе которых сандаловое масло, бензокаин, масло бергамота, амбра, мускус, бензофенон;
- сок, который выделяется при контакте с некоторыми растениями.
Внутренние источники:
- отягощенная наследственность;
- присутствие в истории болезни какой-либо аллергической реакции;
- сахарный диабет;
- повышенные показатели индекса массы тела;
- нерациональное применение лекарственных препаратов — при несоблюдении суточной нормы и продолжительности приема, предписанных врачом;
- протекание патологий органов пищеварительной системы, поскольку нарушается процесс обезвреживания и вывода токсинов — гепатит в хронической форме, цирроз печени и почечная недостаточность;
- нарушение функционирования эндокринной системы;
- недостаточное поступление в человеческий организм витаминов и питательных веществ;
- любые заболевания, которые приводят к снижению сопротивляемости иммунитета;
- влияние психосоматики.
Необходимо отметить, что на развитие болезни оказывает влияние совершенно безобидный фактор — потребление в пищу некоторых продуктов питания:
- морковь;
- петрушка;
- болгарский перец;
- инжир;
- сельдерей;
- цитрусовые;
- спиртные напитки;
- натуральный кофе;
- морепродукты;
- сухофрукты;
- орехи.
Довольно редко в качестве фотосенсибилизаторов выступают определенные растения, после случайного или преднамеренного контакта с которыми формируется повышенная восприимчивость к солнечному свету. Эта категория провокаторов включает такие травы:
- крапива;
- орхидея;
- боярышник;
- ясенец;
- лебеда;
- осока;
- полынь;
- борщевик;
- зверобой;
- бессмертник;
- клевер;
- лютики.
Одним из предрасполагающих факторов может стать передозировка лекарствами:
- антибактериальными веществами;
- противогрибковыми средствами;
- гормонами;
- антидепрессантами и транквилизаторами;
- кортикостероидами;
- препаратами для нормализации функционирования сердца.
Не только беспорядочный прием медикаментов может вызвать воспалительное поражение кожного покрова, но и их одноразовое применение при условии дальнейшего длительного влияния солнечных или УФ-лучей. Если человек знает, что проведет много времени на солнце, лучше отказаться от использования препаратов.
Все источники патологии приводят к поражению кожи как у взрослых, так и у детей.
Фотодерматозы — не одно заболевание, а целая группа, заболевания которой имеют одинаковые причины возникновения и практически идентичную симптоматическую картину.
Болезнь имеет такие формы протекания:
- Порфирия. Поражается кожа верхних конечностей и лица. Эпидермис приобретает ярко-красный оттенок, покрывается мелкими пузырьками, трещинками и эрозиями.
- Полиморфный фотодерматоз (солнечная почесуха). В патологию вовлекаются открытые участки тела — шея, голова, кисти и плечи. Основным отличием от предыдущего варианта выступает склонность пузырьков и узелков к слиянию в большие пятна или бляшки.
- Пигментная ксеродерма — достаточно редкое наследственное заболевание. Характерны очаги шелушения и гиперпигментации кожи, после чего происходит их атрофия.
- Солнечная крапивница. На открытых участках кожи образуются пятна и узелки, пузыри различных размеров. Такие новообразования могут сливаться друг с другом и формировать бляшки или мокнущие эрозии.
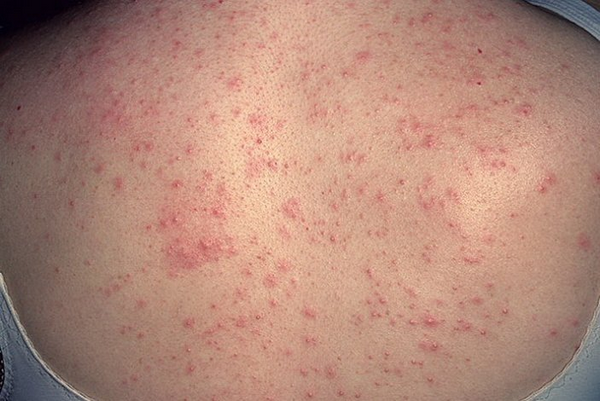
Фотодерматоз на спине
Проявление первых клинических признаков наблюдается даже после кратковременного пребывания человека под прямыми солнечными лучами или иными источниками УФ-излучения. В одних случаях достаточно не более 20 секунд, в других — симптоматика развивается спустя 1–2 часа после влияния провоцирующего фактора.
У детей фотодерматоз представлен такими внешними проявлениями:
- повышенная слезоточивость;
- заложенность носа;
- высыпания на коже, вызывающие сильнейший зуд;
- опухание губ;
- покраснение лица.
Подобная симптоматика очень похожа на обычную аллергию.
У взрослого человека симптомы фотодерматоза будут более обширны и ярко выражены:
- утолщение и шелушение рогового слоя кожи;
- сильнейший зуд и жжение;
- общее недомогание;
- повышение температурных показателей;
- формирование узлов, волдырей, пузырьков, трещин и эрозий на поверхности кожного покрова;
- чрезмерное оволосение вовлеченного в патологию участка кожи;
- конъюнктивит;
- повышенная чувствительность кожи к механическому раздражению;
- гиперпигментация или, наоборот, депигментация;
- непереносимость света;
- расширение капилляров и появление сосудистых «звездочек»;
- приступы головокружения и головной боли;
- образование рубцов и язв на месте лопнувших пузырей;
- постоянная тошнота;
- снижение трудоспособности.
Интенсивность проявления клинических признаков определяется несколькими факторами — провокатором и временем, проведенным под солнечными лучами или ультрафиолетовым излучением.
Чтобы подтвердить диагноз «фотодерматоз», аллергологу или дерматологу недостаточно лишь информации о симптомах. Процесс диагностирования в обязательном порядке должен носить комплексный подход.
Диагностика включает следующие мероприятия:
- ознакомление с историей болезни — для выявления внутренних причин развития недомогания;
- сбор и анализ жизненного анамнеза — для констатации внешнего провоцирующего фактора;
- тщательное изучение состояния кожного покрова;
- пальпация пораженного участка кожи;
- детальный опрос;
- общеклинический и биохимический анализы крови;
- общий анализ урины, проба по Зимницкому;
- гормональные тесты;
- биопсия кожи;
- специфические фотопробы;
- рентгенография;
- ультрасонография;
- КТ;
- МРТ.
Биопсия кожи
Полиморфный фотодерматоз, как и другие разновидности патологии, стоит дифференцировать со следующими заболеваниями:
- системная красная волчанка;
- солнечная эритема;
- красный плоский лишай;
- рожа;
- лучевой, атопический, контактный и аллергический дерматит.
Фотодерматоз легко поддается консервативной терапии. Клиницист выписывает пациенту прием таких лекарственных препаратов:
- противовоспалительные вещества;
- антигистаминные средства;
- кортикостероиды;
- витаминно-минеральные комплексы;
- иммуномодуляторы
Для местного применения часто используют мазь с гормональными веществами и кортикостероидами в составе. Среди медикаментов для местного применения стоит выделить:
- «Фенистил»;
- «Гистан»;
- «Пантенол»;
- «Адвантан»;
- «Содерм»;
- «Бепантен».
Не запрещается использование нетрадиционных методов. Разрешается использование народных средств. Такое лечение направлено на приготовление целебных отваров и настоев для приема внутрь, использования в качестве примочек или как добавки в ванную.
Наиболее эффективные компоненты:
- майоран;
- пихта;
- сок алоэ;
- корень солодки;
- пассифлора;
- герань;
- чистотел;
- ноготки;
- корень лопуха;
- веточки сосны;
- овсяные хлопья;
- еловые шишки.
В крайне тяжелых случаях обращаются к малоинвазивным процедурам — криодеструкции, лазерной вапоризации и дозированному УФ-излучению.
Для предупреждения появления проблемы следует лишь соблюдать несколько несложных профилактических правил:
- полностью исключить влияние провоцирующих фотосенсибилизаторов;
- отказаться от пребывания под прямыми солнечными лучами без предварительного нанесения на кожу защитных средств;
- носить защитную одежду;
- правильно и сбалансировано питаться;
- употреблять достаточное количество жидкости в сутки — не менее 2 литров;
- принимать медикаменты согласно рекомендациям лечащего врача;
- своевременно лечить патологии, которые могут вызвать воспалительное поражение кожи;
- регулярно проходить полный профилактический осмотр в медицинском учреждении.
Прогноз фотодерматоза в большинстве случаев благоприятный. При комплексном лечении и добросовестном соблюдении правил профилактики можно достичь полного выздоровления. Стоит отметить, что наиболее частое последствие болезни — рецидив.
- Как лечить солнечную аллергию
- Препараты от аллергии нового поколения
- Какие анализы сдают для выявления аллергии