Аритмия сердца симптомы лечение у детей
Причины аритмии у детей
Почему же развивается аритмия? Причин приводящие к развитию аритмии у детей множество, но для лучшего понимания их можно разделить на три основные группы.
- Сердечные или кардиальные причины. В основном это врожденные пороки развития сердца, например дефект межпредсердной перегородки или открытый атриовентрикулярный канал, такие поражения в первую очередь приводят к нарушениям гемодинамики и имеют свою, типичную клиническую картину. С другой стороны, это может быть результатом перенесенных тяжелых инфекций, аутоиммунных или иных воспалительных процессов, поражающих, непосредственно проводящую систему сердца.
- Внесердечные или экстракардиальные. К врожденным причинам в данном случае относят недоношенность или недостаточность питания плода, которая не позволяет полноценно развиться сердечной нервной системе. К приобретенным , в таком случае, относят аритмии возникшие на фоне нарушение гормонального баланса в организме, эмоционального перенапряжение или иных заболеваний нервной система, как например вегето-сосудистая дистония.
- Совмещенные. В данном случае речь обычно о тех случаях, когда одновременно присутствуют причины из обоих пунктов выше. Нередко такие аритмии сложнее в диагностики и требуют более грамотной врачебной тактики.
Что касательно синусовой аритмии у детей, которую очень часто ставят наши педиатры, то в большинстве случаев она носит функциональный характер. В таком случае, аритмия, носит приспособительный характер, адаптируя детское тело к условиям повешенной физической или эмоциональной нагрузки.
Классификация аритмии у детей
Чаще всего аритмию различают по типу нарушения той или иной функции миокарда, как-то нарушение автоматизма или возбудимости сердечной мышцы, проблемы в проводящей системе сердца, или сочетание этих нарушений.
Разберем подробнее каждую из этих групп:
Нарушение автоматизма сердечной мышцы включает в себя следующие нозологии: синусовая аритмия, детская синусовая брадикардия или тахикардия. Сюда же относятся медленные выскальзывающие ритмы, а также миграция водителя ритма.
Синусовая тахикардия у детей и брадикардия
Тип аритмии, при котором происходит учащение (тахикардия) или снижение (брадикардия) частоты пульса не более чем на 30 ударов в минуту от возрастной нормы ребенка.
Синусовая аритмия
Аритмия характерная для детей любого возраста, но встречающаяся в основном у школьников и протекающая в основном по типу дыхательной аритмии. Характерным для этого вида аритмии является различная длительность сердечных комплексов на ЭКГ, а также снижением дыхательной аритмии во время нагрузки.
Миграция источника ритма
Аритмия, которая возникает по причине того, что главным «водителем ритма» при аритмии является не синусовый узел, а другой участок проводящей системы сердца. На ЭКГ этот тип аритмий характеризуется различной конфигурацией зубца P в разных отведениях.
К нарушениям возбудимости миокарда, относят следующие аритмии: экстрасистолию, непароксизмальную и пароксизмальную тахикардию. К нарушению возбудимости также можно отнести также мерцательную аритмию: мерцание и трепетание предсердий или желудочков сердца.
Экстрасистолия
Характеризуется появлением экстрасистолы, которое на ЭКГ определяется как внеочередное сердечное сокращение. По месту возникновение внеочередного импульса на сокращение сердечной мышцы их делят на желудочковые и предсердные. Экстрасистолы протекают бессимптомно, редко пациенты чувствуют единичные моменты дискомфорта в области сердца.
Пароксизмальная тахикардия
Приступы резкого значительного учащения частоты сердечных сокращений, свыше 160 ударов в минуту. Симптоматически, ребенок ощущает беспокойство, тревогу, боли и «ощущение сдавливания» за грудиной.
Мерцательная аритмия
На врачебном жаргоне звучит как «мерцалка» — достаточно тяжелая аритмия связанная с нарушением согласованного сокращения камер сердца. Обычно, мерцательная аритмия возникает на фоне серьезных органических поражений сердца.
Нарушения функции проводимости в сердце, включат в себя явления синоатриальной блокады, внутрипредсердной и внутрижелудочковой блокады, а также блокадой атриовентрикулярного узла.
Нарушения функции проведения
По типу блокады, обычно определяются по результатам ЭКГ. В большинстве случаев, блокада проявляется нарушением правильного сокращения сердечной мышцы вследствие проблем с распространением возбуждения по его отделам. Это значительно снижает переносимость физической нагрузки, поэтому слабость и плохое самочувствие при физической нагрузке и у больных с блокадами явление довольно частое. На ЭКГ блокада может определяется как увеличение интервалов P-Q, так и выпадением отдельных сердечных комплексов, в случаях полной блокады может наблюдаться полное рассогласование сокращений предсердий и желудочков.
Также существует отдельная классификация аритмий по степени их клинической значимости:
- К аритмиями не имеющим клинического значения, относят редкие, пропекающие бессимптомно и не влияющие на нормальный рост и развитие ребенка аритмии, как например редкие одиночные экстрасистолы, синусовая брадикардия или тахикардия.
- К клинически значимым аритмиям относят нарушения ритма стойкого характера, с явной клиникой и значительно и сильно отражающиеся на самочувствии пациента. Например, такие аритмии как экстрасистолы которые регистрируются достаточно часто, пароксизмальные аритмии, а также синдром ВПВ и как и некоторые другие виды аритмий, относятся к клинически значимым.
Симптомы аритмии у детей
Половина случаев детской аритмии протекает бессимптомно и выявляется, только во время диспансеризации или как случайная находка во время обследование по причине заболевания не связанного с сердечнососудистой системой.
В целом, диагностика аритмий достаточно затруднена в силу абсолютно не специфичных жалоб пациентов на повышенную утомляемость, слабость и плохое самочувствие после занятий физкультурой, головными болям, головокружениями и обмороками. Реже больные жалуются непосредственно на тяжестью и дискомфортом в области сердца или ощущения перебоев в его работе. Конечно, если ребенок говорит о том, что ощущает как сердце «замирает» или наоборот проскакивает особенно сильным ударом, это серьезный «звоночек» после которого нужно срочно бежать к врачу.
Особенно сложна диагностика аритмий у младенцев. Заподозрить проблемы с сердцем у малышей первого года жизни, можно по внезапному изменению цвета кожи (кожа бледнеет целиком или отдельными участками, такими как носогубной треугольник), появлению у ребенка отдышки, отказом от груди, а также общем беспокойстве и плохом сне.
Не пренебрегайте плановой диспансеризацией даже если у Вашего ребенка все в порядке, а в случае возникновения проблем и не откладывайте поход в врачу как бы сильно Вы заняты не были.
Все же в рамках ознакомления, предлагаем Вам ознакомиться с классическими клиническими картинами отдельных видов аритмий.
Пароксизмальная тахикардия
В случае пароксизмальной тахикардии детей, приступ развивается быстро и неожиданно. Ребенок жалуется на боли грудиной и в левом подреберье. Может появиться одышка. Визуально отмечают бледность кожных покровов и пульсацию яремных вен. Потеря сознания, головокружение и тошнота также характерны для данного вида аритмий.
Длительность приступа не меньше 5 секунд. Частота подобны приступов может достигать несколько раз в месяц.
Во время приступа может выявляться явная тахикардия (учащенное сердцебиение), а также уравнивание интервалов между тонами сердца (ритм маятника). Пульс слабый, давление понижено.
Синдром Морганьи-Эдемса-Стокса
При этом виде аритмии, сначала больной бледнеет, затем кожные покровы становятся цианотичными. Цианоз может сопровождаться судорогами, обмороком. Возможно непроизвольное мочеиспускание в процессе приступа.
Пульс слабый или не прощупывается. Длительность приступа от нескольких секунд до пары минут. Чем дольше длится приступ, тем хуже. Не исключен летальный исход.
Мерцательная аритмия
Состояние ребенка больного аритмией мерцательного типа, во время приступа ухудшается резко. Во время приступа больной испытывает сильный страх. Тоны сердца, выслушиваемые врачом во время приступа, характеризуются хаотичностью, тоны сердца могут звучать звучат раз от раза иначе, а паузы между ними сильно различаются по длительности. Также типичным для мерцательной аритмии является так называемый «дефицит пульса», когда количеству сердечных ударов, разнится с частотой пульса.
Синдром слабости синусового узла
В большинстве случае в протекает без каких либо симптомов, в запущенных случаях, при сильном снижении частоты сердечного ритма, могут наблюдаться эпизоды потери сознания.
Диагностика аритмии у детей
Первые признаки аритмии у детей можно уже при первичном осмотре, такая обыкновенная процедура как замер пульса уже позволяет с большой долей вероятности заподозрить аритмию. Частота, сила и равномерность пульсовой волны, а также соотношение пульса на левой и правой руке, многое могут сказать опытному детского кардиологу и именно поэтому, с этого исследования начинают осмотр.
Замерить частоту пульса можно и самостоятельно, но при этом, следует помнить следующие нормальные показатели пульса у детей различных возрастных групп, а именно: до первого года жизни 140 ударов в минуту, в год ЧСС (частота сердечных сокращений) достигает 120. В 5 лет ЧСС уже 100 сокращений в минуту, к 10 годам 90, а у подростков постепенно уравнивает с показателями здорового человека, то есть 60–80 ударов сердца в минуту.
Аускультация сердца — тоже достаточно простая процедура, которую можно провести на первом приеме. Аускультация, процедура, когда при помощи фонендоскопа врач выслушивает нарушения в работе сердца. Непосредственно для диагностики детской аритмии это не столь информативно, но с другой стороны позволяет выявить другие нарушения в сердце, которые в свою очередь могут приводить к аритмии. Например, патологические шумы в сердце при дефекте межпредсердной перегородки выслушиваются при аускультации, а данная патология в свою очередь может приводить к аритмии.
ЭКГ, она же электрокардиограмма — базовое, стандартное и высокоинформативное исследование, которое проводится при подозрении на аритмию. ЭКГ этот тот метод диагностики, который позволяет достоверно определить как точную разновидность аритмии, так и степень ее выраженности.
Не стоит пытаться расшифровать запись ЭКГ самостоятельно, грамотную расшифровку может дать только кардиолог, а в идеальном варианте детский кардиолог. Множество нюансов при самостоятельной расшифровке могут привести к неправильной интерпретации а, следовательно, лишним сомнениям и беспокойству.
Электрокардиографическое обследование детей с аритмией, дополнительно может включать в себя:
- регистрацию ЭКГ в положении лежа;
- ЭКГ в положении стоя;
- ЭКГ после физической нагрузки.
Отдельными видами ЭКГ диагностики являются, например суточная запись ЭКГ или холтеровское мониторирование (ЭКГ по Холтеру) — оно позволяет выявить редкие, эпизодические нарушения работы сердца, а также связать их с другими процессами происходящие в организме.
Особняком, также стоят так называемые «нагрузочные ЭКГ тесты», например велоэргометрия, тредмил-тест, а также фармакологические пробы, например с использованием атропина. В этих исследованиях, создается дополнительная, строго контролируемая нагрузка на сердце, в процессе которой проводится собственно снятие электрокардиограммы с пациента. Такие тесты позволяют определить даже скрытые нарушения в работе сердца, которые проявляются только при сильной нагрузке, но между тем имеют место быть и приносить трудности ребенку, например во время занятий спортом.
Для установления сопутствующего органического поражения сердца, использую ЭхоКГ (УЗИ сердца), этот метод исследование позволяет выявить возможное поражение кардиальной мышцы или сердечный клапанов, а также оценить насосную функцию сердца.
Дополнительно при диагностики аритмии, детский кардиолог может обратиться за консультацией эндокринолога и невролога — это стандартная практика.
Лечение аритмии у детей
Лечением детской аритмии занимается участковый педиатр или детский кардиолог. В основном лечение амбулаторное, стационарно лечатся только в крайнем случае.
Главным в лечении любого заболевании является правило — «лечить болезнь, а не симптомы», что полностью применительно, в том числе и для детской аритмии.
Аритмии функционального характера не требуют медикаментозного лечения, в таком случае ограничиваются корректированием режима труда и отдыха, оптимизацией нагрузки и обеспечению полноценного отдыха для ребенка.
Выбор тактики лечения остается на усмотрение лечащего врача, это может быть как консервативная терапия, так и хирургического лечение.
В лечении клинически значимых аритмий у детей используются консервативные медикаментозные и хирургические подходы.
При любом характере аритмии, лечение должно быть максимально «идиопатическим», т.е. направленным на лечение причины аритмии, к которому относится лечение ревматизма, устранение очагов хронической инфекции (миндалины, кариес и другие), коррекцию гормональных нарушений или отмену лекарств вызывающих нарушения ритма.
Фармакологическое лечение аритмии держится на трех китах:
- Восстановление баланса электролитов в сердечной мышце. Для этого применяются такие препараты как панангин, магний B6, калий оротат и другие.
- Использование собственно антиаритмических средств, как например верапамил, амиодарон или новокаинамид.
- Улучшение трофики (питания) сердечной мышцы. Для улучшения метаболизма в миокарде применяются такие препараты как рибоксин или кокарбоксилаза.
Хирургическое лечение используют при недостаточной эффективности консервативной терапии. В рамках хирургического лечения используют следующие малоинвазивные методы как:
- Использование методик радиочастотная абляции или криоабляции участков сердца провоцирующих аритмии.
- Установка электрокардиостимулятора или кардиовертер-дефибриллятора.
- Устранение иных экстракардиальных или кардиальных причин аритмий.
К народной медицине в случае аритмии лучше не прибегать, в вопросах лечения сердца особенно важна точная дозировка действующих веществ в лекарствах, которой добиться средствами народной медицине не получится.
Прогноз и профилактика аритмии у детей
Прогноз детской аритмии напрямую зависит от характера и степени заболевания и если для функциональных аритмий прогноз благоприятный, то серьезные, комбинированные аритмии, AB блокады III степени, а также аритмии на фоне органического поражения сердца имеют неблагоприятный прогноз. Прогноз тем менее благоприятен, чем позже начато лечение, в стадии компенсации современная медицина имеет шанс справиться даже с самой серьезной патологией.
Поэтому никогда не стоит опускать руки, медицина в вопросах кардиологии шагнула очень далеко. Применение кардиостимуляторов, искусственных клапанов или даже замены больного сердца на искусственное или здоровое донорское — позволяют справиться даже с самым серьезным недугом. И тут главное успеть своевременно, заподозрить патологию и начать полноценное лечение без отлагательств.
Поэтому самыми важными аспектами профилактики болезней сердца являются в первую очередь своевременно прохождение диспансеризации, а также лечение любых хронических заболеваний влияющих на работу сердца, например ревматизма или заболевания щитовидной железы.
При этом, полезными будут следующие рекомендации:
- Соблюдение диеты и контроль массы тела. Питание ребенка должно быть сбалансированным по количеству и качеству, стоит избегать перееданий, обильных приемов пищи перед сном, а также большого количества сладостей и жирной пищи. А вот продукты богатые магнием и калием, такие как сухофрукты, орехи, свежие овощи, например кабачки или тыква, постоянно должны присутствовать в рационе.
- Физические нагрузки. Физическая активность ребенка должна быть достаточной. Следует, как с осторожностью относится к экстремальным нагрузкам в детском и юношеском спорте, так и избегать гиподинамии и малоподвижного образа жизни ребенка.
- Контроль эмоционального состояния. Дети очень восприимчивы к стрессу и тяжело на него реагируют, при чрезмерной возбудимости стоит принимать седативные препараты, такие как настои валерианы или пустырника, также стоит помогать ребенку решать его психологические проблемы. В случае, же если самостоятельно не получается справиться с эмоциональными проблемами у ребенка, стоит незамедлительно обратится к детскому психологу.
- Соблюдение режима. Ребенку требуется не меньше 8 часов сна в сутки, в идеальном варианте, отбой должен быть в 9–10 часов вечера, что бы ребенок мог полноценно выспаться перед предстоящей учебой.
- Контроль глюкозы и холестерина. У детей склонных к ожирению или больных сахарным диабетом, постоянный контроль эти двух показателей крайне важен.
Следите со здоровьем своего ребенка и не откладывайте поход к врачу, если считаете, что Ваш ребенок заболел. Помните, что своевременное обращение к аккредитованному специалисту — залог успешного лечения.
Полезное видео
Содержание
- 1 Аритмия у ребенка: причины, виды, симптомы
- 2 Лечение аритмии у детей и профилактика аритмии сердца у детей
- 3 Причины аритмии у детей
- 4 Классификация аритмии у детей
- 5 Симптомы аритмии у детей
- 6 Диагностика аритмии у детей
- 7 Лечение аритмии у детей
- 8 Прогноз и профилактика аритмии у детей
- 9 Полезное видео
- 9.0.1 Аритмия. Что это? Что делать? Советы родителям.
- 9.0.2 Боли в сердце, что делать и как помочь, предотвратить — Доктор Комаровский
- 9.0.3 Опасна ли синусовая аритмия у детей? Как лечить аритмию у ребенка 10 лет?
- 9.0.4 Какова основная причина дыхательного варианта аритмии? Ребенку 5 лет.
- 9.0.5 Как связаны синусовая аритмия у детей 9 лет и спорт?
- 9.0.6 Опасна ли выраженная синусовая аритмия у ребенка 6 лет?
- 9.0.7 У ребенка 7 лет появилась аритмия. Что делать?
- 10 Причины аритмии у детей
- 11 Лечение аритмии у детей
- 12 Мерцательная аритмия у детей
- 12.1 Другие статьи на тему:
- 12.2 У вашего ребенка есть Аритмия ? Поделитесь!
- 12.3 Что это за лекарственное средство?
- 12.4 Терапевтическое воздействие
- 12.5 Кому можно использовать успокоительное средство?
- 12.6 Дозы приема таблеток
- 12.7 Применение при беременности и лактации
- 12.8 Влияние на способность управлять автомобилями и механизмами
- 12.9 Передозировка: симптомы, что делать?
- 12.10 Как он взаимодействует с другими лекарственными препаратами?
- 12.11 Можно ли его сочетать с алкоголем?
- 12.12 Побочные эффекты от приема этого средства
- 12.13 Кому нельзя его применять?
- 12.14 В чем отличие детского варианта от взрослого?
- 12.15 Чем можно его заменить?
- 12.16 Отзывы пациентов
- 12.17 Отзывы врачей
- 13 Опасны ли для ребенка повышенные тромбоциты
- 14 Коротко о ритме сердца и его нарушении
- 15 Причины возникновения аритмий
- 16 Симптомы аритмии у детей
- 17 Синусовая аритмия у детей
- 18 Дыхательная аритмия у детей
- 19 Экстрасистолия у детей
- 20 Фибрилляция предсердий у детей
- 21 Блокады проведения импульса у детей
- 22 Диагностика аритмий у детей
- 23 Лечение аритмии у детей
- 24 Этиология
- 25 Классификация
- 26 Симптоматика
- 27 Диагностика
- 28 Лечение
- 29 Профилактика
Аритмия. Что это? Что делать? Советы родителям.
Боли в сердце, что делать и как помочь, предотвратить — Доктор Комаровский
Аритмия у ребенка: причины, виды, симптомы
Сердце — главный орган сердечно-сосудистой системы. Оно — живой насос, помогающий доставлять в различные органы питательные вещества, в том числе кислород.
Оглавление:
- Аритмия у ребенка: причины, виды, симптомы
- Лечение аритмии у детей и профилактика аритмии сердца у детей
- Аритмия у детей
- Причины аритмии у детей
- Классификация аритмии у детей
- Синусовая тахикардия у детей и брадикардия
- Синусовая аритмия
- Миграция источника ритма
- Экстрасистолия
- Пароксизмальная тахикардия
- Мерцательная аритмия
- Нарушения функции проведения
- Симптомы аритмии у детей
- Пароксизмальная тахикардия
- Синдром Морганьи-Эдемса-Стокса
- Мерцательная аритмия
- Синдром слабости синусового узла
- Диагностика аритмии у детей
- Лечение аритмии у детей
- Прогноз и профилактика аритмии у детей
- Полезное видео
- Аритмия. Что это? Что делать? Советы родителям.
- Боли в сердце, что делать и как помочь, предотвратить — Доктор Комаровский
- Вопрос-ответ
- Опасна ли синусовая аритмия у детей? Как лечить аритмию у ребенка 10 лет?
- Какова основная причина дыхательного варианта аритмии? Ребенку 5 лет.
- Как связаны синусовая аритмия у детей 9 лет и спорт?
- Опасна ли выраженная синусовая аритмия у ребенка 6 лет?
- У ребенка 7 лет появилась аритмия. Что делать?
- Аритмия у детей: причины, симптомы, лечение
- Причины аритмии у детей
- Лечение аритмии у детей
- Мерцательная аритмия у детей
- Другие статьи на тему:
- У вашего ребенка есть Аритмия ? Поделитесь!
- Аритмия у ребенка 5 лет доктор комаровский
- Что это за лекарственное средство?
- Терапевтическое воздействие
- Кому можно использовать успокоительное средство?
- Дозы приема таблеток
- Применение при беременности и лактации
- Влияние на способность управлять автомобилями и механизмами
- Передозировка: симптомы, что делать?
- Как он взаимодействует с другими лекарственными препаратами?
- Можно ли его сочетать с алкоголем?
- Побочные эффекты от приема этого средства
- Кому нельзя его применять?
- В чем отличие детского варианта от взрослого?
- Чем можно его заменить?
- Отзывы пациентов
- Отзывы врачей
- Опасны ли для ребенка повышенные тромбоциты
- Что такое тромбоциты
- Норма тромбоцитов
- Как правильно сдавать кровь
- Норма тромбоцитов
- О тромбоцитозе
- Почему возникает тромбоцитоз
- Виды тромбоцитоза
- Лечение
Размеренная работа сердечной мышцы контролируется вегетативной нервной системой.
Аритмия — это какие-либо изменения в регулярном ритме сердечных сокращений. Аритмия может возникнуть в результате физического состояния — такого, как порок сердца, или в ответ на внешние факторы, такие как лихорадка, инфекции и некоторые лекарственные препараты. Даже плач и активная игра могут на короткое время вызвать изменения в скорости работы сердца у ребенка.
Частота сердечных сокращений (ЧСС) измеряется путем подсчета количества ударов в минуту.
Нормальная частота сердечных сокращений изменяется в зависимости от таких факторов, как возраст и образа жизни. Например, спортсмены часто имеют более низкую ЧСС.
Частота сердечных сокращений уменьшается по мере того, как дети становятся старше. Средние диапазоны ЧСС (в ударах в минуту):
- у детей от рождения до 3-х месячного возраста:;
- у детей 1-4 лет:;
- у детей 5-7 лет:;
- у детей 8-12 лет: 55-95;
- у подростков: 70-80.
У мальчиков с 12-летнего возраста ЧСС может быть ниже, чем у девочек.
Большинство случаев аритмии безвредны, но некоторые из них могут быть серьезными и даже опасными для жизни. Если сердце вашего ребенка бьется слишком быстро (состояние, известное как тахикардия), или слишком медленно (брадикардия), это может повлиять на способность сердца эффективно перекачивать кровь к остальным частям тела. Нерегулярный поток крови может привести к повреждению органов, в том числе почек, печени, сердца и головного мозга.
Что вызывает аритмию у ребенка?
Аритмия может произойти в результате различных факторов, таких как:
- поражение сердечной мышцы (кардиомиопатия);
- врожденный порок сердца;
- операции на сердце;
- инфекции;
- химический дисбаланс крови;
- лихорадка;
- употребление напитков с кофеином, алкоголя;
- стресс;
- прием некоторых лекарственных препаратов (например, с адреналином и атропином, а также бета-блокаторы).
Есть много типов аритмии у ребенка, но их можно сгруппировать в основные категории:
- наджелудочковая (предсердная) аритмия;
- желудочковая аритмия;
- брадиаритмия (понижение ЧСС ниже 60 ударов в минуту);
- тахиаритмия (повышение ЧСС).
Предсердная аритмия у детей бывает следующих видов:
- Преждевременное предсердное сокращение — преждевременное сокращение отделов сердца.
- Наджелудочковая тахикардия — быстрый, обычно регулярный ритм, начинающийся в верхних отделах сердца. Начинается и заканчивается внезапно.
- АВ-узловая реципрокная тахикардия — учащенное сердцебиение на участке сердца (АВ-узле), который отвечает за замедление проведения электрического импульса, идущего от предсердия к желудочкам.
- Мерцательная аритмия — это состояние, при котором импульсы начинаются и распространяются через предсердия, «соревнуясь» за возможность путешествовать через АВ-узел. В итоге электрические сигналы поступают от предсердия с очень быстрой и непредсказуемой скоростью.
- Трепетание предсердий — состояние, при котором электрические сигналы поступают от предсердий с учащенной, но регулярной скоростью, часто заставляя желудочки сокращаться быстрее, при этом увеличивается частота сердечных сокращений.
- Синдром Вольфа-Паркинсона-Уайта — электрический сигнал прибывает в желудочек слишком быстро.
Желудочковые аритмии у детей бывают следующих видов:
- Преждевременное сокращение желудочков — дополнительные удары, начинающиеся в желудочках. Это происходит, когда электрический сигнал начинается в желудочках, заставляя их сокращаться, прежде чем они примут сигналы от предсердия.
- Желудочковая тахикардия — угрожающее жизни состояние, при котором электрические сигналы идут из желудочков с учащенной и нерегулярной скоростью.
- Фибрилляция желудочков — нерегулярные импульсы из желудочков. В результате желудочки не могут нормально заполняться кровью.
Виды брадиаритмии у детей включают в себя синусовую аритмию сердца у детей — состояние, при котором частота сердечных сокращений изменяется с дыханием. Это доброкачественное (не опасное) состояние. А также сердечный блок — это задержка или полное блокирование электрического импульса, идущего от синусового узла к желудочкам. Часто вызывается врожденным пороком сердца, но также может быть результатом болезни или травмы.
Синусовая тахикардия — состояние, при котором электрические импульсы из синусового узла идут с повышенной скоростью. Чаще всего, синусовая тахикардия возникает как нормальная реакция сердца на повышенные энергетические потребности организма.
Дети школьного возраста могут сообщить родителям об учащенном или наоборот, замедленном сердцебиении или о том, что сердце «пропускает удары». У младенцев и детей младшего возраста можно заметить такие симптомы аритмии как бледность кожи, раздражительность и незаинтересованность в еде.
Некоторые общие симптомы аритмии у ребенка включают:
- усталость;
- сильное сердцебиение;
- чувство головокружения;
- обморок или предобморочное состояние;
- бледность кожи;
- боль в груди;
- медленное сердцебиение;
- быстрое сердцебиение;
- чувство пауз между ударами сердца;
- потливость;
- сбивчивое дыхание;
- трудности при кормлении (у маленьких детей);
- раздражительность у детей раннего возраста.
Врач начнет с истории болезни, включая изучение симптомов и признаков болезни, а также проведет медицинский осмотр. Он может назначить анализы крови, чтобы исключить лекарства и инфекцию как причину аритмии. Врач может также назначить электрокардиограмму (ЭКГ). Это тест, который фиксирует сердцебиение. Терапевт может направить ребенка к детскому кардиологу, врачу, который специализируется на детских заболеваниях сердца.
Если у вашего ребенка нет симптомов аритмии во время ЭКГ, врач может порекомендовать использовать другой тип устройства для записи сердцебиение ребенка. Например, портативный монитор, который можно использовать в домашних условиях. Этот метод носит название «суточная запись ЭКГ по Холтеру».
В некоторых случаях используют имплантируемые мониторы, которые можно носить на срок до одного года или более.
Другие тесты, которые могут потребоваться в зависимости от ситуации:
- Электрофизиологический тест — во время этого испытания, небольшая, тонкая трубка вставляется в кровеносный сосуд в ногу или руку и продвигается к сердцу. Это позволяет врачу найти место происхождения аритмия в пределах тканей сердца.
- Тест с наклонным столом — показывает, как частота сердечных сокращений и кровяное давление реагируют на изменение в положении лежа и стоя.
Лечение аритмии у детей и профилактика аритмии сердца у детей
У детей существует два вида аритмии:
- Дыхательная аритмия. Проявляется в виде повышения ЧСС во время вдоха, и снижения во время выдоха. По мере созревания вегетативной нервной системы состояние проходит само по себе.
- Аритмия, не связанная с дыханием. Возникает вследствие осложнения ревматизма, различных инфекций, заболевания щитовидной железы, проблем с сердцем и сосудами. Требует лечения.
Многие родители задают детским кардиологам вопрос: может ли аритмия у детей пройти сама? Да, может, если она вызвана, например, активной деятельностью. Кроме того, многие случаи аритмии у детей безвредны и не нуждаются в лечении. Стоит убрать основную проблему (стресс, лихорадку и т.д.) и аритмия исчезнет следом за ней.
Как утверждает известный детский врач Е.О.Комаровский синусовая аритмия сердца у детей — это норма и странно, когда ее нет. Она совершенно безобидна в отличие от фибрилляции желудочков. Лечение назначается в зависимости от возраста ребенка, типа и причины аритмии.
Варианты лечения включают в себя:
- Медикаментозные средства. Многие аритмии реагируют на лекарства и не требуют никакого другого лечения. Однако лекарства имеют побочные эффекты, и их следует учитывать.
- Радиочастотную абляцию. Эта процедура включает катетеризацию сердца и использование радиочастотной энергии, воздействующей на область, где начинается аритмия, нагревая ее и вызывая гибель тканей. Этот метод, как правило, используется для лечения многих форм тахикардии.
- Кардиоверсию. Это процедура, при которой электрический шок доставляется к сердцу, чтобы преобразовать нерегулярный или быстрый сердечный ритм в нормальный.
- Имплантацию устройств, таких как кардиостимулятор и кардиодефибриллятор. Кардиостимулятор — это небольшое устройство, расположенное непосредственно под кожей. Оно использует электрические импульсы для управления сердечным ритмом. Кардиодефибриллятор также находится под кожей. Он использует электрические импульсы или удары сердца, чтобы помочь контролировать угрожающую жизни аритмию.
- Хирургию. Обычно рекомендуется для лечения фибрилляции предсердий. Хирург делает небольшие надрезы в предсердии , чтобы предотвратить распространение неупорядоченных сигналов из этой области.
Профилактика аритмии у детей очень проста, ребенку нужно быть физически активным (но не перенапрягаться), выполнять утреннюю гимнастику, часто бывать на открытом воздухе, посещать бассейн, избегать стресса.
Помните, что самолечение опасно для вашего здоровья! Обязательно проконсультируйтесь с лечащим врачом! Информация на сайте представлена исключительно в популярно-ознакомительных целях и не претендует на справочную и медицинскую точность, не является руководством к действию.
Источник: у детей
Аритмия, поставленная детским кардиологом или участковым врачом педиатром, подчас, звучит как приговор. Все ли так страшно как нам кажется, почему это произошло и что следует предпринять? — постараемся вместе разобраться с этими вопросами, глубже изучив возникшую проблему.
Для начала, нужно понять, что же такое аритмия: «Детская аритмия это нарушение нормальной работы сердечной мышцы, заключающаяся в изменении правильного ритма, частоты или силы сокращения сердца, обусловленное врожденными или приобретенными факторами. Аритмия, клинически может проявляться нарушением кровообращения, так и протекать бессимптомно».
Если Вашему ребенку, был поставлен диагноз аритмия, не стоит впадать в панику, а следует провести полный спектр обследования и получить консультацию опытных специалистов, специализирующихся на данном заболевании.
Даже у полностью здоровых детей, в процессе взросления, могут диагностировать различные виды аритмии и тут важно разобраться, действительно ли ребенок нуждается в лечении или нарушения ритма носят временный, физиологический характер.
Наибольший риск развития аритмии у новорожденных детей, а также следующих возрастных группах 4–5 лет, 7–8 лет и 12–14 лет, поэтому в этом в возрасте у детей во время диспансеризации, особое внимание уделяют работе сердца.
Причины аритмии у детей
Почему же развивается аритмия? Причин приводящие к развитию аритмии у детей множество, но для лучшего понимания их можно разделить на три основные группы.
- Сердечные или кардиальные причины. В основном это врожденные пороки развития сердца, например дефект межпредсердной перегородки или открытый атриовентрикулярный канал, такие поражения в первую очередь приводят к нарушениям гемодинамики и имеют свою, типичную клиническую картину. С другой стороны, это может быть результатом перенесенных тяжелых инфекций, аутоиммунных или иных воспалительных процессов, поражающих, непосредственно проводящую систему сердца.
- Внесердечные или экстракардиальные. К врожденным причинам в данном случае относят недоношенность или недостаточность питания плода, которая не позволяет полноценно развиться сердечной нервной системе. К приобретенным , в таком случае, относят аритмии возникшие на фоне нарушение гормонального баланса в организме, эмоционального перенапряжение или иных заболеваний нервной система, как например вегето-сосудистая дистония.
- Совмещенные. В данном случае речь обычно о тех случаях, когда одновременно присутствуют причины из обоих пунктов выше. Нередко такие аритмии сложнее в диагностики и требуют более грамотной врачебной тактики.
Что же касательно синусовой аритмии у детей, которую очень часто ставят наши педиатры, то в большинстве случаев она носит функциональный характер. В таком случае, аритмия, носит приспособительный характер, адаптируя детское тело к условиям повешенной физической или эмоциональной нагрузки.
Классификация аритмии у детей
Чаще всего аритмию различают по типу нарушения той или иной функции миокарда, как-то нарушение автоматизма или возбудимости сердечной мышцы, проблемы в проводящей системе сердца, или сочетание этих нарушений.
Разберем подробнее каждую из этих групп:
Нарушение автоматизма сердечной мышцы включает в себя следующие нозологии: синусовая аритмия, детская синусовая брадикардия или тахикардия. Сюда же относятся медленные выскальзывающие ритмы, а также миграция водителя ритма.
Синусовая тахикардия у детей и брадикардия
Тип аритмии, при котором происходит учащение (тахикардия) или снижение (брадикардия) частоты пульса не более чем на 30 ударов в минуту от возрастной нормы ребенка.
Синусовая аритмия
Аритмия характерная для детей любого возраста, но встречающаяся в основном у школьников и протекающая в основном по типу дыхательной аритмии. Характерным для этого вида аритмии является различная длительность сердечных комплексов на ЭКГ, а также снижением дыхательной аритмии во время нагрузки.
Миграция источника ритма
Аритмия, которая возникает по причине того, что главным «водителем ритма» при аритмии является не синусовый узел, а другой участок проводящей системы сердца. На ЭКГ этот тип аритмий характеризуется различной конфигурацией зубца P в разных отведениях.
К нарушениям возбудимости миокарда, относят следующие аритмии: экстрасистолию, непароксизмальную и пароксизмальную тахикардию. К нарушению возбудимости также можно отнести также мерцательную аритмию: мерцание и трепетание предсердий или желудочков сердца.
Экстрасистолия
Характеризуется появлением экстрасистолы, которое на ЭКГ определяется как внеочередное сердечное сокращение. По месту возникновение внеочередного импульса на сокращение сердечной мышцы их делят на желудочковые и предсердные. Экстрасистолы протекают бессимптомно, редко пациенты чувствуют единичные моменты дискомфорта в области сердца.
Пароксизмальная тахикардия
Приступы резкого значительного учащения частоты сердечных сокращений, свыше 160 ударов в минуту. Симптоматически, ребенок ощущает беспокойство, тревогу, боли и «ощущение сдавливания» за грудиной.
Мерцательная аритмия
На врачебном жаргоне звучит как «мерцалка» — достаточно тяжелая аритмия связанная с нарушением согласованного сокращения камер сердца. Обычно, мерцательная аритмия возникает на фоне серьезных органических поражений сердца.
Нарушения функции проводимости в сердце, включат в себя явления синоатриальной блокады, внутрипредсердной и внутрижелудочковой блокады, а также блокадой атриовентрикулярного узла.
Нарушения функции проведения
По типу блокады, обычно определяются по результатам ЭКГ. В большинстве случаев, блокада проявляется нарушением правильного сокращения сердечной мышцы вследствие проблем с распространением возбуждения по его отделам. Это значительно снижает переносимость физической нагрузки, поэтому слабость и плохое самочувствие при физической нагрузке и у больных с блокадами явление довольно частое. На ЭКГ блокада может определяется как увеличение интервалов P-Q, так и выпадением отдельных сердечных комплексов, в случаях полной блокады может наблюдаться полное рассогласование сокращений предсердий и желудочков.
Также существует отдельная классификация аритмий по степени их клинической значимости:
- К аритмиями не имеющим клинического значения, относят редкие, пропекающие бессимптомно и не влияющие на нормальный рост и развитие ребенка аритмии, как например редкие одиночные экстрасистолы, синусовая брадикардия или тахикардия.
- К клинически значимым аритмиям относят нарушения ритма стойкого характера, с явной клиникой и значительно и сильно отражающиеся на самочувствии пациента. Например, такие аритмии как экстрасистолы которые регистрируются достаточно часто, пароксизмальные аритмии, а также синдром ВПВ и как и некоторые другие виды аритмий, относятся к клинически значимым.
Симптомы аритмии у детей
Почти половина случаев детской аритмии протекает бессимптомно и выявляется, только во время диспансеризации или как случайная находка во время обследование по причине заболевания не связанного с сердечнососудистой системой.
В целом, диагностика аритмий достаточно затруднена в силу абсолютно не специфичных жалоб пациентов на повышенную утомляемость, слабость и плохое самочувствие после занятий физкультурой, головными болям, головокружениями и обмороками. Реже больные жалуются непосредственно на тяжестью и дискомфортом в области сердца или ощущения перебоев в его работе. Конечно, если ребенок говорит о том, что ощущает как сердце «замирает» или наоборот проскакивает особенно сильным ударом, это серьезный «звоночек» после которого нужно срочно бежать к врачу.
Особенно сложна диагностика аритмий у младенцев. Заподозрить проблемы с сердцем у малышей первого года жизни, можно по внезапному изменению цвета кожи (кожа бледнеет целиком или отдельными участками, такими как носогубной треугольник), появлению у ребенка отдышки, отказом от груди, а также общем беспокойстве и плохом сне.
Не пренебрегайте плановой диспансеризацией даже если у Вашего ребенка все в порядке, а в случае возникновения проблем и не откладывайте поход в врачу как бы сильно Вы заняты не были.
Все же в рамках ознакомления, предлагаем Вам ознакомиться с классическими клиническими картинами отдельных видов аритмий.
Пароксизмальная тахикардия
В случае пароксизмальной тахикардии детей, приступ развивается быстро и неожиданно. Ребенок жалуется на боли грудиной и в левом подреберье. Может появиться одышка. Визуально отмечают бледность кожных покровов и пульсацию яремных вен. Потеря сознания, головокружение и тошнота также характерны для данного вида аритмий.
Длительность приступа не меньше 5 секунд. Частота подобны приступов может достигать несколько раз в месяц.
Во время приступа может выявляться явная тахикардия (учащенное сердцебиение), а также уравнивание интервалов между тонами сердца (ритм маятника). Пульс слабый, давление понижено.
Синдром Морганьи-Эдемса-Стокса
При этом виде аритмии, сначала больной бледнеет, затем кожные покровы становятся цианотичными. Цианоз может сопровождаться судорогами, обмороком. Возможно непроизвольное мочеиспускание в процессе приступа.
Пульс слабый или не прощупывается. Длительность приступа от нескольких секунд до пары минут. Чем дольше длится приступ, тем хуже. Не исключен летальный исход.
Мерцательная аритмия
Состояние ребенка больного аритмией мерцательного типа, во время приступа ухудшается резко. Во время приступа больной испытывает сильный страх. Тоны сердца, выслушиваемые врачом во время приступа, характеризуются хаотичностью, тоны сердца могут звучать звучат раз от раза иначе, а паузы между ними сильно различаются по длительности. Также типичным для мерцательной аритмии является так называемый «дефицит пульса», когда количеству сердечных ударов, разнится с частотой пульса.
Синдром слабости синусового узла
В большинстве случае в протекает без каких либо симптомов, в запущенных случаях, при сильном снижении частоты сердечного ритма, могут наблюдаться эпизоды потери сознания.
Диагностика аритмии у детей
Первые признаки аритмии у детей можно уже при первичном осмотре, такая обыкновенная процедура как замер пульса уже позволяет с большой долей вероятности заподозрить аритмию. Частота, сила и равномерность пульсовой волны, а также соотношение пульса на левой и правой руке, многое могут сказать опытному детского кардиологу и именно поэтому, с этого исследования начинают осмотр.
Замерить частоту пульса можно и самостоятельно, но при этом, следует помнить следующие нормальные показатели пульса у детей различных возрастных групп, а именно: до первого года жизни 140 ударов в минуту, в год ЧСС (частота сердечных сокращений) достигает 120. В 5 лет ЧСС уже 100 сокращений в минуту, к 10 годам 90, а у подростков постепенно уравнивает с показателями здорового человека, то есть 60–80 ударов сердца в минуту.
Аускультация сердца — тоже достаточно простая процедура, которую можно провести на первом приеме. Аускультация, процедура, когда при помощи фонендоскопа врач выслушивает нарушения в работе сердца. Непосредственно для диагностики детской аритмии это не столь информативно, но с другой стороны позволяет выявить другие нарушения в сердце, которые в свою очередь могут приводить к аритмии. Например, патологические шумы в сердце при дефекте межпредсердной перегородки выслушиваются при аускультации, а данная патология в свою очередь может приводить к аритмии.
ЭКГ, она же электрокардиограмма — базовое, стандартное и высокоинформативное исследование, которое проводится при подозрении на аритмию. ЭКГ этот тот метод диагностики, который позволяет достоверно определить как точную разновидность аритмии, так и степень ее выраженности.
Не стоит пытаться расшифровать запись ЭКГ самостоятельно, грамотную расшифровку может дать только кардиолог, а в идеальном варианте детский кардиолог. Множество нюансов при самостоятельной расшифровке могут привести к неправильной интерпретации а, следовательно, лишним сомнениям и беспокойству.
Электрокардиографическое обследование детей с аритмией, дополнительно может включать в себя:
- регистрацию ЭКГ в положении лежа;
- ЭКГ в положении стоя;
- ЭКГ после физической нагрузки.
Отдельными видами ЭКГ диагностики являются, например суточная запись ЭКГ или холтеровское мониторирование (ЭКГ по Холтеру) — оно позволяет выявить редкие, эпизодические нарушения работы сердца, а также связать их с другими процессами происходящие в организме.
Особняком, также стоят так называемые «нагрузочные ЭКГ тесты», например велоэргометрия, тредмил-тест, а также фармакологические пробы, например с использованием атропина. В этих исследованиях, создается дополнительная, строго контролируемая нагрузка на сердце, в процессе которой проводится собственно снятие электрокардиограммы с пациента. Такие тесты позволяют определить даже скрытые нарушения в работе сердца, которые проявляются только при сильной нагрузке, но между тем имеют место быть и приносить трудности ребенку, например во время занятий спортом.
Для установления сопутствующего органического поражения сердца, использую ЭхоКГ (УЗИ сердца), этот метод исследование позволяет выявить возможное поражение кардиальной мышцы или сердечный клапанов, а также оценить насосную функцию сердца.
Дополнительно при диагностики аритмии, детский кардиолог может обратиться за консультацией эндокринолога и невролога — это стандартная практика.
Лечение аритмии у детей
Лечением детской аритмии занимается участковый педиатр или детский кардиолог. В основном лечение амбулаторное, стационарно лечатся только в крайнем случае.
Главным в лечении любого заболевании является правило — «лечить болезнь, а не симптомы», что полностью применительно, в том числе и для детской аритмии.
Аритмии функционального характера не требуют медикаментозного лечения, в таком случае ограничиваются корректированием режима труда и отдыха, оптимизацией нагрузки и обеспечению полноценного отдыха для ребенка.
Выбор тактики лечения остается на усмотрение лечащего врача, это может быть как консервативная терапия, так и хирургического лечение.
В лечении клинически значимых аритмий у детей используются консервативные медикаментозные и хирургические подходы.
При любом характере аритмии, лечение должно быть максимально «идиопатическим», т.е. направленным на лечение причины аритмии, к которому относится лечение ревматизма, устранение очагов хронической инфекции (миндалины, кариес и другие), коррекцию гормональных нарушений или отмену лекарств вызывающих нарушения ритма.
Фармакологическое лечение аритмии держится на трех китах:
- Восстановление баланса электролитов в сердечной мышце. Для этого применяются такие препараты как панангин, магний B6, калий оротат и другие.
- Использование собственно антиаритмических средств, как например верапамил, амиодарон или новокаинамид.
- Улучшение трофики (питания) сердечной мышцы. Для улучшения метаболизма в миокарде применяются такие препараты как рибоксин или кокарбоксилаза.
Хирургическое лечение используют при недостаточной эффективности консервативной терапии. В рамках хирургического лечения используют следующие малоинвазивные методы как:
- Использование методик радиочастотная абляции или криоабляции участков сердца провоцирующих аритмии.
- Установка электрокардиостимулятора или кардиовертер-дефибриллятора.
- Устранение иных экстракардиальных или кардиальных причин аритмий.
К народной медицине в случае аритмии лучше не прибегать, в вопросах лечения сердца особенно важна точная дозировка действующих веществ в лекарствах, которой добиться средствами народной медицине не получится.
Прогноз и профилактика аритмии у детей
Прогноз детской аритмии напрямую зависит от характера и степени заболевания и если для функциональных аритмий прогноз благоприятный, то серьезные, комбинированные аритмии, AB блокады III степени, а также аритмии на фоне органического поражения сердца имеют неблагоприятный прогноз. Прогноз тем менее благоприятен, чем позже начато лечение, в стадии компенсации современная медицина имеет шанс справиться даже с самой серьезной патологией.
Поэтому никогда не стоит опускать руки, медицина в вопросах кардиологии шагнула очень далеко. Применение кардиостимуляторов, искусственных клапанов или даже замены больного сердца на искусственное или здоровое донорское — позволяют справиться даже с самым серьезным недугом. И тут главное успеть своевременно, заподозрить патологию и начать полноценное лечение без отлагательств.
Поэтому самыми важными аспектами профилактики болезней сердца являются в первую очередь своевременно прохождение диспансеризации, а также лечение любых хронических заболеваний влияющих на работу сердца, например ревматизма или заболевания щитовидной железы.
При этом, полезными будут следующие рекомендации:
- Соблюдение диеты и контроль массы тела. Питание ребенка должно быть сбалансированным по количеству и качеству, стоит избегать перееданий, обильных приемов пищи перед сном, а также большого количества сладостей и жирной пищи. А вот продукты богатые магнием и калием, такие как сухофрукты, орехи, свежие овощи, например кабачки или тыква, постоянно должны присутствовать в рационе.
- Физические нагрузки. Физическая активность ребенка должна быть достаточной. Следует, как с осторожностью относится к экстремальным нагрузкам в детском и юношеском спорте, так и избегать гиподинамии и малоподвижного образа жизни ребенка.
- Контроль эмоционального состояния. Дети очень восприимчивы к стрессу и тяжело на него реагируют, при чрезмерной возбудимости стоит принимать седативные препараты, такие как настои валерианы или пустырника, также стоит помогать ребенку решать его психологические проблемы. В случае, же если самостоятельно не получается справиться с эмоциональными проблемами у ребенка, стоит незамедлительно обратится к детскому психологу.
- Соблюдение режима. Ребенку требуется не меньше 8 часов сна в сутки, в идеальном варианте, отбой должен быть в 9–10 часов вечера, что бы ребенок мог полноценно выспаться перед предстоящей учебой.
- Контроль глюкозы и холестерина. У детей склонных к ожирению или больных сахарным диабетом, постоянный контроль эти двух показателей крайне важен.
Следите со здоровьем своего ребенка и не откладывайте поход к врачу, если считаете, что Ваш ребенок заболел. Помните, что своевременное обращение к аккредитованному специалисту — залог успешного лечения.
Полезное видео
Аритмия. Что это? Что делать? Советы родителям.
Боли в сердце, что делать и как помочь, предотвратить — Доктор Комаровский
Вопрос-ответ
Опасна ли синусовая аритмия у детей? Как лечить аритмию у ребенка 10 лет?
Синусовая аритмия явление не редкое, как раз таки в большинстве случаев встречается у детей в возрасте от 8 до 16 лет. В большинстве случае, если синусовая аритмия протекает бессимптомно и не мешает учебе, играм и занятиям спортом у ребенка — лечение не требуется.
Какова основная причина дыхательного варианта аритмии? Ребенку 5 лет.
Как таковой основной причины у дыхательной аритмии нет, с некоторой точки зрение дыхательную аритмию, протекающую бессимптомно можно рассматривать как вариант нормы, ведь основным моментом в этом типе аритмий является возраст пациента. В большинстве случаев, такая аритмия проходит у детей самостоятельно в процессе взросления.
Как связаны синусовая аритмия у детей 9 лет и спорт?
Спорт это повышенная физическая нагрузка, а данный тип аритмий обычно развивает в ответ на увеличение физической нагрузки. Здесь важен тот момент, определяется ли аритмия только на ЭКГ или же помимо этого у ребенка есть жалобы, то стоит начать лечение.
Опасна ли выраженная синусовая аритмия у ребенка 6 лет?
Относительно опасна, дети столь раннего возраста вообще нуждаются в особенном контроле и лечении. В данном случае необходимо разобраться с причинами, вызвавшими аритмию и получить необходимый алгоритм лечения у Вашего участкового педиатра.
У ребенка 7 лет появилась аритмия. Что делать?
Аритмии бывают разные и тактика лечение очень разнится в зависимости от степени выраженности аритмии и ее типа. В каком-то случае лечение не требуется, а в иных нужна срочная госпитализация. В любом случае желательно уточнить диагноз и проконсультироваться с грамотным детским кардиологом.
Источник: у детей: причины, симптомы, лечение
Вопросы диагностики и терапевтической тактики при аритмиях часто представляют существенные трудности для педиатра. В то же время многие виды могут вызывать значительные нарушения гемодинамики, следствием чего является недостаточность кровообращения с нарушением перфузии тканей. Остро возникшие нарушения гемодинамики вызывают угрожающие жизни состояния и требуют оказания неотложной помощи. В этой статье мы расскажем вам о причинах и симптомах аритмии у ребенка, а также о том, чем опасно заболевание аритмией у детей и как проводится ее лечение.
Причины аритмии у детей
Может ли быть аритмия у ребенка? Да. Расстройства ритма чаще всего наблюдаются вследствие нарушения основных функций сердечной мышцы — автоматизма, возбудимости, проводимости, сократительной способности миокарда.
К тяжелым нарушениям относятся пароксизмальная тахикардия, мерцательная аритмия, трепетание предсердий и полная атриовентрикулярная (АВ) блокада с синдромом Морганьи-Эдамса-Стокса. Правильный сердечный ритм зависит от равномерного возникновения импульсов в синусовом узле и такого же равномерного проведения их по проводящей системе сердца.
Возникновение нарушения сердечного ритма может быть связано как с поражением различных отделов проводящей системы, так и с нарушением функции различных звеньев сложной нейрогуморальной регуляции деятельности сердца. Особенно большое значение в развитии нарушений ритма придается парасимпатической и симпатической иннервации. В механизме возникновения и динамики течения определенную роль играют состояния сердечной мышцы, гормональные сдвиги, особенности взаимоотношений различных систем организма. Изменения соотношения калия и натрия в клетке и внеклеточной жидкости непосредственно отражаются на возбудимости и проводимости миокарда: уменьшение концентрации калия в клетке ведет к нарушению возбудимости, снижение натрия — к нарушению проводимости сердечной мышцы.
Лечение аритмии у детей
Неотложные мероприятия зависят от того в каком виде протекает аритмия у малыша, ее длительности, состояния миокарда, возраста ребенка, наличия симптомов недостаточности кровообращения, причины, обусловившей нарушение ритма (кардит, нейроэндокринные сдвиги, аномалия развития проводящей системы сердца).
Лекарства для лечения аритмии у детей
Сложности лечения аритмии в детском возрасте обусловлены и многогранным действием противоаритмических препаратов. Большинство из них наряду с основным противоаритмическим действием обладают нежелательными зффектами, которые особенно трудно контролировать у грудных младенцев (гипотензивное действие, снижение сократительной способности миокарда, замедление проводимости и др.)
Только своевременная диагностика, знание фармакологических свойств препаратов, тщательный контроль за их действием позволяют оказать эффективную помощь ребенку, у которого появились симптомы нарушений сердечного ритма.
Антиаритмические препараты при лечении аритмии у ребенка
Какие препараты при аритмии можно давать детям?
Аденозин — атиаритмический препарат
- Если возникли симптомы суправентрикуляной тахикардии: в/в медленно 10 мкг/кг до появления необходимого эффекта.
- При фибрилляции желудочков: 5 мг/кг в/в медленно.
- Если нет эффекта — повторяют по 5 мг/кг.
- Дефибриляция — 1 Дж/кг (= 1 ватт-сек/кг). При необходимости — удвоить напряжение. Максимум = 4 J/кг.
- Общая доза дигитализации (при нормальной функции почек):
- недоношенные новорожденные — 15 мкг/кг в/в;
- доношенные новорожденные — 20 мкг/кг в/в;
- мес. — 30 мкг/кг в/в;
- 2 — 5 лет мкг/кг в/в;
- летмкг/кг в/в.
Начальная доза — 1/3 от общей дозы, повторно (также 1/3 от общей дозы)- 12 часов спустя, третье введение (оставшаяся 1/3 от общей дозы)- спустя 24 часа.При приеме через рот, общая доза на 1/3 превышает в/в дозу.Контроль уровня дигоксина в плазме. Терапевтический плазменный уровень составляет 1,0 — 3,5 нанограмм/мл.Если у ребенка аритмия, то выведение может быть замедлено.
- 0,1 — 0,3 мг/кг однократно. Эффект наступает быстро и длитсячасов. Повтор через 15 мин. при необходимости.
- Максимальная общая доза — 1,75 мг/кг.
- 1 — 2 мг/кг однократно в/в. Затем,мкг/кг/мин в виде инфузии.
- При нарушении сердечного ритма вследствие передозировки сердечных гликозидов и бупивакаина.
- Нагрузочная доза: 2,5 мг/кг в/в в течение 10 мин. контроль ЭКГ.
- Повтор — каждые 15 мин., при необходимости.
- Общая доза — не более 10 мг/кг.
- Нагрузочная доза: 15 мг/кг в/в в течение 30 мин. Для младенцев, у которых аритмия — половина этой дозы. Инфузия:мкг/кг/мин.
- Мониторинг АД и ЧСС.
- мкг/кг в/в- однократная доза. Можно вводить каждые 10 мин, при необходимости, но не более 4 раз.
- Противопоказание — бронхоспастические заболевания.
- При суправентрикулярной тахикардии:
Мерцательная аритмия у детей
Это форма нарушения ритма, характеризующаяся такими симптомами: беспорядочные сокращения, подергивания отдельных мышечных групп предсердий вместо нормальных сокращений, чаще возникает при активном ревмокардите, при идиопатическом миокардите и врожденных пороках сердца (ДМПП, ДМЖП, аномалия Эбштейна). Число сокращений предсердий достигает в минуту. Желудочки сокращаются враза реже. Соответственно количеству сердечных сокращений выделяют три формы МА: тахи-, бради- и нормоаритмическую.
Клинические рекомендации при аритмии у детей
Когда выявлена аритмия у ребенка в тахиаритмической форме, то он жалуется на такие симптомы: боли в области сердца, сердцебиение, ухудшение общего состояния, сна, аппетита. При аускультации выслушивается систолический шум, тоны сердца глухие, слышны хлопающие тоны с неодинаковыми промежутками между ними (это связано с недостаточным наполнением желудочков при резком уменьшении диастолы), отмечается дефицит пульса, что является типичным проявлением этой формы МА. Основными особенностями ЭКГ являются отсутствие зубца Р или появление соответственно мерцанию большого количества очень маленьких зубцов Р и неправильный ритм желудочковых комплексов с различным расстоянием между ними. Желудочковые комплексы правильной формы, но часто деформируются из-за наслоения на них предсердных зубцов. Тахиаритмия приводит к застою в малом круге кровообращения и развитию сердечной недостаточности.
При брадиаритмической форме мерцания предсердий число сердечных сокращений не болеев минуту. Диагноз устанавливается после внимательного выслушивания сердца и исследования пульса. Дефицит пульса очень невелик. На ЭКГ отмечается отсутствие зубца Р, видны мелкие волны, желудочковый комплекс не изменен (узкий комплекс QRS), но интервалы между комплексами неодинаковы.
Лечение мерцательной аритмии
Для лечения мерцательной аритмии сердца используют дигоксин, прокаинамид и хинидин. Наиболее эффективным является дигоксин, который вызвывает замедление проведение импульса по проводящей системе, воздействуя на центр блуждающего нерва повышая его тонус. Высокий тонус блуждающего нерва резко снижает возбудимость атриовентрикулярного узла, который меньше реагирует на огромное число импульсов от мерцающих предсердий. Довольно широко в лечении используется дефибрилляция. При этом разряд вызывает одновременно возбуждение всех волокон миокарда и приводит к устранению асинхронности возбуждения и установлению нормального проведения по сердцу.
В ряде случаев, чтобы аритмия у малыша была вылечена, используются бета-адреноблокаторы в сочетании с верапамилом. При брадиаритмической форме показан хинидин, сначала один раз в сутки в доземг/кг, а спустя 3-4 дня эту же дозировку заприема.
Методы лечения мерцательной аритмии
Если аритмия у ребенка сохраняется длительное время, то перед восстановлением ритма назначают антикоагулянты, чтобы снизить риск эмболии предсердными сгустками.
Трепетание предсердий, как и МА, редко возникает при отсутствии поражений сердца. На ЭКГ регистрируются «пилообразные» предсердные волны с частотой в минуту, проведение импульсов к желудочкам варьирует (1:1, 2:1 и т.п.) При трепетании с проведением 2:1 диагностика затруднена, так как каждая вторая предсердная волна накладывается на желудочковый комплекс. Волны трепетания лучше видны в II, III стандартных и aVF- отведении.
В лечении можно использовать дигоксин, который увеличивая степень АВ-блокады и уменьшая ЧСС, устраняет трепетание предсердий. Хинидин и новокаинамид или прокаинамид часто восстанавливают синусовый ритм. Перед использованием этих препаратов необходимо провести дигитализацию, так как они могут внезапно увеличить ЧСС. Дефибриляция всегда позволяет восстановить синусовый ритм. Иногда используется электрокардиостимуляция (чрезпищеводная или внутрисердечная). Для предупреждения повторных приступов применяют дигоксин, бета-адреноблокаторы или хинидин в комбинации с дигоксином.
Теперь вам известны основные симптомы, причины аритмии у детей, а также о лечении аритмии у ребенка.
Доктор Комаровский про аритмию у детей
Другие статьи на тему:
У вашего ребенка есть Аритмия ? Поделитесь!
ТОП-10 полезных для здоровья радостей жизни. Иногда можно!
ТОП препаратов, способных увеличить длительность вашей жизни
ТОП-10 методов продления молодости: лучшие средства против старения
Все материалы сайта защищены законом об авторских правах
Источник: у ребенка 5 лет доктор комаровский
Успокоительные средства иногда нужны людям в жизни, так как многие часто испытывают стрессы, умственные нагрузки, истощение нервной системы. В этой статье речь пойдет о таком успокоительном, как «Тенотен» — для детей и взрослых.
- Что это за лекарственное средство?
- Терапевтическое воздействие
- Кому можно использовать успокоительное средство?
- Дозы приема таблеток
- Применение при беременности и лактации
- Влияние на способность управлять автомобилями и механизмами
- Передозировка: симптомы, что делать?
- Как он взаимодействует с другими лекарственными препаратами?
- Можно ли его сочетать с алкоголем?
- Побочные эффекты от приема этого средства
- Кому нельзя его применять?
- В чем отличие детского варианта от взрослого?
- Чем можно его заменить?
- Отзывы пациентов
- Отзывы врачей
Что это за лекарственное средство?
Это медицинское средство помогает человеку успокоиться и улучшить качество работы психических процессов.
Оно полезно как для взрослых, так для детей.
Препарат сразу выполняет два действия, тем самым уменьшая химическое воздействие и возможные побочные эффекты от использования нескольких лекарств.
Препарат является гомеопатическим средством.
Его состав включает в себя:
- Антитела к мозгоспецифическому белку S-100 очищенных аффинно. Что представляет собой разведенную смесь С12, С30 и С50 или С200, в зависимости от предназначения (детям или взрослым). Они представлены в виде водно-спиртовой смеси. Активное вещество в смеси не превышает 16 нг/г.
- Лактоза.
- Целлюлоза.
- Стеарат магния.
Он выпускается в форме таблеток для рассасывания в контурной ячейковой упаковке (20), картонной пачке.
В Москве лекарственное средство можно купить по ценерублей. В СПб цена на него также будет находиться в диапазоне отрублей. Это приблизительные цифры, так как они изменяются в зависимости от поставщика и сети аптек.
Цена в отдаленных районах Москвы или пригороде может возрастать.
Терапевтическое воздействие
Успокоительное средство воздействует на центральную нервную систему. Оно действует на белок S-100, способствуя улучшению его функциональности и активности.
Также оно позволяет нормализовать метаболизм в нервной системе и привести в норму процессы возбуждения и торможения.
«Тенотен» детский, благодаря своему составу, способствует укреплению нервной системы, помогает улучшить память, внимание. Часто этот препарат назначают при стрессовых ситуациях, гипоксии головного мозга, либо различного рода интоксикациях. «Тенотен» детский не является седативным препаратом. Используется как противотревожное, антидепрессивное и нейропротекторное средство
Кому можно использовать успокоительное средство?
«Тенотен» детский имеет определенные показания к использованию:
- Если у ребенка есть выраженные в умеренной степени функциональные и органические поражения ЦНС.
- При неврозоподобных и невротических нарушениях.
- Если есть тревожность, беспокойство, раздражительность или эмоциональная лабильность.
- Показанием к применению относят также нарушения в работе когнитивных процессов: памяти, внимания (концентрация).
- При явлениях апатии, гиперактивности.
Также к показаниям применения относят наличие вегетососудистой дистонии, при которой постоянно и внезапно изменяется АД, наблюдается онемение рук и ног, возникают головные боли.
Такие показания, как инсульт, травма головы или нарушения кровотока к головному мозгу также присутствуют, но в этом случае лекарственное средство используется как дополнительная терапия при основном лечении.
Возможно применение лицам после 18 лет (с соответствующей дозировкой) при хронических стрессах, постоянной раздражительности, если нарастает чувство тревоги без существенных причин, отмечено в инструкции к применению. Его можно применять после травм или при нарушении церебрального кровотока.
Дозы приема таблеток
Таблетки «Тенотен» можно принимать в любое время, так как он не зависит от поступления пищи в организм. Инструкция к применению отмечает, что таблетку нужно удерживать в ротовой полости до растворения. Сколько же можно использовать таблеток за один раз, и может ли быть передозировка?
Длительность терапии и дозировку определяет специалист, который назначает препарат. Врач знает его показания и оценивает состояние пациента. Как правило, дозировка для многих одинаковая, она также отмечена в инструкции к применению.
Лекарственное средство людям в возрасте старше 18 лет рекомендуют использовать по 1-2 таблетки 4 раза в сутки. Врач сам решает, сколько раз принимать препарат. Детям показано принимать по 1 таблетке 3 раза в день.
В зависимости от тяжести состояния маленького или взрослого пациента, продолжительность приема медицинского средства колеблется от 1 до 3 месяцев. В некоторых случаях принимать «Тенотен» детский можно дольше, но это нужно делать под контролем специалиста, чтобы не было передозировки.
Важно следить за тем, чтобы последний прием осуществлялся максимум за 2 часа до сна.
Коррекция терапии требуется при отсутствии какого-либо эффекта после приема медицинского средства на протяжении месяца.
В этом случае может измениться дозировка в соответствии с инструкцией к применению. Также может понадобиться дополнительное обследование пациента.
Применение при беременности и лактации
В состоянии беременности это медицинское средство не назначается. Если есть необходимость в приеме специальных успокоительных лекарств, нужно посоветоваться с врачом.
Чаще всего при беременности используются другие средства, которые являются безопасными для плода.
Во время лактации также не используется это успокаивающее. Состав этого средства не позволяет утверждать, что польза от применения будет больше, чем вред.
При необходимости ставится вопрос о временном прекращении лактации на время приема препарата.
Влияние на способность управлять автомобилями и механизмами
Это успокаивающее средство можно принимать в течение дня. Его применение не влияет на скорость реакций, поэтому управлять машиной и другими механизмами во время курса лечения можно.
Нужно отметить положительный эффект от длительного его применения, который только помогает в управлении автомобилем или другими механизмами.
Это медицинское средство не вызывает сонливости, улучшает память и концентрацию внимания. В результате его использования водитель на дороге чувствует себя уверенно.
Передозировка: симптомы, что делать?
«Тенотен» детский и взрослый отличается от других лекарств тем, что симптомов передозировки препаратом практически не бывает.
Данных о ней при клинических исследованиях и экспериментах отсутствуют. Такая особенность обусловлена тем, что часть активного вещества в таблетках очень маленькая.
Но не стоит давать лекарственное средство детям без присмотра. Теоретически возможны симптомы передозировки, которые выражаются через усиление проявлений побочных эффектов. «Тенотен» детский и взрослый хорошо переносится пациентами. Важно соблюдать все предписания врача по поводу дозировки и длительности использования.
Как он взаимодействует с другими лекарственными препаратами?
Научными исследованиями доказано, что состав препарата исключает его несовместимость с другими медицинскими средствами.
Его можно применять со многими лекарствами, так как взаимодействия между ними не происходит.
Можно ли его сочетать с алкоголем?
Лекарственное средство не имеет каких-либо химических реакций и взаимодействий с алкоголем в организме. Прием алкоголя во время курса лечения никак не влияет на человека, так как лекарство не усиливает его действие.
Побочные эффекты от приема этого средства
Во время приема медицинского средства могут возникнуть некоторые нежелательные эффекты. Для детей он может стать причиной развития аллергических реакций: сыпи, зуда, покраснения щек.
Пациенты старше 18 лет могут наблюдать у себя незначительные симптомы нарушения пищеварения: сухость во рту, метеоризм, отрыжку. Кроме этого, могут появиться головные боли.
Важно помнить о том, что лекарственное средство нужно использовать не позже, чем за 2 часа до сна. В противном случае нежелательным эффектом от применения таблеток будет бессонница. Это связано с тем, что они стимулируют нормальную работу ЦНС.
Кому нельзя его применять?
Отрицательного воздействия на органы человека препарат не оказывает. Поэтому курс лечения можно совмещать с другими процедурами и лекарственными средствами. Но есть определенные противопоказания, в которых отмечено, кому нельзя его использовать.
К основным противопоказаниям относят:
- Индивидуальная чувствительность или непереносимость составляющих элементов лекарственного средства.
- Если женщина вынашивает ребенка или кормит грудью, ей тоже нельзя его использовать.
- Лактазная недостаточность.
- Синдром мальабсорбции глюкозо-галактозы (патология белка, который переносит глюкозу и галактозу).
- Галактоземия (патология метаболизма, при которой затруднено преобразование галактозы в глюкозу).
Противопоказания также включают ограничения по возрасту:
- Возраст ребенка до 3 лет при использовании детского варианта таблеток.
- Возраст до 18 лет при использовании взрослого варианта лекарственного средства.
В чем отличие детского варианта от взрослого?
Детский вариант препарата отличается дозировкой активного вещества в таблетке.
Различия можно увидеть в составе: С50 – используется только для детей, С 200 – применим только для лиц, старше 18 лет.
Также некоторые отличия есть в назначении. Детям можно давать по 1 таблетке 3 раза в день, тогда как пациенты в возрасте после 18 лет могут принимать 1-2 таблетки 4 раза в день.
Стоимость детского варианта лекарства составляет от 200 до 240 рублей.
Чем можно его заменить?
Аналоги этого успокаивающего имеют разные действующие вещества, но также действуют на процессы нервной системы, повышают стрессоустойчивость человека и качество работы психических процессов. Ниже представлена таблица аналогов с приблизительными ценами на них.
Есть еще ряд препаратов, которые в тех или иных функциях могут заменить «Тенотен» детский и взрослый, но преимущества его в том, что он имеет широкий спектр действия, улучшая не только работу когнитивных функций, но и воздействуя на процессы нервной системы без вреда организму. Не все аналоги могут его в этом заменить.
Отзывы пациентов
Об этом препарате довольно противоречивые отзывы. Некоторые от него в восторге, другим он вообще не подошел. «Тенотен», отзывы об этом свидетельствуют, воздействует на нервную систему детей и людей, старше 18 лет, если нет каких-либо серьезных отклонений.
В других случаях его можно использовать только как дополнительное укрепляющее лечение. Ниже представлено несколько мнений родителей о препарате.
Отзывы врачей
Многие врачи в своей практике используют этот препарат. Вот что они о нем говорят:
- У Вас часто возникают неприятные ощущения в области сердца (боль, покалывание, сжимание)?
- Внезапно можете почувствовать слабость и усталость…
- Постоянно ощущается повышенное давление…
- Об одышке после малейшего физического напряжения и нечего говорить…
- И Вы уже давно принимаете кучу лекарств, сидите на диете и следите за весом …
Но судя по тому, что вы читаете эти строки – победа не на Вашей стороне. Именно поэтому мы рекомендуем прочитать историю Ольги Маркович, которая нашла эффективное средство от сердечно-сосудистых заболеваний.
Опасны ли для ребенка повышенные тромбоциты
Во время регулярного медицинского обследования или же по назначению врача у ребенка могут взять кровь на исследование. Даже если это общий анализ, педиатр сразу же увидит, все ли у малыша в порядке со здоровьем, каков уровень лейкоцитов и эритроцитов. Смотрит он и на тромбоциты.
Родителям бывает непросто понять, что именно показал этот анализ крови. Можно воспользоваться расшифровкой, которую дают популярные врачи: самый известный из них — доктор Комаровский. Что делать, если у ребенка повышены тромбоциты? О чем говорит определенное их количество в крови? Каковы причины изменения?
Что такое тромбоциты
Чтобы рассуждать о том, как количество тромбоцитов влияет на состояние детей, необходимо разобраться, что это за клетки.
Так называют самые маленькие клетки крови. Они отличаются от остальных тем, что не имеют ядра и по внешнему виду похожи на кровяные пластинки. Именно тромбоциты отвечают за жидкое состояние этой соединительной ткани. Без них в крови не образовывались бы особые сгустки, которые врачи называют тромбами.
В красном костном мозге имеются специальные клетки, которые вырабатывают тромбоциты. Процесс происходит без остановки, т. к. эти маленькие клетки крови живут недолго — всего 10 дней, после чего разрушаются в печени и селезенке.
Норма тромбоцитов
Понять, что у ребенка повышено содержание тромбоцитов в крови можно после сдачи анализа. Но было бы ошибкой ставить диагноз только по одному исследованию. Этого недостаточно, чтобы диагностировать болезнь, т. к. необходимо более детальное обследование.
Как правильно сдавать кровь
Сдавать кровь на анализ в течение жизни нам приходится десятки раз, в том числе водить в поликлинику и детей. Ничего сложного в этом нет, особая подготовка не требуется. Однако в некоторых случаях результаты исследований могут быть искажены. Как добиться того, чтобы анализ был правильным?
- Не кормить ребенка до сдачи крови. Его можно напоить. Если речь идет о маленьком ребенке, то забор крови можно производить через 2 часа после очередного кормления.
- Ребенку противопоказаны физические или эмоциональные нагрузки.
- Старайтесь одеть его правильно, чтобы не было переохлаждения.
- Если вы давали какие-то лекарства, предупредите об этом врача. Препараты влияют на результаты анализов, в том числе и на содержание тромбоцитов.
- Если врач заметил изменение количества тромбоцитов, одного анализа будет мало. Чтобы подтвердить свои подозрения, он должен направить ребенка на забор крови около трех раз. Делаются анализы с перерывами в 3–5 дней. Результаты будут готовы в тот же день.
Норма тромбоцитов
Число тромбоцитов считают в общем клиническом анализе крови. Для определения нормы берется 1 кубический миллиметр жидкости. У ребенка количество кровяных пластинок зависит от возраста. Но когда малыш вырастает (ему исполняется год), величина не меняется.
- Новорожденный малыш — 100 тыс.–420 тыс.
- Возраст от 10 дней до 12 месяцев — 150 тыс.–350 тыс.
- От года и старше — 180 тыс.–320 тыс.
Если количество тромбоцитов высокое, превышает норму хотя бы на 20–30 тыс., это уже считается отклонением. Ребенку могут поставить диагноз «тромбоцитоз». Заболевание опасно тем, что при повышенном количестве тромбоцитов у ребенка слишком быстро свертывается кровь. Это приводит к образованию тромбов и представляет угрозу для здоровья малыша.
Однако в редких случаях повышенное количество тромбоцитов бывает из-за того, что ребенок принимал некоторые лекарства — это их побочный эффект. В этом случае симптомов тромбоцитоза у малыша нет, и такой диагноз ему не ставится, скоро показатели придут в норму.
О тромбоцитозе
Если врач обнаружил у ребенка повышенное количество тромбоцитов, главное — это не просто привести кровь в норму, разжижая ее при помощи лекарств, а понять, почему произошли изменения в организме ребенка. Важно выявить причины возникновения тромбоцитоза и вылечить именно их.
Симптомы заболевания следующие. Педиатр может отправить на анализ, если заметит, что у ребенка на теле часто появляются синяки, из носа течет кровь, десна тоже кровоточат. Родители и сами должны обращать внимание на эти признаки, а также на жалобы ребенка на плохое самочувствие, головокружение, слабость. У него могут затекать ступни и стопы. Эти симптомы — сигнал о том, что может быть повышенное содержание этих кровяных клеток.
Почему возникает тромбоцитоз
Лечением тромбоцитоза занимается или педиатр, или гематолог, к которому может направить ребенка участковый врач.
- красный костный мозг выделяет повышенное количество кровяных пластинок;
- организм не может быстро утилизировать тромбоциты;
- эти кровяные пластинки неправильно распределяются в кровяном русле.
Виды тромбоцитоза
Специалисты различают несколько видов тромбоцитоза.
- Клональная тромбоцитемия. В этом случае происходит поражение стволовых клеток костного мозга, возможны опухоли. В результате процесс образования тромбоцитов перестает контролироваться.
- Первичная тромбоцитемия. Разрастаются некоторые участки красного костного мозга, из-за чего образуется большее количество кровяных пластинок. Их число может быть разным, но чаще врачи отмечают значительное увеличение количества тромбоцитов в крови. Меняется их форма и размеры. Такая тромбоцитемия часто является врожденным заболеванием, иногда возникает из-за эритремии, миелолейкоза.
- Вторичная тромбоцитемия. Причиной ее возникновения могут быть различные заболевания. Этот тромбоцитоз обычно характеризуется не таким большим количеством тромбоцитов, т. е. отклонение есть, но цифры не огромные. Но могут быть и исключения. Такая тромбоцитемия может появиться из-за удаления селезенки, при воспалительных процессах в организме, при злокачественных опухолях, после оперативного вмешательства. Это бывает и последствием туберкулеза, железодефицитной анемии, острых и хронических инфекций, цирроза печени и т. д. Иногда — результатом сильного стресса, который пережил ребенок. Точную причину выяснит врач после детального обследования. При необходимости он направит ребенка к гематологу, который даст направление для исследования костного мозга.
Лечение
Чтобы назначить правильное лечение при повышенных тромбоцитах, врач должен знать причины появления тромбоцитоза. Если это осложнение основного заболевания, то избавившись от него, можно привести в норму и состав крови, организм сам позаботится об этом. Если же причиной появления тромбоцитемии являются аномалии в образовании клеток крови, врач подберет лекарства, которые замедлят их выработку, тогда они быстро придут в норму.
Одновременно придется позаботиться и о разжижении крови. Для этого также выписываются специальные препараты. Врач может посоветовать изменить рацион, включив в него продукты, богатые витаминами, йодом, кальцием, железом.
Ребенок должен пить много жидкости. Это может быть и зеленый чай, и компоты, и соки. В меню включаются разжижающие кровь: облепиха, клюква, калина, свекла, лимоны, чеснок, томатный сок и т. д. А бананы, грецкие орехи, гранаты и другие продукты, которые делают кровь вязкой, лучше исключить. Но лечиться самостоятельно травами, без рекомендации врача, нежелательно.
Обратите внимание, что вся информация размещенная на сайте носит справочной характер и
не предназначена для самостоятельной диагностики и лечения заболеваний!
Копирование материалов разрешено только с указанием активной ссылки на первоисточник.
Источник:
Коротко о ритме сердца и его нарушении
Основная функция сердца заключается в том, чтобы перекачивать кровь и распределять её по организму. Для этого необходимо ритмичное, чётко синхронизированное сокращение всех камер сердца: предсердий и желудочков.
Импульс, который вызывает возбуждение миокарда (сердечной мышцы), зарождается в скоплении особых клеток (синусовом узле), которое располагается в правом предсердии и проходит поочередно вначале по предсердиям, а затем по желудочкам, и вызывает их сокращение.
В здоровом сердце синусовый узел производит импульсы с соответствующей возрасту частотой – синусовый ритм. При нарушении генерации импульса или его проведения и возникает аритмия.
Итак, аритмия – это заболевание, которое характеризуется различными нарушениями сердечного ритма. И хотя аритмии довольно часто диагностируются у детей, они редко являются самостоятельным заболеванием и обычно служат симптомом другого, основного заболевания.
В детском возрасте встречается такое же разнообразие нарушений ритма, как и у взрослых.
Чаще других встречаются:
- синусовая тахикардия;
- синусовая брадикардия;
- дыхательная аритмия;
- экстрасистолия;
- фибрилляция предсердий;
- блокады проведения импульса.
Причины возникновения аритмий
Все причины развития нарушения ритма у детей делятся на две большие категории: кардиальные (сердечные) и экстракардиальные (внесердечные, когда основная проблема кроется в другом органе).
К кардиальным причинам относятся следующие:
- врождённые и приобретённые пороки сердца (дефекты межжелудочковой и межпредсердной перегородки, тетрада Фалло, пороки клапанов сердца);
- операции на сердце;
- врождённые отклонения в формировании проводящей системы сердца (WPW-синдром);
- некоторые тяжёлые инфекции, такие как дифтерия, ангина;
- перенесённые заболевания сердца: миокардиты, васкулиты, ревмокардит;
- травмы сердца.
Экстракардиальными причинами являются:
- внутриутробная гипоксия плода;
- недоношенность;
- патология эндокринной системы (гипотиреоз, тиреотоксикоз, сахарный диабет);
- ожирение;
- функциональные нарушения нервной системы (вегето-сосудистая дистония, стрессы);
- заболевания крови;
- заболевания, сопровождающиеся многократной диареей, рвотой и приводящие к нарушению водно-электролитного состава крови: кишечные инфекции, тяжёлые отравления;
- приём или передозировка некоторых лекарственных препаратов и веществ (кофеин, антигистаминные препараты, табак, анестетики, антидепрессанты).
Симптомы аритмии у детей
Выявить аритмию у ребёнка, особенно у новорождённого, бывает очень сложно, потому что её симптомы обычно неспецифичны, а иногда заболевание и вовсе никак себя не проявляет. Заподозрить, что с сердцем малыша что-то неладно, можно по поведению и внешнему виду ребёнка.
Для младенцев характерно вялое сосание, нарушение дыхания, медленная прибавка массы тела, плохой ночной сон, беспокойство, бледность кожи. Дети постарше могут пожаловаться на быструю утомляемость, слабость, головокружения и обмороки, иногда даже на неприятные ощущения в груди (перебои, ощущение замирания сердца).
Наиболее уязвимыми возрастными группами по возникновению нарушений ритма являются период новорождённости, 4 — 5 лет, 7 — 8 лет и 12 — 14 лет. Именно в эти промежутки времени происходит особенно быстрый рост ребёнка, в том числе и его сердца.
Поэтому не стоит пренебрегать регулярной диспансеризацией, которая поможет вовремя выявить заболевание, и как можно раньше приступить к его лечению. Ведь около 40 % аритмий детского возраста выявляются совершенно случайно в ходе планового обследования.
Прежде чем говорить о разных видах аритмии, следует напомнить о том, что нормальная частота пульса различается у детей разных возрастов:
- новорождённые – 140 — 160 ударов в минуту (уд/мин.);
- 1 год – 120 уд/мин.;
- 5 лет – 100 уд/мин.;
- 12 лет – 80-90 уд/мин.;
- с 15 лет – 60-90 уд/мин.
Синусовая аритмия у детей
Синусовые аритмии отличаются от остальных нарушений ритма тем, что при этом сердце сокращается с равными промежутками времени.
Существует два вида таких аритмий:
- Синусовая тахикардия — ускоренное сердцебиение. О ней можно говорить, когда частота сердечных сокращений без физической нагрузки превышает возрастную норму на 10 — 20 ударов в минуту.
- Синусовая брадикардия – наоборот, замедленное сердцебиение, то есть когда частота пульса ниже возрастной нормы.
Для людей, занимающихся спортом, синусовая брадикардия – обычное явление. Хорошо тренированному сердцу требуется меньше сокращений, чтобы эффективно снабжать кровью организм.
Аритмия может существовать в трех вариантах:
- Лёгкая форма, появляющаяся у новорождённых и младенцев из-за незрелости нервной системы, она никак не беспокоит малыша.
- Умеренная, возникающая у детей постарше (5 — 7 лет), так же редко как-либо себя проявляет.
- Выраженная синусовая аритмия (чаще тахикардия), которая отличается появлением пароксизмов (приступов) ускоренного сердцебиения и плохо отражается на самочувствии ребёнка.
Лёгкая и умеренная формы встречаются у детей очень часто и, как правило, не требуют к себе особого внимания родителей и врачей.
При пароксизме синусовой тахикардии обязательно нужно обратиться к специалисту.
Однако если вы вызвали врача и ждёте его, а сердцебиение сильно беспокоит ребёнка, вы можете прибегнуть к следующим несложным приёмам, чтобы попытаться этот приступ купировать:
- Попросите ребёнка закрыть глаза и с умеренной силой, в течение двух — четырех секунд, надавите на его глазные яблоки.
- Пусть ребёнок плотно закроет нос и рот руками и хорошенько натужится, как будто пытается выдохнуть.
Дыхательная аритмия у детей
Относится к физиологическим аритмиям, то есть является нормой. Суть этого явления заключается в том, что во время вдоха сердцебиение учащается, а во время выдоха уряжается. Это становится особенно заметным при глубоком дыхании, никак не беспокоит ребёнка и таких изменений не стоит пугаться.
Комаровский Е. О.: «Такой вид аритмии не является диагнозом. Встречается очень часто, особенно у дошколят при выслушивании сердечных тонов. Поводов для паники нет. Ребёнок живёт обычной жизнью и может посещать все спортивные мероприятия».
Экстрасистолия у детей
Как мы помним, в здоровом сердце импульсы появляются в синусовом узле друг за другом в определённом ритме. Но иногда импульс может возникнуть в каком-либо другом участке проводящей системы сердца. Тогда после нормального сокращения сердца возникает внеочередное, оно и называется экстрасистолой.
У абсолютного здорового человека за день может возникать до 200 экстрасистол – это абсолютно нормально.
Обычно ребёнок никак не ощущает возникновение экстрасистол. Однако если их слишком много, они могут доставлять дискомфорт в виде ощущения странных перебоев в сердце. Зачастую существующая экстрасистолия проявляет себя сильнее при физических нагрузках или после перенесённых инфекций.
Фибрилляция предсердий у детей
Другое название этого заболевания, которое может встретиться – мерцательная аритмия. При этом возбуждение возникает не в синусовом узле, а в предсердиях и распространяется по ним хаотично. Тогда предсердия начинают сокращаться несинхронно с частотой до 200 — 400 в минуту. Желудочки при этом сокращаются неритмично, а частота их сокращений зависит от вида фибрилляции предсердий (тахисистолическая, нормосистолическая или брадисистолическая).
Чаще всего к мерцательной аритмии приводят такие патологии, как врождённые пороки сердца, ревматизм и миокардит.
Мерцательная аритмия может существовать в виде различных форм:
- впервые выявленная;
- пароксизмальная – когда фибрилляция возникает приступами (пароксизмами), длительностью до 7 дней (чаще до 48 часов), а затем проходит, восстанавливается обычный ритм;
- персистирующая – когда приступ длится дольше 7 дней;
- постоянная форма – о ней говорят, когда фибрилляция сохраняется более 1 года.
Так же, как и другие виды аритмий, фибрилляция предсердий может никак себя не проявлять. Однако некоторые дети могут чётко ощущать у себя возникновение пароксизмов. Они сопровождаются неприятными ощущениями сердцебиения, слабостью. Также в это время у них можно зарегистрировать низкое артериальное давление.
Чаще всего мерцательная аритмия возникает при органических изменениях предсердий и может спровоцировать такое грозное осложнение, как образование тромбов в полости предсердий. С током крови такой тромб может попасть в крупные сосуды мозга и вызвать инсульт!
Поэтому запускать такую проблему нельзя ни в коем случае, а при её обнаружении нужно обязательно обратиться к врачу-кардиологу за помощью.
Блокады проведения импульса у детей
Как можно понять из названия, блокады возникают тогда, когда импульс плохо проходит или не проходит вовсе через какой-либо участок сердечной мышцы. Чаще всего в детском возрасте встречается так называемая неполная блокада правой ножки пучка Гисса.
Так же, как лёгкая синусовая аритмия, она считается физиологичной. Такая аритмия носит функциональный характер и проходит с возрастом, очень редко перерастая во что-то более серьёзное.
Более тяжёлый вариант такой аритмии – полная блокада проведения импульса. Тогда волна возбуждения, которая зародилась в синусовом узле, вообще не доходит до желудочков. Но желудочки сердца умеют генерировать собственный ритм, только в слишком медленном темпе (примерно 30 сокращений в минуту), и поэтому сердце не останавливается совсем.
Также в сердечном ритме могут возникать паузы (обычно в ночное время), которые будут проявляться потерей сознания, судорогами, бледностью или даже синюшностью кожного покрова. Такое явление врачи называют приступом Морганьи-Адамса-Стокса. Обычно оно проходит самостоятельно, но следует обязательно получить консультацию врача или вызвать скорую помощь.
Диагностика аритмий у детей
Поскольку аритмии в своих лёгких формах редко как-либо себя проявляют, основным методом их диагностики становятся инструментальный:
- И главным инструментом диагностики аритмий является ЭКГ (электрокардиограмма). Расшифровывая записанную плёнку, врач получает информацию о виде аритмии, а оценить её тяжесть поможет ваш рассказ о самочувствии ребёнка.
- Однако ЭКГ регистрирует лишь те изменения ритма, которые возникли у ребёнка на момент записи кардиограммы. Поэтому иногда, чтобы «поймать» нерегулярные нарушения ритма, врач прибегает к суточному мониторированию ЭКГ (другое название – холтеровское мониторирование). Врач фиксирует на груди ребёнка электроды, как при записи обычной ЭКГ, и выдаёт специальный небольшой аппарат в удобной сумочке, который нужно носить с собой. Этот аппарат будет непрерывно записывать ЭКГ в течение как минимум 24 часов (иногда может потребоваться более длительная регистрация – до трёх суток). С помощью суточного мониторирования врач сможет оценить изменения ритма сердца во время физической активности и сна, увидеть пароксизмы синусовой тахикардии, фибрилляции предсердий, обнаружить экстрасистолы, опасные паузы и сосчитать их количество.
- Следующий важный пункт обследования – это УЗИ сердца, или эхокардиография (ЭхоКГ). С помощью специального датчика врач увидит само сердце, оценит толщину его стенок, объёмы желудочков и предсердий и многие другие важные параметры сердца и его деятельности. Зачастую именно этот метод позволяет выявить причину аритмии.
Также в план обследования детей, когда возникает подозрение на аритмию, могут входить такие исследования, как:
- клинический анализ крови (позволит выявить анемию);
- общий анализ мочи;
- биохимический анализ крови (выявит нарушения электролитного баланса, а также покажет такие важные параметры крови как уровень сахара, холестерин);
- анализ крови на некоторые гормоны (щитовидной железы, половые);
- УЗИ почек;
- рентгенография органов грудной клетки;
- чреспищеводная эхокардиография (выполняется при фибрилляции предсердий для обнаружения в нем тромбов);
- мазок из зева на микрофлору.
Иногда для комплексного обследования могут понадобиться консультации таких специалистов, как эндокринолог, невролог или психолог.
После того как проведены все необходимые диагностические процедуры, врач сможет приступить к лечению.
Лечение аритмии у детей
Лечение детских аритмий — это работа детского врача-кардиолога. Существует три основных подхода к лечению:
- немедикаментозный;
- медикаментозный;
- хирургический.
Многие специалисты сходятся во мнении, что начинать лечение аритмий у детей следует с немедикаментозного подхода, а к лекарствам и хирургическим вмешательствам прибегать лишь по мере необходимости.
Коррекция образа жизни
Первое, с чего обычно врач советует начинать лечение – это коррекция образа жизни. Что это значит?
- Режим труда и отдыха. Ребёнку не следует перетруждаться в школе, на дополнительных секциях. Разностороннее развитие – это, конечно, хорошо, но все должно быть по мере его сил. Не забываем о достаточном количестве сна – как минимум 8 часов!
- Физическая активность. Включите в режим дня ребёнка утренние и вечерние зарядки (желательно всей семьей). Обязательно обсудите со своим врачом допустимые физические нагрузки, так как при некоторых видах аритмий занятия спортом должны быть ограничены.
- Постараться сократить время, которое ребёнок проводит перед экраном планшета, телевизора. Компьютерные игры надо заменить играми на свежем воздухе.
- Здоровое питание. Рацион ребёнка должен быть как можно более разнообразным и непременно включать в себя кисломолочные продукты, свежие овощи и фрукты, рыбу, как источники витаминов и микроэлементов, необходимых для чёткой работы сердца. А вот жирные сорта мяса, кофеинсодержащие напитки (чай, кофе), соль и сахар следует ограничить.
- Исключение стрессов. В семье и детских коллективах должна быть дружественная, благоприятная психологическая атмосфера.
- Если ваш ребёнок принимает какие-либо препараты от другого заболевания, необходимо рассказать об этом вашему врачу, так как некоторые лекарства могут провоцировать нарушения ритма сердца, и их отмена (или замена) сможет облегчить состояние малыша.
Если в семье кто-то курит, необходимо оградить ребёнка от табачного дыма как можно раньше и надёжнее. Пассивное курение не только вызывает заболевания лёгких, но также плохо влияет на состояние сердечно-сосудистой системы малыша.
Медикаментозное лечение
При необходимости, если изменения образа жизни окажется недостаточно, врач может назначить медикаментозное лечение, которое будет зависеть в первую очередь от причины аритмии.
- Лечение острых и хронических инфекций (особенно ангин, острой ревматической лихорадки, детских вирусных инфекций, таких как корь, краснуха, ветрянка), которое может потребовать назначения антибиотиков.
- Лечение заболеваний эндокринной системы – гипотиреоза, тиреотоксикоза, сахарного диабета.
- Препараты калия, магния, кальция для коррекции водно-электролитного баланса.
- Ноотропы (Ноотропил, Глицин) – улучшают кровообращение и питание сердечной мышцы.
- Успокаивающие препараты (валериана, пустырник).
В некоторых случаях может потребоваться назначение ритмоуряжающих или антиаритмических препаратов, но их подбором должен заниматься исключительно врач-кардиолог.
Настоятельно не рекомендуется заниматься самолечением. Прежде чем давать ребёнку какое-либо лекарство, проконсультируйтесь со специалистом.
Хирургическое вмешательство
Когда причиной аритмии является тяжёлая органическая патология, может потребоваться хирургическое вмешательство.
- Коррекция врождённых и приобретённых пороков сердца.
- Радиочастотная абляция (разрушение) участка, генерирующего импульсы вне синусового узла.
- Имплантация электрокардиостимулятора при блокадах.
Большая часть аритмий, выявляющихся в детском возрасте, не несут в себе никакой опасности и не требуют лечения. Однако нельзя забывать, что она может сигнализировать о проблемах в другой части организма, поэтому игнорировать нарушения ритма тоже нельзя. Заботьтесь о детском сердечке, регулярно проходите диспансеризацию и вы сможете предотвратить или вовремя выявить любые проблемы.
Категория: Детские заболевания Просмотров: 7174
Аритмия у детей — основные симптомы:
- Слабость
- Головокружение
- Нарушение сна
- Одышка
- Потеря аппетита
- Обморок
- Быстрая утомляемость
- Плаксивость
- Пониженное артериальное давление
- Синюшность кожи
- Бледность кожи
- Вялость
- Отказ от пищи
- Беспокойность
- Дискомфорт в области грудной клетки
- Пониженная физическая активность
- Отсутствие прибавки в весе
Аритмия у детей – различные по этиологии нарушения сердечного ритма, которые характеризуется изменением частоты, регулярности и последовательности сердечных сокращений. Внешне аритмия у детей проявляется в виде неспецифической клинической картины, что собственно и приводит к запоздалой диагностике.
Что касается возрастных ограничений, то она может проявляться в любом возрасте, однако, чаще всего диагностируется у детей следующих возрастных групп:
- период до года;
- 4-5 лет;
- 7-8 лет;
- 12-14 лет.
Ввиду того что аритмия у детей внешне практически не проявляется в виде специфической клинической картины, рекомендуется систематически посещать детского кардиолога для проведения профилактического осмотра.
Этиология
Причины аритмии у детей разделяют на три этиологических группы:
- смешанные;
- кардиальные;
- экстракардиальные.
К кардиальной группе этиологических факторов следует отнести:
- врождённые и приобретённые пороки сердца;
- операции на сердце;
- миокардит;
- миокардиодистрофия;
- гипертрофическая кардиомиопатия;
- перикардит;
- травмы грудной клетки, которые повредили сердечную мышцу;
- зондирование полости сердца и механическое повреждение сердечной мышцы во время проведения данной процедуры.
К экстракардиальным этиологическим факторам следует отнести такие:
- недоношенность плода;
- гипотрофия плода;
- заболевания эндокринного характера;
- функциональные расстройства нервной системы;
- стрессовые состояния, сильное нервное перенапряжение;
- вегетососудистая дистония;
- заболевания кроветворной системы.
Что касается смешанных этиологических факторов, то сюда можно отнести следующие:
- чрезмерные физические нагрузки;
- чрезмерная восприимчивость к психологическим факторам;
- органические поражения сердца.
Кроме этого, привести к развитию аритмии у детей могут перенесённые ранее тяжёлые инфекционные или вирусные заболевания. Такими предрасполагающими факторами являются:
- бронхит;
- ангина в любой форме;
- пневмония;
- сепсис;
- тяжёлые кишечные инфекции.
Следует отметить, что синусовая аритмия сердца у ребёнка может носить функциональный характер, что само по себе не является заболеванием и может пройти со временем. Однако это вовсе не значит, что консультация у кардиолога не нужна. В любом случае ребёнка должен обследовать врач и определить характер такого нарушения.
Классификация
Аритмии у детей различают по нескольким признакам. Так, по патологическим изменениям работы миокарда выделяют следующие группы:
- возбудимость;
- автоматизм;
- проводимость сочетаний двух вышеуказанных факторов.
Аритмия, которая обусловлена нарушением возбудимости миокарда, в свою очередь, разделяется на:
- тахикардию;
- мерцательную аритмию;
- экстрасистолия.
Нарушение проводимости в работе миокарда различают следующих видов:
- внутрижелудочковая;
- внутрипредсердная;
- синоатриальная;
- атриовентрикулярная.
Что касается клинической картины, то в данном случае выделяют только две формы патологического процесса:
- клинически незначимый – такой тип функциональной аритмии у ребёнка не относится к патологическим процессам, не сказывается на его здоровье и носит симптоматический характер, проходит с возрастом;
- клинически значимый – такой вид синусовой аритмии является следствием того или иного этиологического фактора. Обязательно требуется комплексное лечение.
По степени тяжести патологического процесса выделяют такие формы:
- лёгкая аритмия;
- выраженная синусовая аритмия у детей;
- умеренная синусовая аритмия у ребёнка.
Определить точно, какая именно форма патологии имеет место, может только врач-кардиолог, на основании чего и будет назначено лечение.
Симптоматика
Примерно в 40% случаев аритмия сердца у детей диагностируется случайно – в ходе диспансеризации или профилактического обследования. Именно поэтому своевременная диагностика патологического процесса более вероятна в том случае, если будет систематически осуществляться профилактический осмотр.
В целом выраженная аритмия у ребёнка до года характеризуется следующими клиническими признаками:
- кожные покровы временами синеют или бледнеют;
- одышка;
- вялое состояние, в том числе и что касается питания;
- приступы плача и беспокойства;
- неспокойный сон в ночное время, ребёнок часто просыпается без видимой на то причины;
- не прибавляет в весе;
- отказывается от пищи.
Что касается детей старшего возраста, то у них умеренная аритмия может длительное время протекать бессимптомно. Выраженная аритмия будет характеризоваться следующими клиническими признаками:
- обмороки и частые головокружения;
- быстрая утомляемость даже при незначительных физических нагрузках;
- практически полное отсутствие физической активности;
- ощущение дискомфорта в области грудной клетки;
- артериальная гипотония;
- нарастающая слабость.
Ввиду того что ребёнок далеко не всегда может чётко и своевременно рассказать о беспокоящих его симптомах, самим родителям нужно внимательно относиться к самочувствию и поведению малыша, и при первых же тревожных признаках обращаться к врачу. Самостоятельно сопоставлять симптомы и лечение нельзя, это может привести к крайне негативным последствиям.
Диагностика
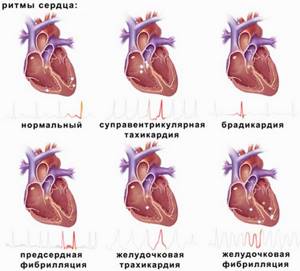
Ритмы сердца
Для того чтобы установить причины синусовой аритмии у ребёнка выраженного или умеренного типа, врач должен провести тщательную диагностику, которая включает в себя следующие начальные мероприятия:
- физикальный осмотр больного, который проводится вместе с родителями;
- выяснение личного и семейного анамнеза;
- выяснение общей клинической картины.
Кроме этого, проводят следующие инструментальные методы обследования:
- электрокардиограмма;
- суточное мониторирование сердечного ритма;
- эхокардиография;
- электроэнцефалограмма;
- рентгенография шейного отдела позвоночника;
- фармакологические пробы.
Что касается лабораторных методов диагностики, то в этом случае они не представляют диагностической ценности, а потому проводятся только при особенной необходимости.
Следует отметить, что кроме консультации педиатра и кардиолога для установления причины дыхательной аритмии у детей может потребоваться консультация невролога.
Лечение
В этом случае лечение может быть как консервативным, так и радикальным, в зависимости от установленного этиологического фактора. Если проведение операции не требуется, то лечение проводится амбулаторно.
При функциональной форме аритмии неклинического типа медикаментозное лечение не используется, врач определяет наиболее оптимальный режим дня для ребёнка, поэтому могут быть даны рекомендации относительно питания, физических нагрузок, распорядка дня.
Медикаментозное лечение может включать в себя приём таких препаратов:
- магний В6;
- панангин;
- верапамил;
- рибоксин.
Это только примерный список препаратов, которые может назначить врач, самостоятельно начинать их применение, даже если симптомы заболевания ярко выражены, нельзя. Длительность, режим приёма и дозировку медикаментозного средства назначает строго лечащий врач. Народные средства лечения, в этом случае, неуместны.
Что касается прогноза относительно этого нарушения, то все будет зависеть от этиологического фактора, формы аритмии и своевременности начала терапевтических мероприятий. В целом, при правильном лечении, можно избежать развития осложнений. Крайне негативный прогноз будет в том случае, если аритмия развивается на фоне органического поражения сердца.
Профилактика
Профилактика такого нарушения в функционировании сердечно-сосудистой системы ребёнка заключается в следующих рекомендациях:
- во время беременности нужно исключить неврозы, стрессы, употребление спиртного и курение;
- профилактика тех заболеваний, которые входят в этиологический перечень, в том числе и что касается предрасполагающих факторов;
- регулярное прохождение профилактического осмотра у педиатра и кардиолога.
Особенно тщательно нужно соблюдать профилактические рекомендации родителям тех детей, у которых есть предрасположенность к такого рода заболеваниям.
…