Отит у ребенка 3 месяца симптомы и лечение
С детским отитом большинство родителей знакомы не понаслышке. У восьми из десяти новорожденных и грудничков до года хоть раз было воспаление органов слуха. Почему самые маленькие дети чаще подвергаются этой болезни и как помочь ребенку, мы расскажем в этой статье.
Что это такое
Воспалительный процесс, протекающий в одном из отделов человеческого уха, получил название «отит». Соответственно, при воспалении наружного уха, говорят о наружном отите, среднего уха — о среднем, внутреннего — о внутреннем отите или лабиринтите.
У деток первого года жизни больше распространен именно средний отит.
У малышей это заболевание обычно носит острый характер. О хроническом отите можно говорить тогда, когда эпизоды воспаления повторяются от 5 раз в год.
Воспаление может быть либо катаральным (обычное воспаление), либо гнойным или экссудативным (воспаление с накоплением и отделением гноя).
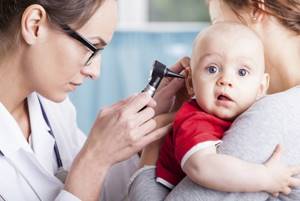
Внешнее проявление среднего отита наблюдаемое через специальный прибор — отоскоп
Основные причины, которые вызывают воспаление органов слуха, – болезнетворные и условно-патогенные бактерии (кокки, синегнойная палочка, моракселла и так далее). Многие из них спокойной проживают в носоглотке, не вызывая заболеваний.
При любой инфекции, простуде, под воздействием иных внешних факторов, бактерии механически проникают в слуховую трубу и среднее ухо. Там для микробов имеются прекрасные условия для размножения — тепло, влажно. Так начинается воспаление.
Возбудители отита могут попасть в органы слуха при чихании, неправильном сморкании, шмыгании носом, при кашле. По кровотоку микробы проникают в ухо значительно реже.
Иногда болезнь вызывают вирусы, например, во время заболевания корью. В любом случае, самостоятельным недугом отит считать не принято. В 99% случаев он является лишь осложнением предшествующих ему заболеваний верхних дыхательных путей, вирусных или бактериальных инфекций.
Главная опасность отита кроется в возможности потерять слух. Такое может произойти при гнойном воспалении, когда нарушается структура органов слуха, при лабиринтите.
Гнойный отит в тяжелой форме может также стать причиной воспаления мозговых оболочек, если гнойные массы прорвутся не наружу, а внутрь. Большая часть острых воспалений без гноя к потере слуха не приводят.
Возрастные особенности
Первые полгода после рождения ребенка от вирусных инфекций защищает врожденный иммунитет — антитела, которые передала кроха мама во время беременности. Поэтому тяжелые вирусные заболевания в этом возрасте — скорее редкость, чем правило.
После полугода малыш становится уязвим для сотен разнообразных вирусов, ко встрече с которыми иммунитет ребенка не готов. Иммунная защита при столкновении с микробами и вирусами «обучается», вырабатывает собственные антитела, а на это требуется время. Именно поэтому столь часто даже легкие формы заболеваний у деток раннего возраста осложняются, в том числе и отитом.
Что касается детей до полугода, то у них отит — тоже не редкость. Но причина кроется даже не в состоянии иммунитета, а в физиологических возрастных особенностях строения органов слуха.
У малышей слуховая труба короткая и широкая.
Расположена она практически горизонтально. Именно поэтому в нее с легкостью может проникать грудное молоко, вода, носовая слизь вместе с бактериями, которые в носу существовали мирно, а в ухе довольно быстро активизируются и начинают размножаться.
Носовая слизь у младенцев вырабатывается более активно, к тому же малыши часто плачут и излишки слез по носослезному каналу стекают в полость носа. При «шмыгании» они легко могут оказаться в слуховой трубе.
Волноваться не стоит, ведь по мере роста ребенка растет и его слуховая труба. Она удлиняется, становится более узкой, ее расположение в пространстве меняется на более вертикальное. Риски попадания в трубу содержимого носа, рта резко снижается. Именно поэтому у детей после 5-6 лет количество отитов стремительно уменьшается.
Причины
Таким образом, самые распространенные причины воспаления уха таковы:
- переохлаждение;
- механическая травма (например, при чистке ушей ребенку ватными палочками);
- бактериальное заражение;
- вирусная инфекция и ее осложнения;
- попадание в полость среднего уха жидкостей (молока, слез, воды, носовой слизи);
- аллергическая реакция.
Симптомы и признаки
Наружный отит обычно проявляется образованием фурункулов на ушной раковине и за ухом. Ухо краснеет, отекает, сильно болит. Диагностика труда не составляет, поскольку источник боли сразу заметен. При наружном отите поднимается температура, ухудшается общее состояние ребенка.
Средний отит обнаружить бывает несколько сложнее. Он сопровождается сильной стреляющей болью в ухе, которая усиливается при движении головой. Температура поднимается не всегда. У ребенка появляется шум в ухе, заложенность. Если воспаляется не только слуховая труба, но и барабанная перепонка, то температура нарастает, остальные симптомы, включая боль, тоже становятся сильнее.
Гнойный отит всегда сопровождается почти нестерпимой болью и высокой температурой. Ребенок почувствует облегчение только после того, как начнется вытекание гноя. Гнойные массы давят на барабанную перепонку и в конце концов прорывают ее. После того, как гной выйдет наружу, боль отступает, температура снижается, начинается выздоровление. Прорыв барабанной перепонки постепенно рубцуется, она восстанавливается. Перфорация перепонки на состояние слуха не влияет.
Внутренний отит — самый сложный и тяжелый среди всех воспалений слухового анализатора. Он редко завершается без последствий для слуха и органов равновесия, расположенных в нем, но не может не радовать тот факт, что случается такой отит у детей крайне редко.
Симптомы лабиринтита, как его еще называют, таковы: потливость, вялость, отказ от пищи из-за головокружения и тошноты, слишком бледная или, наоборот, покрасневшая кожа, учащение или замедление пульса.
Через некоторое время родители могут обратить внимание на снижение слуха. Малыш перестает реагировать на голоса, на которые ранее отзывался улыбкой или поворотом головы, не поворачивается на шум погремушки, не вздрагивает, если внезапно хлопнет дверь.
Затем появляются сильные боли в ухе, которые становятся более интенсивными при перемене положения головы, положения тела. Попытки перевернуть ребенка на бок будут сопровождаться громким и пронзительным ревом.
Как распознать отит у грудничка?
С диагностикой отита у детей старше двух лет проблем обычно не возникает, ведь такие малыши уже в состоянии рассказать маме, что и где у них болит. С грудничками все значительно труднее, они не разговаривают, не обозначают источник болевых ощущений.
По характеру плача многие мамы в состоянии определить, что ребенку больно. Такой плач отличается резкостью, надрывностью, ребенок буквально заходится в крике. Крик носит почти постоянный характер.
Голодный малыш с жадностью берет грудь или бутылочку со смесью, но уже через несколько секунд бросает сосать и снова начинает громко кричать. Это связано с тем, что сосательные и глотательные движения лишь усиливают болевые ощущения в ухе.
Поведение ребенка разительно меняется, он становится капризным, вялым, нарушается сон, он может отказываться от пищи после того, как поймет, что сосать больно. При обнаружении таких признаков маме нужно обязательно измерить чаду температуру и осмотреть ушки на предмет выделений из них.
Для подтверждения подозрений используется метод надавливания на козелок. Козелком называется хрящик, расположенный по центру у входа в слуховое отверстие. Он выступает, его сложно не заметить. Указательным пальцем руки мама слегка надавливает на хрящик-козелок. Если воспалительный процесс в ухе есть, то такое воздействие усиливает боль, ребенок начинает плакать.
Проводить диагностический тест лучше всего, когда малыш находится в состоянии покоя. Если он и без теста ревет, то отличить изменение характера боли и плача будет трудно.
Сначала таким образом проверяют левое ушко, затем — правое. Потом нажимают синхронно на оба козелка. Это даст возможно не только установить, если ли отит вообще, но то, с какой стороны он развивается, либо является двусторонним. Обычно у детей случается одностороннее воспаление, но всякое может быть.
Несколько легче понять ребенка, которому уже исполнилось 9-10 месяцев. Такой малыш будет тереть больное ушко, теребить его. Если движение будет повторяться часто и сочетаться с температурой, положительной реакцией при надавливании на козелок, то можно смело говорить о том, что у ребенка именно отит.
Распознать отит будет легче, если знать, что у маленьких детей воспаление уха проявляет себя обычно в вечернее время или ночью. Все начинается с резкой боли. Поэтому, если малыш проснулся и внезапно закричал, — это тоже повод проверить, нет ли у него признаков отита.
Если у малыша появились гнойные или сукровичные выделения из ушка, сомнений быть не может — воспаление имеет место быть, а точную его локализацию и степень сможет определить только врач.
При первых признаках отита у ребенка до года вызвать врача нужно обязательно. Самолечение и эксперименты с народными средствами в этом возрасте и с таким недугом абсолютно недопустимы.
Диагностика
Врач осматривает ушки визуально с применением отоскопа. Устанавливает наличие или отсутствие гноя, а также степень воспаления. Визуальный осмотр позволяет заключить, цела ли барабанная перепонка.
Если обнаружен гнойный экссудат, берут его образец на бактериологический анализ, чтобы установить тип микроба, вызвавшего воспаление. Это требуется для того, чтобы подобрать препараты с антибиотиками для лечения отита.
Если бактерий и вирусов не обнаружено, анализы крови не показывают антител к вирусным недугам, а бакпосев не показывает наличия микробов, то врач может предположить аллергический отит. В этом случае лечение назначается совсем другое.
При подозрении на внутренний отит обязательно проводят исследование слуховой функции методом тональной аудиометрии для малышей.
Первая помощь
Если ребенку от 2 лет можно вызвать врача на дом, а чадо более старшего возраста можно отвести на прием в поликлинику, то для детей первого года жизни промедление недопустимо, ведь гнойный отит из каратального у них может развиться всего за 5-7 часов.
Родителям лучше всего вызвать «Скорую помощь», особенно если у крохи поднялась температура.
В ожидании врача не стоит ничего закапывать в уши, поскольку нет уверенности, что барабанная перепонка цела.
Капли можно капать только при целостной перепонке, а оценить эту целостность возможно только при осмотре отоскопом с лампочкой — специальным инструментом. Поэтому первая помощь должна заключаться в том, что ребенка следует взять на руки, причем положить его больным ушком вниз — так карапуз сможет хоть ненадолго успокоиться.
Делать согревающие компрессы в рамках неотложной помощи также не стоит, поскольку в домашних условиях нет никакой возможности выяснить, образуется ли внутри воспаленной полости гной.
При гнойных отитах прогревание лишь усугубляет и без того сильное воспаление. Компресс — хороший способ лечения, но только после того, как врач осмотрит ребенка.
Единственное, что могут сделать родители, – дать малышу жаропонижающее средство, если температура превышает 38,0 градусов. Лучше отдать предпочтение препаратам на основе парацетамола.
Для самых маленьких пациентов существуют жаропонижающие в форме ректальных свечей и сиропов. Разрешено также для снятия отечности в слуховой трубе закапать в нос малышу сосудосуживающие капли «Назол» или «Називин». Это несколько уменьшит болевые ощущения на время.
Лечение
Отит у грудничка лечится в домашних условиях. Исключение составляют только внутренний отит (лабиринтит) и тяжелый гнойный средний отит, при котором есть реальный риск воспаления мозговых оболочек. Таких детей госпитализируют и лечат под наблюдением педиатров и ЛОР-врачей.
После осмотра и анализов врач дает подробные рекомендации. При гнойном отите всегда назначаются ушные капли с антибиотиками. При аллергической форме ушного недуга — капли с кортикостероидами.
Если причина воспаления – вирусы, доктор может посоветовать осмотически активные капли с обезболивающим и противовоспалительным эффектом.
Гнойный отит и катаральный отит с тяжелым протеканием может потребовать применения антибиотиков внутрь — малышам чаще всего рекомендованы «Амоксиклав», «Амосин». Наиболее хорошо зарекомендовали себя в качестве лекарства для грудного ребенка такие ушные капли, как «Отинум» и «Отипакс».
При аллергическом отите, также при сильном воспалении с общей сенсибилизацией могут быть рекомендованы антигистаминные средства, например, «Супрастин».
Если же отит сопровождается заложенностью носа и ринитом, то назначают сосудосуживаюшие капли в нос курсом не более 3-5 суток, поскольку более длительный их прием может привести к возникновению стойкой лекарственной зависимости.
Ушные капли обычно закапывают 3-4 раза в день по 2-4 капли в каждый слуховой проход. Капли в нос — утром и вечером. Дозировка и кратность антибиотиков определяется врачом исходя из веса ребенка.
Дополнительно могут быть назначены витамины и препараты железа, поскольку на фоне отита нередко случается понижение гемоглобина.
При катаральном отите без гнойного осложнения ребенку могут разрешить делать согревающие компрессы. Для этого родителям понадобятся:
- вата;
- бинт;
- марля;
- компрессная бумага;
- подогретое растительное масло.
В марле делают вертикальный прорез для ушной раковины. Размер куска марли – 10х10 см. Ее смачивают теплым подсолнечным маслом и прикладывают к больному уху, проведя ушную раковину через прорезь. Затем накладывают слой бумаги для компрессов, ее размер 12х12 см. Потом прикладывают сухую марлю размером 14х14 см и аккуратно бинтом фиксируют компресс так, чтобы он не пропускал воздух.
Компресс накладывается на 4-6 часов. Не стоит делать процедуру на ночь. Водку и спирт для такого лечения использовать нельзя. Компресс можно ставить только тогда, когда температура ребенка находится на нормальных значениях.
При грамотном и обстоятельном подходе лечение отита у грудничка и новорожденного не займет более пяти-шести суток. При этом острую боль обычно удается «победить» за сутки-двое.
В тяжелых случаях врач может предложить прокол барабанной перепонки. Это делается в том случае, если гной не может выйти наружу. Чтобы избежать его прорыва внутрь, делают небольшой надрез на перепонке. Это не опасно. После отхождения гнойного содержимого надрез зарубцуется, целостность перепонки полностью восстановится.
После курса лечения обязательно следует посетить с малышом детского отоларинголога, который осмотрит ушки малыша и выяснит, не пострадала ли слуховая функция.
Наружный отит лечат мазями с антибиотиком, турундами с противомикробными препаратами, согревающими компрессами. При образовании абсцесса или фурункула, может быть показано его хирургическое вскрытие.
Что делать нельзя:
- Нельзя прогревать ушки, если у ребенка гнойная форма отита.
- Нельзя закапывать ребенку в нос и уши грудное молоко, которое является отличной питательной средой для бактерий.
- Нельзя прекращать прием антибиотиков при первых признаках улучшения. Курс (он обычно составляет 5-7 дней) следует обязательно закончить.
- Нельзя закапывать ребенку в уши самодельные домашние капли.
- Нельзя применять спиртовые средства для лечения грудного ребенка.
- Нельзя ставить согревающие компрессы при повышенной температуре тела.
О том, когда нужно лечить отит антибиотиками расскажет доктор Комаровский в следующем видео.
Профилактика
Риск травмирования ушек можно снизить, если для гигиенической очистки использовать не ватные палочки, а самостоятельно сделанные из марли турунды.
Если быстро и правильно реагировать на заложенность носа, на сопли у ребенка, правильно лечить ринит, то это значительно снижает вероятность развития такого осложнения, как отит.
Чтобы носовая слизь не загустевала, в том числе и после попадания в слуховую трубу, ребенок должен дышать достаточно увлажненным прохладным воздухом. Лучшие параметры для детей до года — температура воздуха от 18 до 21 градуса, влажность — 50-70%.
Собирая ребенка на прогулку, следует помнить, что кутать его не надо, но и допускать, чтобы сквозняки и ветер продували голову и уши, тоже нельзя. Шапочки должны быть выбраны таким образом, чтобы они прикрывали ушки даже летом. При этом вовсе необязательно выбирать теплую шапочку, если на улице и без того тепло. Если на улице сильный ветер, лучше прогулки с младенцем отложить.
После кормления ребенка обязательно нужно подержать в вертикальном положении, чтобы срыгиваемое не попало в слуховую трубу.
Отит – одна из самых распространенных детских болезней. Больше половины младенцев болеют отитом в первый год жизни. Что же это за коварная «болячка»? Можно ли ее предупредить? Как правильно лечить отит у ребенка? И какие нежелательные последствия отита, перенесенного в младенчестве, могут настичь ребенка в будущем?
-
Отит среди грудничков и деток до года — весьма распространенное заболевание. В 70% случаев он проходит самостоятельно, но это отнюдь не значит, что болезнь не надо лечить. Потому что оставшиеся 30% отитов без должной терапии могут обернуться трагическими последствиями.
Боль в ухе у ребенка — головная боль у родителей
Болезнь отит, конечно же, случается и со взрослыми людьми. Однако, наиболее часто это заболевание возникает у детей в возрасте от 6 до 11 месяцев.
В доказательство тому безжалостная статистика: около 60 % детей в возрасте до года хотя бы раз болели отитом, а до 20 % из них заболевали отитом трижды и более раз.
Суть заболевания сводится к следующему:
Человеческий слуховой орган разделен на три отдела – наружное, среднее и внутреннее ухо. Важнейшей частью среднего и внутреннего уха является евстахиева (слуховая) труба, которая напрямую соединена с полостью носа. Зачем же природа соединила ухо и нос между собой? А затем, что процесс получения информации посредством слуха «стартует» от барабанной перепонки, на которую оказывает давление воздух снаружи (он поступает из внешнего слухового прохода) и воздух изнутри, который проходит как раз через полость носа и далее по евстахиевой трубе.
Когда в носу развивается вирус (например, во время простуды или гриппа), или когда в носовой полости скапливается много жидкости, то зачастую некоторое количество этой слизи попадает в евстахиеву трубу и закупоривает ее. В итоге воздух теряет подступ к барабанной перепонке изнутри, но продолжает оказывать на нее давление снаружи. Это и вызывает сильную боль, которая является одним из очевидных симптомов начала отита.
А если в этой жидкости (по сути – соплях), скопившихся в евстахиевой трубе, начинается воспалительный процесс (то бишь проще говоря – образуется гной), то речь уже идет об остром гнойном отите.
Воспаление может возникнуть и по другую сторону барабанной перепонки – в области наружного уха. Но у младенцев наружный отит встречается реже, чем средний.
Кроме того, средний отит может быть разным по происхождению: вирусным (как правило, он возникает на фоне ОРВИ) или бактериальным (вызывается такими бактериями как гемофильная палочка, пневмококки или стрептококки). Отрадно, что в последнее время во всем цивилизованном мире детей активно прививают от двух из трех перечисленных бактерий – вакцины существуют от гемофильной палочки и пневмококка.
Почему возникает отит у ребенка
Почему именно маленькие ребятишки особенно подвержены отиту? По нескольким объективным причинам:
- У них гораздо чаще, чем у взрослых, образуется слизь в носовой полости. Ведь помимо всевозможных простуд, младенцы еще и активно плачут — ежедневно и довольно сильно. А при сильном плаче (особенно если ребенок ревет и захлебывается) жидкость почти мгновенно образуется в носовой полости.
- Грудные младенцы часто срыгивают. И эти остатки молока тоже легко могут попасть в евстахиеву трубу.
- Евстахиевы трубы у младенца до года пока еще значительно короткие и узкие, а значит и жидкость в них скапливается быстрее и «охотнее».
- Наконец, беда еще и в том, что малыши не умеют «качественно» сморкаться. А если при этом за ними присматривает слишком активная и напористая мама (бабушка или няня) с платком в руках – это может еще больше обострить ситуацию.
Когда мама плотно закрывает ребенку нос (например, платком), и при этом заставляет его «что есть силы» дуть (якобы, чтобы «как следует» высморкаться), то сопли в итоге «улетают» не наружу как должны бы, а наоборот — устремляются по евстахиевой трубе в область среднего уха. И тем самым такая чересчур ретивая мама буквально собственноручно «организует» малышу начало отита.
Признаки отита у ребенка
Как уже говорилось, наиболее очевидный симптом отита – сильная боль в области среднего уха. Увы, но младенцы не могут сказать о ней, однако могут показать: они беспокоятся и плачут, трут ручками ушные раковины, активно крутят головой.
В числе других симптомов:
- Отказ от еды;
- Тошнота и рвота, нарушение равновесия;
- Бессонница;
- Заложенность носовой полости, покраснение носа;
- Нередко наблюдается повышенная температура;
- Стопроцентный признак отита — гнойные выделения из уха (желтоватые, зеленоватые или прозрачные);
Наиболее доступный и очевидный признак болезненного отита, который способна подметить каждая мама, следующий: несильно надавите указательным пальцем на козелок уха младенца. Если малыш закричит, заплачет, потянет ручки к ушку — вероятнее всего, у него стремительно развивается острый отит. Немедленно отправляйтесь к врачу!
Как правильно лечить отит у детей до года
Один из наиболее «популярных» способов народного самолечения отита в грудничков — закапывание в ушко ребенка капель масла грецкого ореха, камфарного масла и т.п. Однако медики активно критикуют любую «самодеятельность» в данном случае. Поясним, почему. Дело в том, что если воспаление и застой слизи или жидкости произошел в евстахиевой трубе (то есть в области внутреннего или среднего уха), то любой препарат, введенный через слуховой проход, просто не достигнет этой области – барабанная перепонка его задержит.
Однако, при отите у детей до года нередко происходит повреждение барабанной перепонки. И в этом случае последствия могут быть еще хуже. Потому что многие капли (в том числе и масляные), предназначенные для лечения отита в наружном ухе, при попадании через «пробитую» барабанную перепонку в область внутреннего уха, оказывают крайне негативное влияние на слуховой нерв (что может вызвать в будущем частичную или полную потерю слуха у ребенка).
Итак, если в описании к аптечному препарату для лечения отита вы видите надпись «противопоказание – перфорация барабанной перепонки», ни в коем случае не используйте это средство без назначения врача. Сначала специалист должен выяснить – не повреждена ли у грудничка при отите барабанная перепонка.
С гораздо большей долей успеха (и безопасности!) воздействовать на область евстахиевой трубы можно не через ухо, а через нос.
Чтобы быстро устранить отек в слуховой (евстахиевой) трубе, проще всего воспользоваться сосудосуживающими каплями для носа. Мы закапываем их в нос, но тем же самым путем, что и сопли, препарат легко попадает в область среднего уха, помогая снять там воспаление и застой жидкости.
Что делать, чтобы не навредить ребенку при отите?
Повторимся еще раз ради здоровья и безопасности вашего малыша: лечение отита с помощью любого препарата, вводимого через ухо, может быть весьма эффективным. Но только в том случае, если барабанная перепонка не повреждена, либо если данный препарат можно использовать при перфорации перепонки. Сложность в том, что оценить обстановку и назначить адекватное лечение может только специалист и только после детального осмотра ребенка.
Поэтому для цивилизованных и разумных родителей самым адекватным решением при подозрении на отит у малыша будет следующее: ДО осмотра врача-отоларинголога (или как минимум — педиатра, вооруженного отоскопом) не следует закапывать в ухо никаких препаратов. Достаточно воспользоваться сосудосуживающими средствами, закапав их в носик младенца.
И только ПОСЛЕ того, как врач осмотрит ухо и убедится, что барабанная перепонка не повреждена и функционирует нормально — можно применять препараты, которые вводятся через ухо. Какие именно это будут средства — подскажет врач.
Самолечение — не лучший выход в случае отита у грудничка! Хотя бы потому, что вы никак не в состоянии заглянуть в область среднего и внутреннего уха, и убедиться в том, что там нет никаких деформаций, пробок или повреждений. И что ваши «лекарства», которые вы закапываете или закладываете в ухо малыша, не навредят его здоровью еще больше.
Кроме того, как правило, назначаются также жаропонижающие и обезболивающие средства — но их подбор индивидуален (имеет большое значение возраст малыша, вес, общее состояние, наличие других болезней и т.п.). Чаще всего используются парацетамол и ибупрофен.
При бактериальной форме отита назначают антибиотики (причем курс составляет 10 дней и должен выдерживаться очень строго во избежание повторного отита).
Как неправильно лечить отит у ребенка
Наиболее распространенная ошибка большинства родителей, обнаруживших отит у своего младенца (помимо закапывания в детское ухо всяческих масел) — непреодолимое желание обмотать головку ребенку парой вологодских платков с целью «как следует ушко прогреть». Не надо греть ухо! Нельзя греть!
Если в области среднего или внутреннего уха возник воспалительный процесс — появился гной (что очень часто случается, когда слизь из носа вместе с вирусом или бактериями попадает в евстахиеву трубу), то любое прогревание послужит катализатором. В итоге воспаление усилится. Хуже того — вы причините малышу дополнительную боль.
Пару слов по поводу компрессов на больное ухо: современная медицина не располагает никакими доказательствами того, что компрессы каким-либо образом влияют на протекание отита. Максимум, что даст компресс на ушке у малыша – это иллюзорное представление у его близких, что они действительно активно лечат ребенка. Но не более того.
У ребенка из уха течет гной — что это значит?
Когда область воспаления или скопления жидкости при отите приходится на среднее ухо (что бывает чаще всего), то при благополучном течении болезни слизь или гной оттекает по евстахиевой трубе в носовую полость. И соответственно, выходит из организма ребенка через нос. Но если слуховая труба крепко заложена (закупорена возникающими снова и снова в носовой области выделениями), то образующемуся при воспалении гною ничего не остается, как искать другой выход. При этом давление в области среднего уха нарастает и в конечном итоге происходит разрыв барабанной перепонки.
Через образовавшуюся «прореху» гнойная жидкость устремляется в слуховой проход и вытекает из ушка ребенка. Мы уже упоминали о перфорации (повреждении) барабанной перепонки, при которой ни в коем случае нельзя самостоятельно применять средства против отита, которые закапываются через слуховой проход. Тем не менее, с воспалением необходимо срочно бороться.
Поэтому: как только вы заметили, что из уха малыша вытекает какая-либо жидкость (чаще всего это выделения желтого или зеленого цвета), вам следует немедленно обратиться в службу неотложной помощи.
Чем опасен отит у младенца: негативные последствия
Нарушение слуха. Отит среднего уха обычно сопровождается незначительным ухудшением слуха, однако, когда воспаление проходит, слух восстанавливается до прежнего уровня спустя, как правило, 1-3 месяца. Неправильное лечение отита может стать причиной более долгосрочных проблем со слухом. Кроме того, если у ребенка в результате воспаления травмирована барабанная перепонка или другая часть среднего уха, ухудшения слуха можно ожидать почти наверняка.
Запущенный отит, который становится причиной повреждения ушных косточек или же слухового нерва, может привести к полной и необратимой глухоте.
Дальнейшее распространение инфекции. Запущенный отит у грудничка или же отит, который лечат неправильно, может распространиться на близлежащие ткани и стать причиной болезней. Одним из таких заболеваний является мастоидит – воспаление ячеистых структур сосцевидного отростка височной кости, которая находится сразу позади ушной раковины. Запущенный отит даже может стать причиной повреждения костей черепа. В некоторых случаях инфекции среднего уха распространяются на ткани черепа, а иногда и на ткани мозга.
Почему у моего ребенка отит возникает регулярно, а соседский Петька ни разу не болел?
Не стоит упрекать себя в ненадлежащем уходе и присмотре за малышом, если он то и дело «подхватывает» отит. Увы, но развитие этой болезни никак не зависит от того, насколько плотно вы кутаете ребенка в овечьи ушанки или пуховые платки, собираясь на прогулку.
В первую очередь «постоянство» отита обусловлено индивидуальным анатомическим строением евстахиевых труб – у одних они расположены под довольно крутым углом, и в этом случае соплям или другой жидкости весьма проблематично в них скапливаться. У других же наоборот – эти слуховые трубы прямые, узкие, с плотными стенками; они словно специально созданы для того, чтобы жидкость в них удерживалась и накапливалась.
Например, корейцы, японцы или вьетнамцы с точки зрения потенциальной вероятности отитов «скроены» наилучшим образом – благодаря ярко выраженным анатомическим особенностям, представители этих народов почти никогда не страдают отитами. А хуже всех приходится североамериканским индейцам, чукчам и эскимосам – эти народности болеют воспалениями уха почти постоянно и поголовно.
Кроме того, причиной регулярных отитов могут быть «активные» аденоиды. Они располагаются в тесной близости к тому месту, где евстахиева труба «впадает» в носовую полость. Дело в том, что при даже незначительном воспалении в области среднего уха, у многих людей аденоиды тоже отекают. И, естественно, буквально «запирают» евстахиеву трубу, затрудняя отток жидкости и слизи. В этих случаях, как правило, от аденоидов благополучно избавляются.
В наши дни это простая и безболезненная процедура (по-научному она называется аденотомия), в финале которой малышу официально разрешается полакомиться мороженым.
Зачем ребенку делают прокол?
Строение уха у всех людей индивидуально, и в том числе – «крепость» барабанной перепонки. У большинства малышей она сама разрывается при остром отите среднего уха. Кстати, не пугайтесь прежде времени – барабанная перепонка потом благополучно рубцуется и это повреждение не влияет на остроту слуха.
Но у некоторых детей она, наоборот, излишне стойкая. И чтобы «вызволить» гнойные скопления из области среднего уха, и приступить к ликвидации воспаления, врачам приходится делать в барабанной перепонке «искусственный» прокол. Если прокол не сделать – последствия могут быть чудовищными, вплоть до гнойного менингита. Хватит уже только того, что при усиливающемся воспалении в среднем ухе адская боль возрастает. И если барабанная перепонка не разрывается, давление в области среднего и внутреннего уха становится невыносимым.
Отит у грудничка: памятка на холодильник
Итак, повторим в двух словах наиболее правильный сценарий ваших действий на то случай, если вы заподозрили у малыша отит:
- Закапываем в нос сосудосуживающее средство (можно использовать только капли, не спрей!);
- В срочном порядке отправляемся на осмотр к отоларингологу;
- При необходимости даем малышу жаропонижающее и обезболивающее препараты (например, как вариант — парацетамол и ибупрофен);
- И до посещения отоларинголога больше ничего не предпринимаем! Дальнейшие действия и рекомендации врач даст после тщательного осмотра.
Наверняка вы подметили, что сценариев развития отита у грудничка могут быть десятки. И на каждом этапе того или иного «сюжета» можно предпринять как благоприятные действия, так и наоборот – усугубить болезнь. Какой смысл «играть в рулетку»? При первых же подозрениях на отит у младенца поспешите к специалисту. И на протяжении всей болезни давайте возможность опытному медицинскому взгляду объективно оценивать ситуацию и шансы на выздоровление. В противном случае последствия отита могут быть весьма печальными.
Отит — одно из заболеваний, которые очень часто встречаются у маленьких детей. По большей степени это происходит с неопытными мамочками, которые еще мало знают и могут спровоцировать это заболевание у ребенка своими же действиями. Заболевание относится к разряду несложных, быстро купируется, хорошо поддается лечению, но только при условии своевременной помощи.
Особенности детского отита
Диагноз «отит» ставится в тот момент, когда установлено острое воспаление в ухе. Но он бывает разным:
- наружным;
- внутренним.
Чаще диагноз звучит так: воспаление (отит) среднего уха. Детские ушки имеют несколько иное строение, чем взрослые. За барабанной перепонкой есть средний отдел уха, в котором расположена евстахиева труба. Она служит для соединения нашей носоглотки с ушами. У взрослого человека она длиннее и уже, чем у маленького ребенка. Именно из-за короткой трубы малыши более подвержены воспалениям уха. Инфекция проникает быстрее, появляется слизь. И если эта слизь густеет, забивает саму трубу, начинается отит. А вот как выглядит наружный диффузный отит, и как он лечится, можно увидеть здесь.
Чаще всего диагноз врача звучит так: воспаление (отит) среднего уха.
По мере роста ребенка строение меняется, могут появиться аденоиды. Аденоиды довольно опасны для малышей, поскольку они могут резко воспаляться как реакция на попадание болезнетворных бактерий.
А вот какие антибиотики при отите у взрослых применяются в первую очередь и как они называются, изложено здесь.
Причины и факторы риска
Чаще всего причина носит инфекционный характер. Достаточно легкого ветерка на влажную головку младенца, чтобы спровоцировать заболевание. Купание малыша в прохладной комнате, сквозняки, переохлаждение — это все причины для отита. Поскольку ухо тесно связано с носоглоткой, мама должна знать, что чаще ухо и нос «солируют» вместе или провоцируют друг друга. Так, забитый носик вполне может стать причиной отита. Рекомендуется крайне беречь малыша от такого сочетания, поскольку процедура лечения принесет боль и беспокойство для крохи.
Отит может появиться у новорожденных малышей, кому мама забывает давать срыгивать после питания и тут же укладывает. То есть, отит во многом зависит не только от строения детского уха, но и от поведения самой мамы.
А воткак выглядит тубоотит евстахиит и как он лечится, изложено здесь.
Помимо человеческого и анатомического факторов, существует еще несколько причин для рождения заболевания:
- наличие аллергии;
- патологии дыхательной системы;
- низкий иммунитет.
Возможно вам также будет интересно узнать о том, какие антибиотики при среднем отите у взрослых стоит применять в первую очередь.
Довольно часто отитом болеет ребенок до года, который находится на искусственном вскармливании. Ни одно искусственное питание не может заменить мамино молоко. Необходимо тщательно следить за таким малышом и оберегать от холода и инфекций. Чуть позже, когда малыш станет взрослее, он перерастет такой риск, скорее всего.
Первые симптомы
Первые признаки отита сложно распознать даже внимательной маме
Грудничок не может показать маме источник беспокойства. Поэтому первые признаки, например, первые «прострелы», заложенность, мама пропустит. Для нее малыш будет днем еще полностью здоров, а вот к вечеру начнет капризничать, плакать. И вот тут все зависит от внимания матери. Больной малыш может показывать признаки, указывающие на боли в животике. Но при этом может быть высокая температура, рвота. Ребенок может просить кушать, но при первых же попытках сосать грудь тут же закатывается в истерике. Как понять такой симптом у ребенка до года? Такой плач объясняется тем, что сосание усиливает боль в ушке.
Чтобы убедиться в том, что малыша мучает именно ушко, необходимо потрогать его козелок. Козелок — это хрящевой выступ перед самой ушной раковиной. Больной отитом младенец будет стараться уйти от маминых попыток, прикосновение вызовет новый приступ плача, поскольку боль усилится.
А вот как выглядит острый диффузный наружный отит, и как он лечится, указано здесь.
Однако при наружном отите козелок вполне может быть безболезненным. Поэтому обязательно заглянуть в само ушко малыша, по возможности макнуть ваточкой внутри. Некоторые формы отита дают выделения. Но в любом случае при малейшем подозрении, не нужно пытаться распознать отит и поставить диагноз самому, малыша нужно показать специалисту.
Возможно вас также сможет заинтересовать информация о том, как происходит лечение катарального отита у взрослых.
Диагностика
Врач диагностирует отит с помощью отоскопа
Стандартный способ диагностирования отита — это осмотр уха при помощи отоскопа. Отоскоп — специальный прибор по типу короткой дудочки со встроенным освещением внутри. Врач вставляет прибор в ухо, продвигает поближе к перепонке и включает свет. Так специалист сможет установить форму отита, определить наличие жидкости за перепонкой и решить вопрос о целесообразности парацентеза, шунтирования.
При сложных отитах дополнительно назначается проведение аудиограммы. Безболезненный процесс, при котором малышу одевают наушнички и пытаются определить степень поражения слуха. Однако это чаще практикуют на уже подросших детках, поскольку крохи еще не могут показать что они слышат, а что нет.
А вот как выглядит буллезный отит у детей и какое лечение необходимо проводить, указано здесь.
Лечение
Лечение отита возможно только медикаментозно и при участии врача. Здесь недопустимо самостоятельно предпринимать какие-то меры, поскольку это может ухудшить ситуацию и вызвать более тяжелые последствия.
Лечение ушей зависит от того, насколько сложный отит и что его вызвало. Чаще всего назначается такая процедура как парацентез. Отметим сразу: процедура может быть болезненной даже при учете местной анестезии. При парацентезе врач делает надрез барабанной перепонки с целью обеспечить отток гноя или выкачки жидкости. Иногда после этого ставят шунт: небольшой «винтик», который не позволяет отверстию закрыться до тех пор, пока весь гной не покинет полость. Также стоит больше узнать о том, как происходит лечение каплями наружного отита.
Почти всегда малышу назначаются промывания ушка и капли для носика и уха. Вот тут будут сложности, поскольку закапывать ушки малыши не даются. Нужно укладывать его на бочок, постараться чем-то отвлечь, а второй родитель подогревает немного капли.
А вот как выглядит адгезивный средний отит и что можно сделать с такой проблемой, указано здесь.
Нельзя капать холодные капли в ушко малыша! Это усилит боль и заставит ребенка еще больше страдать.
Перед капанием осторожно очистите проход, только никаких палочек и спичек. Просто скрутите ваточку в тонкие «палочки» и ими очищайте ушки. Носик необходимо закапывать сосудосуживающими каплями, неважно есть ли насморк у малютки.
Если же вы успели обратиться к лору вовремя и отит не успел развиться до гнойного, не образовал много жидкости, то будет необходима только терапия: антибиотики, сосудосуживающие препараты, прогревания (при отсутствии температуры).
Если ваш врач отсылает вас на прогревания при температуре, срочно меняйте врача! Наличие температуры говорит о прогрессирующей инфекции, а прогревание только подстегнет ее развитие.
Возможно вам также будет интересно узнать о том, какие бывают эффективные ушные капли при отите для детей.
Видео
Посмотрите видео о том, как проявляется отит у малышей, и почему одни болеют им часто, а другие нет:
Отит — заболевание довольно серьезное даже для взрослого. Затягивание отитов приводит к абсцессам, когда счет идет уже на часы. Народная медицина здесь не просто бессильна, но и может повредить. Единственный момент, когда она уместна — это при наличии совокупности отита, например, с ларингитом или синуситом. Здесь допускаются отвары и настойки для уменьшения эффекта второго заболевания, но никак не отита. Отит всегда требует строго профессионального лечения.
Воспаление уха – очень распространенное заболевание у младенцев и детей. Признаки отита у ребенка родители вполне могут распознать самостоятельно в домашних условиях. Болезнь наиболее распространена у детей от полугода до 3 лет. Но нельзя исключать ее вероятность и в более старшем возрасте.
Содержание
Отит: описание и виды
Отит у детей: характеристика заболевания
Разновидность отита напрямую зависит от того, какой отдел слухового органа подвергся болезни.
Всего выделяют три вида:
- Внешний: появляется как результат травмы наружной части уха.
- Средний: чаще всего является следствием вирусных или инфекционных заболеваний дыхательных путей. При этом поражается среднее ухо.
- Внутренний: возникает в основном как осложнение среднего отита. Встречается очень редко, но считается самым опасным.
Внешняя форма болезни проявляется на видимой глазу части слухового органа. При этом внешний отит может быть:
- диффузный (поражение барабанной перепонки с образованием гнойных масс)
- гнойный ограниченный (фурункулы, прыщи и иные нагноения на ушной раковине)
На средний отит приходится более 90% всех случаев заболевания. При нем воспаляется среднее ухо, а именно барабанная полость, включающая 3 звуковые косточки.
Обычно возникает в результате перехода инфекции из носовой полости, но может появиться вследствие травмы или попасть гематогенным путем.
Он разделяется на:
- острый, вызывается инфекцией вирусного или бактериального характера и сопровождается образованием гноя
- экссудативный, возникает в результате закупорки слуховой трубы
- хронический, продолжается длительное время, при этом образуется незначительное количество гноя и ухудшается слух
Видео. Отит у детей: причины и лечение.
Острый отит как правило является следствием гнойной формы поражения среднего отдела уха или инфекционной болезни общего характера. Наиболее тяжелый вид воспаления, в некоторых случаях при нем может помочь только оперативное лечение. Течение любого из видов заболевания может быть хроническим или острым.
Причины возникновения
Распространенные причины появления отита у детей
Чаще всего причиной отита уха у ребенка служат различные простудные заболевания. Это происходит из-за особенностей строения слуховой трубки у маленьких детей.
У них она очень короткая, но при этом широкая. Из-за этого слизь во время насморка или другого острого респираторного заболевания может легко проникнуть в средний отдел органа слуха и вызвать его воспаление. Этому способствует и лежачее положение младенца, еще не умеющего сидеть.
Заболевания миндалин или аденоидов тоже нередко провоцируют средний отит. Причиной также может послужить неправильное сморкание, переохлаждение и ослабленный иммунитет.
Признаки
Заболеванию характерно острое начало. У малыша может неожиданно подняться температура выше 39 градусов. Он становится раздражительным, постоянно капризничает или плачет, беспокойно спит, отказывается от еды. Ребенок часто вертит головой, трется ей об подушку, пытается дотянуться ручками до больного уха.
У детей до года тяжелой форме заболевания может сопутствовать запрокидывание головы, иногда рвота, жидкий стул. Вытекание гноя из уха при этом не наблюдается.
Дети старше 3 лет уже могут самостоятельно описать симптоматику. У ребенка появляются жалобы на:
- болезненные ощущения в ухе, отдающие в область виска
- чувство заложенности, ощущение давления
- ухудшение слуха
- шум в ухе
При этом резко повышается температура, ребенок становится вялым, испытывает слабость, плохо спит, теряет аппетит.
Лечение
Способы лечения отита у ребенка
Весь комплекс мероприятий, необходимых для лечения отита у ребенка, непременно должен назначаться врачом. Попытки самостоятельно избавиться от заболевания приводят к потере драгоценного времени и могут только усугубить ситуацию.
Лечение начинается с применения капель для носа, оказывающих сосудосуживающее действие: Назол, Нафтизин и другие. Непосредственно в ухо закапывается антисептический раствор (например, борная кислота). Для лечения испозьзуются такие препараты, как Отинум, Гаразон, Софрадекс и прочие. В качестве обезболивающего рекомендуется Парацетамол. Практически в каждом случае пациенту назначаются антибактериальные средства, к примеру, Амоксициллин, Флемоксин или Бисептол.
Нельзя начинать лечение без консультации педиатра или отоларинголога.
Но бывают случаи, когда незамедлительно показать ребенка врачу не представляется возможным. Тогда до посещения поликлиники можно закапать ему в нос капли с сосудосужвающим эффектом (Нафтизин), а в больное ухо – Отинум, оказывающий противовоспалительное действие.
Больной орган слуха непременно нужно держать в тепле. Для этой цели подойдет косынка, головной платок, шарф или шапка. При этом нельзя применять грелки или компрессы, при гнойном отите это может привести к серьезным осложнениям.
Осложнения и последствия
Осложнения воспалительного заболевания уха у ребенка не возникают просто так. Чаще всего это случается в результате поздней диагностики отита, несвоевременного или неправильного лечения.
Чаще всего при этом нарушается слух, ребенок страдает тугоухостью, возможна полная глухота. При запоздалом лечении заболевание может перейти в лабиринтит (внутренний отит) или принять хроническую форму.
Последствием неправильного или не вовремя начатого лечения отита у ребенка может быть развитие паралича лицевого нерва.
Более тяжелые последствия наступают в случаях, когда инфекция проникает вглубь черепной коробки к мозговой оболочке – менингит, энцефалит, сепсис.
Отит не входит в число опасных заболеваний. Гораздо страшнее его осложнения и вероятные последствия. Поэтому важно не только начинать лечение как можно раньше, но и продолжать его до полного выздоровления. Исчезновение признаков болезни вовсе не означает полное выздоровление. В среднем отит длится около месяца.
Что нельзя делать при отите
Следует помнить что отит – очень серьезное заболевание. Лечить его нужно только под наблюдением специалиста. Нельзя пытаться избавиться от этой болезни самостоятельно при помощи народных средств и методов.
Скорее всего это только усугубит ситуацию или приведет к хроническому течению заболевания.
При подозрении на отит или после его диагностирования категорически запрещается:
- какими-либо способами и средствами греть больное ухо
- при высокой температуре прибегать к компрессам, особенно оказывающим согревающий эффект
- при наличии гноя пытаться удалить его при помощи ватной палочки или других предметов
- просить ребенка высморкаться сразу из обеих ноздрей
- лить в уши больного различные спиртовые настойки
- самостоятельно протыкать гнойные образования
- применять антибактериальные препараты и другие лекарства без назначения врача.
Профилактика
Способы профилактики отита у детей
Профилактика воспаления уха у здорового ребенка в первую очередь предполагает укрепление его иммунной системы.
Также очень важно поддерживать нормальный уровень влажности воздуха в комнате детей. Для этого нужно систематически ее проветривать, по мере необходимости осуществлять влажную уборку.
Если воздух очень сухой, то можно воспользоваться специальными увлажнителями.
Если ребенок уже болеет каким-либо простудным заболеванием, то для профилактики отита нужно:
- давать малышу пить побольше жидкости
- своевременно сбивать высокую температуру тела
- промывать ребенку нос солевым раствором (продается в аптеке, например Аквалор)
- научить его правильно сморкаться
- держать температуру воздуха в помещении в пределах 18-20 градусов
Отит – это то заболевание, при котором дорога буквально каждая минута. Любое промедление может повлечь осложнения, опасные для жизни. Поэтому при первых подозрениях на отит уха у ребенка нужно немедленно показать его врачу.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.